Антибиотикорезистентность в педиатрии: проблемы и пути решения
 |
Солдатова Ирина Геннадьевна Д. м. н., профессор, заместитель министра здравоохранения Московской области, заведующая кафедрой неонатологии факультета усовершенствования врачей ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», профессор кафедры неонатологии факультета дополнительного профессионального образования ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России. |
По данным статистики, в последнее время наблюдается рост распространенности резистентности к антибиотикам среди пациентов. Связано это прежде всего с тем, что врачи амбулаторного звена в 90% случаев неоправданно назначают антибиотики, в том числе и при ОРВИ, ориентируясь на наличие высокой (39°С) температуры. Но ведь для назначения антибиотиков необходимы четкие показания, подтвержденные результатами анализов крови, а также теста бактериальной флоры. Кроме того, родители без назначения врача дают своим детям антибиотики, чему способствует продажа препаратов этой группы в аптеках без рецептов.
Поиску путей решения проблемы роста антимикробной резистентности в рамках реализации национального проекта «Здравоохранение» и Указа Президента Российской Федерации «Об объявлении в Российской Федерации Десятилетия детства» было посвящено заседание круглого стола, состоявшегося 14 февраля 2019 года в Совете Федерации. Его участники — сенаторы, ведущие эксперты врачебных сообществ, представители органов государственной власти 25 регионов РФ — обсудили рекомендации и предложения по сдерживанию распространенности антимикробной резистентности, в том числе необходимость разработки клинических рекомендаций по нозологиям, требующим проведения антибактериальной терапии, а также возможности инновационных методов этиологической диагностики и их внедрение в рутинную практику врача. Подчеркивалась необходимость создания единого регламента оснащения неотложной помощи и единого документа во всех регионах по оказанию медицинской помощи.
Были рассмотрены и способы внедрения в клиническую практику методов экспресс-диагностики с высокими показателями чувствительности и специфичности (например, Стрептатеста), а также альтернативные методы лечения, способствующие снижению антибиотикорезистентности (например, бактериальные лизаты, поливалентный механический бактериальный лизат).
Выработаны рекомендации по включению в образование врачей обучения высокотехнологичным методам этиологической экспресс-диагностики, а также альтернативным методам лечения и профилактики инфекций.
Особое внимание следует уделять просвещению населения по вопросам правильного употребления антибиотиков, пропаганде вакцинации, повышению уровня знаний медицинских работников, введению ограничений бесконтрольного применения антибиотиков.
Антибиотикорезистентность основных возбудителей внебольничных респираторных инфекций
 |
Козлов Роман Сергеевич Член-корреспондент РАН, д. м. н., профессор, главный внештатный специалист по клинической микробиологии и антимикробной резистентности Минздрава России, директор Научно-исследовательского института антимикробной химиотерапии ФГБОУ ВО «Смоленский государственный медицинский университет» Минздрава России, руководитель Научно-методического центра по мониторингу антибиотикорезистентности Федерального агентства по здравоохранению и социальному развитию. |
Ежегодно ВОЗ проводит неделю правильного использования антибиотиков, ведь только эта группа препаратов способна обеспечить эффективную антибактериальную терапию. Одним из основных бактериальных возбудителей тонзиллофарингита, отита, синусита, обострения хронической обструктивной болезни легких, а также внебольничной пневмонии является Streptococcus pyogenes. При назначении лечения необходимо учитывать, что именно эти возбудители чаще всего резистентны к пенициллину и другим препаратам класса β-лактамных антибиотиков. Изучать и учитывать фактор резистентности к антибиотикам группы β-лактамазы нужно при наличии Haemophilus influenzae. Отметим, что резистентность не играет существенной роли при выборе терапии при наличии атипичных возбудителей (Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila).
Серьезной проблемой организации эпидемнадзора за резистентностью респираторных патогенов является то, что они относятся к так называемым прихотливым макрооганизмам, которые после взятия должны помещаться в специальные среды, быстро доставляться в лаборатории, выращиваться в обогащенных питательных средах в особых условиях культивации. Методические тонкости имеет определение чувствительности S. pyogenes, H. influenzae. Микробиологические исследования возбудителей респираторных инфекций — процесс трудоемкий и финансово затратный, и в клинической практике должное внимание их проведению не уделяется.
На протяжении последних нескольких лет отмечаются тенденция к росту резистентности пневмококков к макролидам почти на 20%, распространение штаммов со сниженной чувствительностью к пенициллину — около 30%.
Для сдерживания распространения антибиотикорезистентности каждый практикующий врач должен назначать антибиотики строго по показаниям, при необходимости проводить микробиологические исследования, отдавать предпочтение качественным препаратам, применять методы профилактики с доказанной эффективностью (например, вакцинацию против пневмококковой инфекции) и обязательно предупреждать пациентов о недопустимости бесконтрольного приема антибиотиков.
 |
Продеус Андрей Петрович Д. м. н., профессор, заведующий курсом иммунологии, аллергологии и иммунотерапии НОЧУ ДПО «Высшая медицинская школа», главный внештатный детский специалист аллерголог-иммунолог Минздрава Московской области, главный специалист по педиатрии ГБУЗ «Детская городская клиническая больница № 9 им. Г.Н. Сперанского Департамента здравоохранения города Москвы». |
В настоящее время действуют стандарты оказания медицинской и специализированной помощи детям при респираторных заболеваниях различной степени тяжести. При назначении практикующие врачи руководствуются перечнем лекарственных препаратов, зарегистрированных для применения на территории Российской Федерации.
Необходимо отметить, что бактериальные осложнения ОРВИ возникают достаточно редко — у 3–8% заболевших. Как правило, они наблюдаются на 1–2-й день болезни, в более поздние сроки они возникают чаще всего вследствие суперинфекции. Однако на практике восьми из десяти пациентов назначается антибиотикотерапия.
Для подтверждения наличия бактериальной инфекции требуются микробиологические лабораторные исследования, что подразумевает затраты не только бюджетных средств, но и времени для уточнения диагноза (ожидание результатов может затянуться на несколько дней). Однако провести экспресс-анализ можно с использованием Стрептатеста. Преимущество его в том, что результат будет получен спустя 5 минут, даже бледная полоска на тесте трактуется как наличие специфического антигена стрептококка группы А.
По различным данным, в 50% случаев антибиотики назначаются нерационально, 50% пациентов не соблюдают режим приема и дозировку. Использование Стрептатеста даст возможность практикующим врачам назначать адекватную антибиотикотерапию. Однако для снижения резистентности в будущем уже сегодня необходимо объяснять пациентам неприемлемость самолечения и формировать навыки строгого соблюдения режима приема антибиотиков.
Возможности преодоления антибиотикорезистентности в амбулаторной педиатрической практике при ведении детей с острым тонзиллитом/фарингитом

|
Царькова Софья Анатольевна Д. м. н., профессор, заведующая кафедрой поликлинической педиатрии и педиатрии факультета повышения квалификации и профессиональной переподготовки специалистов ФГБОУ ВО «Уральский государственный медицинский университет» Минздрава России (г. Екатеринбург). |
При остром тонзиллите β-гемолитический стрептококк группы А (БГСА) обнаруживают у 15–30% детей, т. е. только один из 4 детей с острой болью в горле имеет серологически подтвержденный стрептококковый фарингит. При этом антибактериальную терапию получают 90–100% детей с налетами в зеве, что приводит к повышению антибактериальной нагрузки на популяцию микроорганизмов и усилению устойчивости этой популяции к терапии, увеличению риска побочных реакций на антибиотики. В амбулаторной практике при лечении острого тонзиллита необоснованно отдается предпочтение защищенным аминопенициллинам и цефалоспоринам без учета антибиотического анамнеза и аллергического фона пациента.
Для оценки качества ведения детей с острым тонзиллитом/фарингитом в соответствии с клиническими рекомендациями в 6 центрах г. Екатеринбурга было проведено проспективное нерандомизированное многоцентровое когортное исследование, в которое вошли 215 пациентов.
Критерии включения: дети старше одного года, обратившиеся за медицинской помощью к участковому педиатру, в отделение неотложной помощи и госпитализированные в стационар с налетами в зеве и болью в горле, за которыми после проведения Стрептатеста было возможно динамическое наблюдение до выздоровления. Критерии исключения: дети в возрасте до одного года, за которыми невозможно динамическое наблюдение до выздоровления.
Независимо от возраста (p > 0,05) у детей с острым тонзиллитом/фарингитом в дебюте заболевания регистрировались фебрильная лихорадка (70%), гипертрофия миндалин до II степени (60%), кашель (35%), боль в ушах (4%), что не исключает БГСА-тонзиллит/фарингит. Экспресс-диагностику для подтверждения диагноза проводили с помощью Стрептатеста (рис.). Среди детей младше 3 лет БГСА найден у 8,9%, среди больных старше 3 лет — у 15,9% (p > 0,05).
Рис. Результаты экспресс-диагностики острого тонзиллита/фарингита (Стрептатеста) у детей (n = 215)
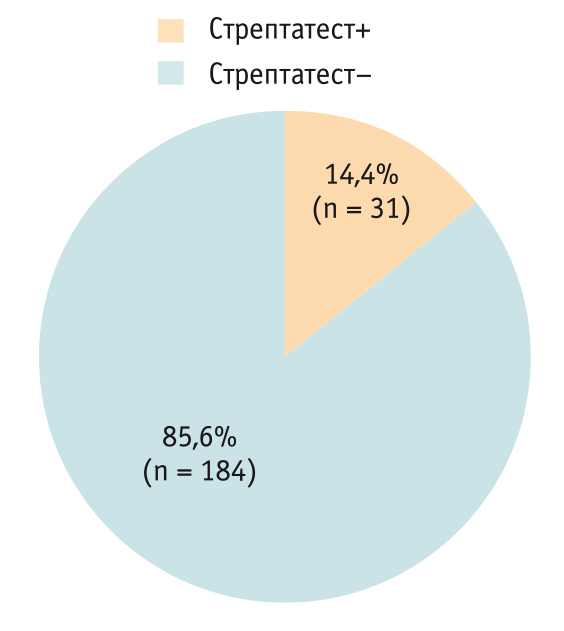
Из 184 (85,6%) пациентов с БГСА– и тонзиллитом 48 (26,1%) были назначены антибактериальные препараты (АБП). Особо необходимо отметить, что 26% врачей не учитывали результаты Стрептатеста при лечении детей с налетами в зеве, назначая АБП при отрицательном тесте на БГСА.
Кроме того, была проведена оценка эффективности эрадикационной антимикробной терапии на основании результатов Стрептатеста в динамике заболевания: из 31 пациента с положительным результатом на БГСА проведено повторное исследование у 26 (83,9%) после окончания курса антибактериальной терапии. В 100% случаев результат отрицательный.
Применение экспресс-теста (Стрептатеста) при остром тонзиллите/фарингите у детей позволило сократить назначение АБП на 74%, что вносит существенный вклад в преодоление антибиотикорезистентности в амбулаторной практике. Эффективность эрадикационной антимикробной терапии (на основании результатов Стрептатеста) в динамике заболевания составила 100%.
Таким образом, использование экспресс-теста (Стрептатеста) для определения наличия БГСА при тонзиллите является важным аспектом снижения роста антибиотикорезистентности, так как значительно сокращает долю необоснованного назначения АБП при остром тонзиллофарингите.








