Гистиоцитоз из клеток Лангерганса (ГКЛ) — редкое заболевание, морфологической основой которого является клональная пролиферация патологических клеток Лангерганса. Помимо этих клеток, инфильтрат в очагах поражения содержит лимфоциты, эозинофилы, моноциты, макрофаги[1–4]. Диагноз ГКЛ объединяет заболевания, ранее известные как эозинофильная гранулема, синдром Хенда — Шюллера — Крисчена и болезнь Абта — Леттерера — Сиве[2, 3]. С 1985 г. гистиоцитарные болезни интенсивно изучаются и систематизируются Международным обществом по изучению гистиоцитозов (Histocyte Society). В 1997 г. данное общество разработало одну из первых классификаций гистиоцитозов[3].
Заболеваемость ГКЛ составляет 3–10 случаев на 1 млн детей в год, причем ее пик приходится на возраст с рождения до 4 лет[2]. Мальчики болеют в 2 раза чаще[4].
Клинические проявления ГКЛ варьируют от локализованных форм с доброкачественным течением и спонтанным выздоровлением до мультисистемного поражения с тяжелым течением и летальным исходом. В патологический процесс могут вовлекаться любые органы и системы в различном сочетании (моно- и мультисистемное поражение). Как правило, плохой ответ на стандартную терапию и неблагоприятный прогноз характерны для пациентов с мультисистемной формой ГКЛ и вовлечением органов риска (печени, селезенки, костного мозга)[1, 3, 4].
Несмотря на то что ГКЛ изучается более 100 лет, этиология и патогенез заболевания до конца неизвестны, поэтому его этиологическое и патогенетическое лечение не разработано. С начала 1980-х гг. были предложены и внедрены в практику различные программы полихимиотерапии. Винбластин и преднизолон — базовые препараты для лечения ГКЛ, которые входят в многочисленные протоколы: DAL-90, LCH-I, LCH-II, LCH-III[3, 5–8].
В своем исследовании Г.Г. Солопова и соавт. установили, что у пациентов группы высокого риска (с мультисистемным поражением и вовлечением органов риска) общая выживаемость составляет лишь 70%, а у 11–17% отсутствует ранний ответ на терапию. Авторы также отметили высокую частоту рецидивов заболевания (до 58%) у больных с мультисистемным поражением без вовлечения органов риска[3]. Ряд исследователей упоминают, что на качество жизни пациентов неблагоприятно влияют перманентные осложнения ГКЛ: несахарный диабет, задержка роста, ортопедические нарушения, фиброз/цирроз печени, фиброз легких. Высказывается предположение, что позднее начало терапии повышает риск развития этих осложнений[1, 3, 4].
Цель данной работы — представить клинический случай ГКЛ у новорожденной и описать особенности его диагностики.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Под наблюдением находилась пациентка А., родившаяся осенью 2018 г. и госпитализированная в период новорожденности по поводу врожденной пневмонии. Нами проведены анализ медицинской документации и общеклиническое обследование, рассмотрены результаты дополнительных исследований. У родителей девочки получено добровольное информированное согласие на публикацию данных.
Диагноз устанавливали в соответствии с критериями Международного общества по изучению гистиоцитозов по наличию клинических проявлений в сочетании со специфической гистологической картиной и иммуногистохимическими признаками в биоптате (экспрессией CD68, CD13, S100, лангерина, CD1a, CD163).
Пациентка А. находилась под наблюдением в отделении патологии новорожденных № 2 ГБУЗ РБ «Городская детская клиническая больница № 17» (ГБУЗ РБ «ГДКБ № 17») (г. Уфа) в течение 21 койко-дня с направительным диагнозом: Врожденная пневмония неуточненная, острое течение, средней степени тяжести, дыхательная недостаточность (ДН) I степени.
Основной комбинированный клинический диагноз: 1. ГКЛ. 2. Врожденная пневмония неуточненная, острое течение, средней степени тяжести, ДН I степени. Сопутствующие заболевания: церебральная ишемия I степени, подострый период, синдром тонусных нарушений. Фоновая ретинопатия и ретинальные сосудистые изменения. Функционирующий открытый артериальный проток. Малая аномалия развития сердца — открытое овальное окно, дополнительная хорда левого желудочка. Дефицитная анемия средней степени тяжести.
Анамнез жизни. Ребенок родился от 3-й беременности, протекавшей у женщины с отягощенным акушерско-гинекологическим анамнезом на фоне дефицитной анемии, ОРВИ, обострения хронического гастрита, расстройства вегетативной нервной системы, поражения бедренного нерва справа, физиологического синдрома гиперкоагуляции (назначен дипиридамол), обострения хронической инфекции, вызванной вирусом герпеса 1-го, 2-го, 5-го типов (инфекция проявлялась высыпаниями на губах; терапия не проводилась).
Роды были вторыми, на сроке 39–40 недель беременности; ребенок родился через естественные родовые пути при переднем виде затылочного предлежания. Масса тела девочки при рождении — 3390 г, длина тела — 52 см, окружность головы — 33 см, окружность грудной клетки — 33 см; оценка состояния по шкале Апгар — 7/7 баллов. С рождения на коже всего тела ребенка наблюдалась сыпь геморрагического характера.
В период нахождения девочки в родильном доме проведены рентгенография органов грудной клетки, общий анализ крови, коагулограмма, тромбоэластограмма, исследование крови на стерильность. По результатам обзорной рентгенографии органов грудной клетки от 07.09.2018 г. выявлены мелкие очаги инфильтрации в прикорневой зоне справа, диагностирована пневмония, по поводу которой осуществлялась антибактериальная, антигеморрагическая, иммунозаместительная и инфузионная терапия.
На 4-е сутки жизни ребенок переведен в отделение патологии новорожденных № 2 ГБУЗ РБ «ГДКБ № 17» для дальнейшего обследования и лечения.
Первичный осмотр в отделении патологии новорожденных № 2 ГБУЗ РБ «ГДКБ № 17». Температура тела — 36,5 °С. Общее состояние и самочувствие ребенка на момент осмотра — средней степени тяжести. Положение активное. Крик громкий. Реакция на осмотр сохранена. Глаза открывает, взор фиксирует, кратковременно прослеживает за предметом. Фотореакция живая, D = S. Масса тела при поступлении — 3254 г, длина тела — 53 см, окружность грудной клетки — 33 см. Телосложение правильное. Удовлетворительного питания. Подкожно-жировой слой развит равномерно. Тургор и эластичность тканей сохранены. Отеков нет. Окружность головы — 34 см, голова округлой формы, большой родничок имеет размеры 2,0 × 2,5 см, не напряжен. Черепные швы сомкнуты.
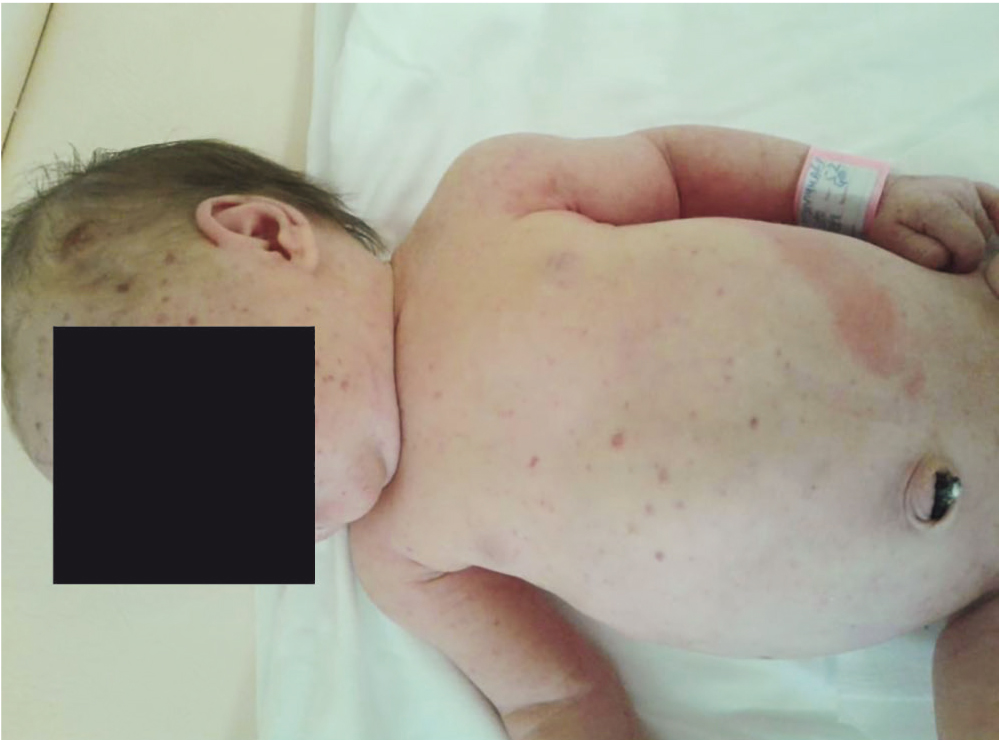
Кожные покровы субиктеричные с сероватым оттенком, умеренно выражен мраморный рисунок. На коже головы, лица, туловища, конечностей, включая стопы, петехиальная и мелкопятнистая геморрагическая сыпь, в центре некоторых мелкопятнистых элементов кожа изменена по типу вскрывшихся пустул (рис. 1). В затылочной области — геморрагическая корочка диаметром не более 0,3 см. Кровоизлияние в склеры. Слизистые оболочки полости рта чистые. На внутренней поверхности 2-й фаланги 4-го пальца левой кисти пузырь диаметром не более 0,4 см с мутным содержимым, кожа вокруг пузыря без признаков воспаления.
Рис. 1. Множественная петехиальная и мелкопятнистая геморрагическая сыпь у новорожденной. Фото Р.М. Файзуллиной
Частота дыхательных движений — 60 в минуту. Грудная клетка вздута, дыхание осуществляется с участием вспомогательной мускулатуры с втяжением уступчивых участков грудной клетки, межреберных промежутков. Периоральный и дистальный цианоз. Паравертебральное укорочение перкуторного легочного звука. Аускультативно определяется ослабление дыхания равномерно по всем легочным полям, хрипов нет.
ЧСС — 150 в минуту. Границы сердца в пределах физиологической нормы, тоны сердца ритмичные, чистые.
Живот вздут, доступен глубокой пальпации. Перистальтика кишечника выслушивается. Печень выступает на 1 см из-под края реберной дуги, имеет эластичную консистенцию. Селезенка не пальпируется. Стул кашицеобразный, мочеиспускание свободное.
Предварительный основной комбинированный диагноз: 1. Врожденная пневмония неуточненная средней степени тяжести, острое течение, ДН I степени. 2. Идиопатическая тромбоцитопеническая пурпура. Сопутствующие заболевания: Неонатальная желтуха неуточненная. Неонатальная инфекция кожных покровов. Церебральная ишемия II степени, синдром тонусных нарушений, острый период.
Во ввремя нахождения ребенка в отделении патологии новорожденных № 2 ГБУЗ РБ «ГДКБ № 17» проведено обследование.
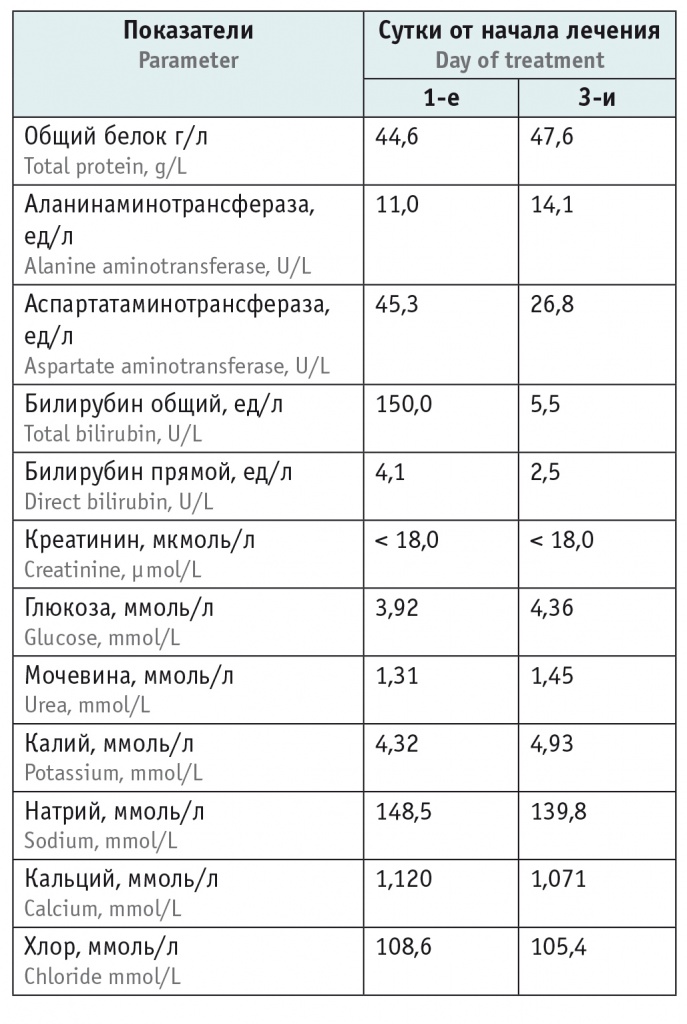
В таблицах 1, 2 представлены результаты общего и биохимического анализов крови в динамике.
Таблица 1
Результаты общего анализа крови в динамике
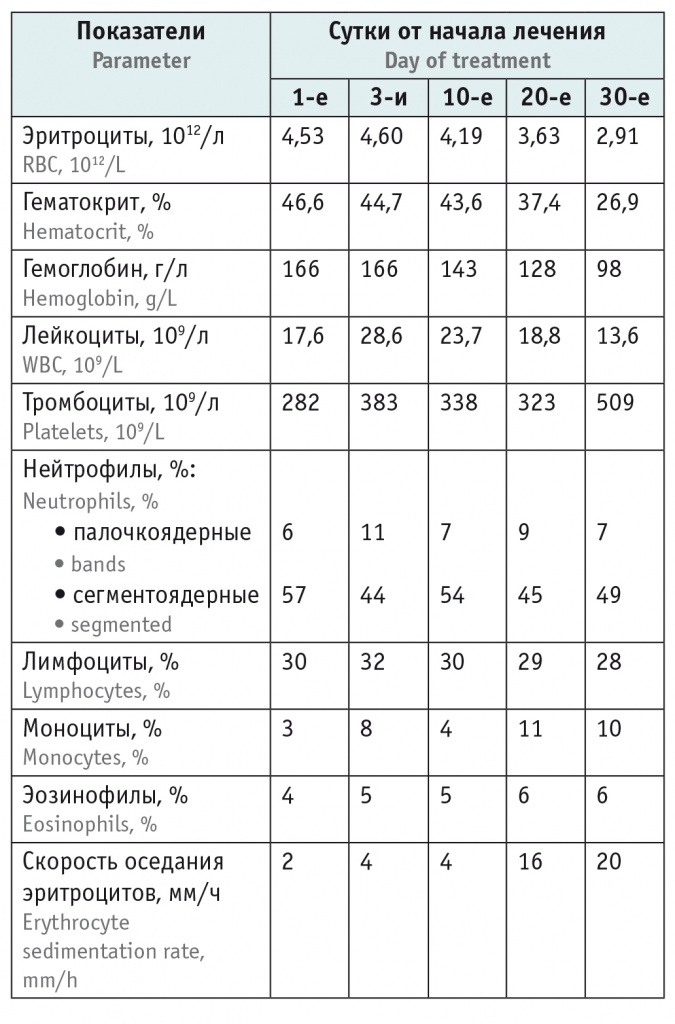
Таблица 2
Результаты биохимического анализа крови в динамике
Уровень СРБ на момент поступления составил 12,0 г/л, на 14-е сутки — не выявлен.
Показатели коагулограммы: протромбиновое время — 13,4%, протромбиновый индекс — 102,7%, тромбиновое время — 17,6%, растворимые фибрин-мономерные комплексы отсутствуют, активированное парциальное тромбопластическое время — 37,9 с, МНО — 1,01, уровень фибриногена — 3,5 г/л.
Результаты общего анализа мочи (ОАМ) при поступлении: моча светло-желтая, мутная, удельный вес — 1004, реакция нейтральная, белок отсутствует, эритроциты — 1–0–1 в поле зрения, бактерии — в небольшом количестве, лейкоциты отсутствуют, клетки эпителия — в большом количестве.
Результаты ОАМ на момент перевода: моча светло-желтая, прозрачная, удельный вес — 1010, реакция нейтральная, белок отсутствует, эритроциты —2–1–2 в поле зрения, бактерии отсутствуют, лейкоциты — 2–1–3 в поле зрения, клетки эпителия — единичные в поле зрения.
По данным бактериологического посева из глаз, носа обнаружен Staphylococcus haemolyticus, не обнаружен резистентный к метициллину Staphylococcus aureus. При бактериологическом посеве из пупочной ранки микроорганизмы не найдены. Согласно результатам бактериологического посева из элементов на коже выявлены Staphylococcus epidermidis, резистентный к метициллину S.aureus. При анализе кала условно-патогенная микрофлора не обнаружена.
При рентгенографии грудной клетки в прямой проекции (на 14-е сутки с момента поступления) в вертикальном положении зарегистрирована положительная динамика: очаговых теней нет, прозрачность легочных полей равномерная, наблюдается обогащение и сгущение легочного рисунка в медиальных зонах легочных полей. Синусы плевры прослеживаются, свободны.
При КТ органов грудной полости выявлены признаки двусторонних диссеминированных сетчато-узелковых и мелкокистозных изменений в легких.
При КТ головного мозга очаги патологически измененной ткани не найдены. Срединные структуры мозга не смещены. Субарахноидальные пространства умеренно расширены. Костная целостность не нарушена. Пневматизация пирамид височных костей и сосцевидных отростков не снижена.
При УЗИ органов брюшной полости и забрюшинного пространства выявлены признаки диффузных изменений паренхимы почек, при нейросонографии — признаки церебральной ишемии, перивентрикулярная лейкомаляция в лобно-височных областях, двухкамерная киста сосудистого сплетения слева.
Данные ЭКГ: синусовый ритм, ЧСС — 120 в минуту. Электрическая ось сердца расположена вертикально. Неполная блокада правой ножки пучка Гиса. Нарушения метаболических процессов в миокарде.
Данные ЭхоКГ: открытое овальное окно размером 0,37 см. Открытый артериальный проток размером 0,1 см. Дополнительная хорда левого желудочка.
За время нахождения в отделении патологии новорожденных № 2 ГБУЗ РБ «ГДКБ № 17» ребенок был проконсультирован детским хирургом-онкологом, гематологом, медицинским генетиком, инфекционистом, офтальмологом, неврологом, дерматологом, аллергологом.
Подход к дифференциальному диагнозу ГКЛ определяется локализацией поражения и распространенностью процесса. В ходе дифференциальной диагностики дерматолог, аллерголог, гематолог исключили тяжелые формы атопического дерматита, генерализованные перинатальные инфекции со схожими кожными симптомами. Изменения со стороны опорно-двигательного аппарата в виде остеолитических очагов, которые могли быть вызваны опухолевой инфильтрацией (лимфомой), костным туберкулезом, остеомиелитом, лимфангиоматозом были исключены в ходе консультации детского хирурга-онколога и гематолога.
Характер высыпаний на коже без положительной динамики на фоне лечения, выявленные при КТ органов грудной полости признаки двусторонних диссеминированных сетчато-узелковых и мелкокистозных изменений в легких позволили предположить наличие ГКЛ с мультисистемным поражением, что потребовало проведения биопсии кожи с гистологическим исследованием. Без результатов биопсии диагноз ГКЛ не может быть верифицирован и терапия не может быть назначена. Кроме того, точная верификация диагноза была необходима для исключения системных проявлений гемофагоцитарного лимфогистиоцитоза, острого лейкоза, синдрома Вискотта — Олдрича.
На 25-е сутки ввиду отсутствия положительной динамики кожных высыпаний на фоне лечения, а также сомнений в достоверности диагноза идиопатической тромбоцитопенической пурпуры по решению консилиума в составе детского хирурга-онколога, гематолога, медицинского генетика, дерматолога, аллерголога была выполнена биопсия кожи.
С наиболее вероятным диагнозом ГКЛ с поражением кожи (и, возможно, с системными поражениями) биоптаты отправили на исследование в ФГБУ «Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева» Минздрава России (г. Москва).
Результаты гистологического исследования биоптатов (мелких фрагментов кожи): в дерме с распространением в эпидермис выявлено скопление крупных клеток с обильной эозинофильной цитоплазмой, крупным ядром; в некоторых клетках отмечаются продольные вырезки. При иммуногистохимическом исследовании установлено, что клетки экспрессируют CD68, CD13, S100, лангерин, CD1a, CD163. Наблюдается реактивная инфильтрация дермы и эпидермиса CD3-положительными лимфоцитами. Заключение: ГКЛ HnE:3; IHC: CD13, CD163, CD1a, CD3, CD68, Langerin, S100.
Решением консилиума по согласованию с заведующими гематологическим и онкологическим отделениями ребенок был переведен в ГБУЗ РБ «Республиканская детская клиническая больница» (г. Уфа) для дальнейшего обследования и лечения.
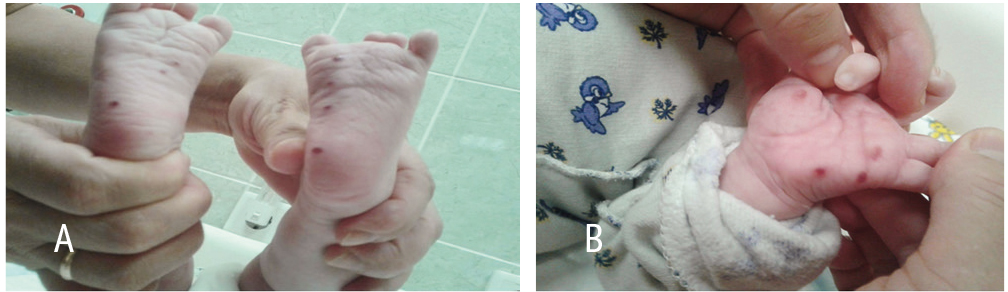
На момент перевода общее состояние ребенка — средней тяжести. Вскармливание искусственное (молочная смесь Нан Оптипро 120 мл 7 раз в сутки). Кожные покровы бледно-розового цвета. С момента пребывания в стационаре часть элементов разрешилась. Сохранялись диссеминированные высыпания на коже туловища, конечностей, волосистой части головы в виде разрешающейся пятнисто-папулезной сыпи синюшно-розовой и гиперпигментированной окраски с шелушением. На отдельных элементах имелись серозно-геморрагические корочки размером 1–8 мм. На ладонях и подошвах на фоне увядающей сыпи наблюдались свежие геморрагические высыпания размером 1–2 мм (рис. 2).
Рис. 2. Множественная геморрагическая сыпь на коже стоп (А), ладони (В). Фото Р.М. Файзуллиной
ЗАКЛЮЧЕНИЕ
Несмотря на эффективность современных протоколов лечения гистиоцитоза из клеток Лангерганса (ГКЛ), остается актуальной проблема его своевременной диагностики. ГКЛ — довольно редко встречающаяся патология, клиническая картина которой разнообразна и зависит от локализации очагов поражения, вовлечения органов и систем в патологический процесс. Это и обусловило трудности диагностики в первые дни пребывания ребенка в стационаре. Кроме того, для подтверждения диагноза необходимо проведение биопсии кожи, что также усложняет диагностику.
Представленный клинический пример свидетельствует о необходимости дифференциальной диагностики заболеваний, проявляющихся геморрагической сыпью со слабо выраженной динамикой (идиопатической пурпуры, гистиоцитоза, мастоцитоза и др.). Хотя ГКЛ встречается редко, знание особенностей клинической картины заболевания позволит врачам своевременно провести биопсию кожи с гистологическим исследованием для верификации диагноза и назначения рациональной терапии в более ранние сроки, что существенно влияет на прогноз болезни.








