В настоящее время к категории поздних недоношенных относят детей, появившихся на свет в результате преждевременных родов, произошедших на сроке от 34 0/7 до 36 6/7 недель или на сроке от 239 до 259 дней от первого дня последней менструации[1–4]. В зарубежной литературе поздних недоношенных детей в течение нескольких десятилетий определяли сразу несколькими терминами: late preterm, marginally preterm, moderately preterm, minimally preterm, mildly preterm[1, 4, 5].
Наиболее широко долгое время использовался термин «почти доношенный» (near term)[1, 2, 4, 6]. Однако употребление словосочетания «почти доношенный» часто приводило к недооценке рисков нарушения адаптации, заболеваемости и смертности у незрелого недоношенного ребенка[1, 2, 7–9].
В 2006 г. Национальный институт здоровья детей и развития человека (National Institutes of Child Health and Human Development) в рамках семинара «Оптимизация ухода и результатов для поздних недоношенных детей» (Optimizing care and outcome for late preterm infants) рекомендовал применять для детей, рожденных на сроке от 34 0/7 до 36 6/7 недель, термин «поздний недоношенный» (late preterm)[1, 2, 4, 5]. Словосочетание «почти доношенный» (near term) теперь не рекомендуется использовать для детей данной группы. Понятие «поздний недоношенный» подчеркивает морфофункциональную незрелость таких детей по сравнению с доношенными[1, 3–6].
Доля родов, в результате которых появляются поздние недоношенные младенцы, составляет 4–15% от всех родов и 70–80% от всех преждевременных родов[1, 2, 10–12]. Наиболее высокие показатели рождения таких детей отмечаются в странах азиатского региона и США[1, 3–5]. Частота рождения поздних недоношенных детей в Тайване — 10%, в Турции — 13–15%[12–14], в 2018 г. в США — 8%[4]. Реже всего поздние недоношенные появляются на свет в европейских странах: в Швейцарии в 2017 г. их было 4,9%, в Норвегии в 2016 г. — 4,3%[15, 16].
За последние два десятилетия в мире увеличилось число поздних недоношенных новорожденных[1–5]. В азиатском исследовании в период с 2002 по 2008 г. отмечен рост количества таких детей с 8,6% до 10%[8], в США с 2014 по 2016 г. оно выросло с 6,82% до 7,09%[4]. Общемировая тенденция такова: увеличение числа поздних недоношенных в основном происходит за счет повышения рождаемости детей на сроке гестации 36 недель[17].
Рост распространенности поздних преждевременных родов в мире связывают с несколькими причинами: с широким использованием ВРТ, увеличением частоты медицинских вмешательств и оперативного родоразрешения, многоплодных беременностей; количества женщин с неблагоприятным акушерско-гинекологическим анамнезом и осложнениями течения беременности, а также с совершенствованием акушерской помощи и улучшением наблюдения за беременными женщинами[1–6, 10].
По мнению многих исследователей, наибольший вклад в рост числа поздних недоношенных детей вносит повышение распространенности кесарева сечения[1, 2, 4, 10]. В США за последние 15 лет доля поздних недоношенных младенцев, рожденных путем кесарева сечения, выросла с 23,5% до 34,3%[4]. Частота кесарева сечения при поздних преждевременных родах в Канаде в 2014 г. составила 56,8%[9].
Значительную роль в увеличении количества поздних преждевременных родов играют отягощенный акушерский анамнез и осложнения течения беременности. A. Haroon и соавт. отмечают, что при поздних преждевременных родах у 26,1% матерей регистрируется высокая частота осложнений беременности[11]. По данным ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, к наиболее распространенным факторам, предрасполагающим к рождению поздних недоношенных детей, относятся угроза прерывания беременности на ранних сроках, урогенитальные инфекции, преэклампсия, многоплодная беременность, преждевременное излитие околоплодных вод[18].
У женщин при поздних преждевременных родах чаще, чем при родах в срок, наблюдаются гипертония (12,5% против 1,5%), СД (12,5% против 9,2%), инфекции мочевыводящих путей (1,5% против 0,3%) и длительный безводный период (8,9% против 4,0%)[11]. Согласно результатам швейцарского исследования, наиболее частым осложнением при самостоятельных поздних преждевременных родах была тяжелая преэклампсия (51,8%), при оперативных поздних преждевременных родах — кровотечение (36,2%)[15]. На сроке 34 недели регистрируется больше осложнений, чем на сроках 35–36 недель[19].
В австрийском исследовании с помощью регрессионного анализа определены значимые связи между материнскими факторами и перинатальными исходами при поздних преждевременных родах. Преэклампсия, преждевременное излитие околоплодных вод, отсутствие антенатального введения стероидов, кровотечение в родах, многоплодная беременность и мужской пол ребенка наиболее часто были связаны с высокими неонатальной заболеваемостью, частотой госпитализации в реанимацию и длительностью лечения в стационаре[20].
Экономические затраты на выхаживание поздних недоношенных описаны в литературе недостаточно детально[2, 4, 5]. Поздние недоношенные требуют, конечно, меньше финансовых ресурсов, чем глубоко недоношенные. Тем не менее расходы на их выхаживание велики[5, 17, 21]. И связано это с тем, что поздних недоношенных значительно больше, чем недоношенных на сроке менее 34 недель[1, 5, 10–12, 17, 21].
По данным канадского исследования 2014 г., наибольшие экономические затраты связаны с умеренно недоношенными и поздними недоношенными новорожденными[17]. Затраты в первые 10 лет жизни составили 67 467 долларов США на одного раннего недоношенного, 52 796 долларов на одного умеренно недоношенного и 10 010 долларов на одного позднего недоношенного ребенка. Таким образом, общие затраты на ранних недоношенных детей — 123,3 млн долларов, на умеренно недоношенных — 255,6 млн долларов и на поздних недоношенных — 208,2 млн долларов[17].
СМЕРТНОСТЬ И ЗАБОЛЕВАНИЯ ПОЗДНИХ НЕДОНОШЕННЫХ ДЕТЕЙ
Поздние недоношенные дети имеют более высокий риск развития патологических состояний и заболеваний, а также неблагоприятных исходов, чем доношенные[4, 7–9, 22]. В австрийском исследовании 2014 г. заболеваемость у недоношенных новорожденных на 36 неделе составила 24%, на 35 неделе — 43%, на 34 неделе — 55%[20]. По сведениям J.E. Williams и Y. Pugh, в 2018 г. уровень заболеваемости у детей с гестационным возрастом (ГВ) 34 недели был 51%[4].
Неонатальная смертность среди поздних недоношенных значительно выше, чем среди доношенных новорожденных[2, 9, 13], по данным M.L. Tsai и соавт., 0,3% против 0,08%[12]. A.L. Jefferies и соавт. приводят показатель неонатальной смертности поздних недоношенных 1,2%[9], I.H. Celik и соавт. — 2,1%[23]. В США неонатальная смертность среди таких младенцев в 4,5 раза выше, чем среди доношенных[24]. Она остается выше и в более старшем возрасте[1, 2, 4, 5].
Поздние недоношенные дети чаще умирают в первый год[1, 4, 5]. Показатель младенческой смертности в США среди поздних недоношенных детей был выше в 3 раза по сравнению с таковым среди доношенных (соответственно 7,7 и 2,5 на 1000)[4]. В канадском исследовании двухлетняя выживаемость ранних недоношенных составила 56%, умеренно недоношенных — 92,8%, поздних недоношенных — 98,4%[17].
Поздние недоношенные дети из-за рождения раньше срока на 4–6 недель не проходят важный период внутриутробного роста и развития[2–4]. Морфофункциональная незрелость органов и систем часто приводит у них к нарушениям постнатальной адаптации и к развитию различных заболеваний[1–4]. Наиболее часто у поздних недоношенных встречаются следующие патологические состояния и заболевания: дыхательные расстройства (респираторный дистресс, транзиторное тахипноэ), легочная гипертензия, апноэ, нарушения терморегуляции, полицитемия, трудности вскармливания, дегидратация, гипогликемия, гипербилирубинемия, внутриутробные и постнатальные инфекции, поражения ЦНС, задержки роста и неврологического развития[1–4, 6]. Поздние недоношенные дети имеют высокий риск заболеваний и нарушений постнатальной адаптации, что необходимо учитывать при планировании тактики их ведения[1, 4–6].
В публикации A. Haroon и соавт. 2014 г. описывается, что у поздних недоношенных младенцев статистически значимо чаще, чем у доношенных, встречаются респираторный дистресс (16,5% против 0,3%), гипербилирубинемия, требующая фототерапии (37,9% против 11,0%), сепсис (4,9% против 0,3%) и нарушения роста (24,8% против 4,0%)[11].
В работе M.L. Tsai и соавт. среди поздних недоношенных и доношенных детей распространенность респираторного дистресс-синдрома составила 2,6% и 0,02% соответственно, сепсиса — 0,7% и 0,2%, гипогликемии — 3% и 0,4%, нарушений терморегуляции — 0,4% и 0,05%, затруднений во вскармливании — 2% и 0,4%, гипербилирубинемии — 14% и 3%[12].
По результатам азиатского исследования 2015 г., у поздних недоношенных с ГВ 34 недели частота различных патологий выше, чем у детей с ГВ 35–36 недель, а у них, в свою очередь, выше, чем у доношенных младенцев (табл.)[8].
Таблица
Частота различных патологий у поздних недоношенных и доношенных детей, % [8]
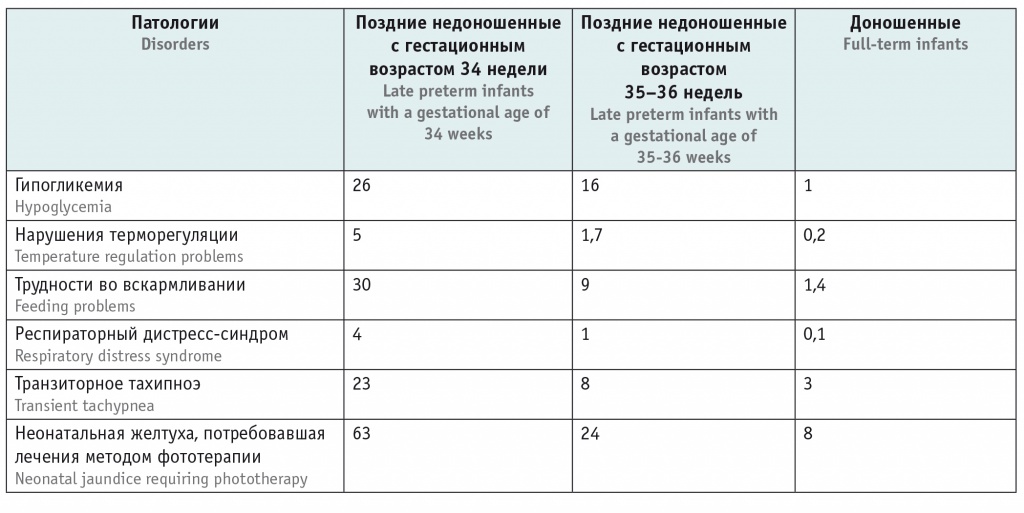
Среди поздних недоношенных детей отмечается высокая частота задержки внутриутробного развития. По данным ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, она составляет среди недоношенных детей с ГВ 34 недели 20%, при ГВ 35 недель — 20,1%, при ГВ 36 недель — 12,9%. Общая частота задержки внутриутробного развития среди поздних недоношенных детей — 16%[18]. Тенденция такова, что с уменьшением ГВ увеличивается количество неонатальных заболеваний[8]. Согласно J.E. Williams и Y. Pugh, уровень заболеваемости в группе поздних недоношенных детей удваивается на каждую неделю ГВ менее 36 недель[4].
Большинство авторов отмечают, что поздние недоношенные имеют высокий риск респираторных нарушений[7, 8, 10]. У них статистически значимо чаще возникают респираторный дистресс-синдром, персистирующая легочная гипертензия, а также потребность в терапии сурфактантом и терапии под постоянным положительным давлением в дыхательных путях, ИВЛ[2, 3, 24].
Частота дыхательных расстройств у поздних недоношенных детей увеличивается с уменьшением ГВ[10, 19], с ростом распространенности оперативного родоразрешения[2, 10]. Респираторные нарушения при поздних преждевременных родах чаще регистрируются у мальчиков[10]; у детей, родившихся от матерей с высоким уровнем заболеваемости, которым не вводили профилактически кортикостероиды[2, 10], от первородящих и от женщин с избыточной массой тела[10].
Частота респираторного дистресса у младенцев на сроке 34 недели составляет 9%, на сроке 35 недель — 4%, на сроке 36 недель — 3%[24]. Дети, рожденные в 34 недели, более часто нуждаются в проведении ИВЛ, чем новорожденные с ГВ 35 и 36 недель[19].
Поздним недоношенным чаще, чем доношенным, необходима госпитализация в отделение реанимации и интенсивной терапии (ОРИТ)[2, 8, 12, 19]. Неинвазивная респираторная поддержка потребовалась 26% поздних недоношенных детей, ИВЛ — 10,7%, из них 1,9% — на фоне эндотрахеального введения сурфактанта[18].
В оказании специализированной медицинской помощи в условиях ОРИТ нуждались, по данным ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России[18], 28,7% поздних недоношенных. В работе M.P. De Carolis и соавт. таких детей было 17,1% [19], согласно I.H. Celik и соавт. — 30%[23], по результатам исследований A.L. Jefferies и соавт. — 42%[9, 25].
Поздним недоношенным чаще, чем доношенным младенцам, требуются реанимация после рождения (21,4% против 1,2%) и лечение в ОРИТ (18,8% против 2,4%)[11]. В США получены подобные же данные по поступлению в ОРИТ: 33% против 7% (p < 0,05)[24].
У поздних недоношенных детей по сравнению с доношенными также выше частота использования дыхательной поддержки Intermittent Positive Pressure Ventilation (дети с ГВ 34 недели — 15%, с ГВ 33–36 недель — 3,5%, доношенные дети — 1%), парентерального питания (дети с ГВ 34 недели — 53%, с ГВ 33–36 недель — 17%, доношенные — 3%), продолжительность пребывания в ОРИТ (дети с ГВ 34 недели — 14 + 22 дня, с ГВ 33–36 недель — 4 + 4,7 дня, доношенные — 2,6 + 3 дня)[8]. Частота и продолжительность госпитализации в ОРИТ, длительность респираторной поддержки уменьшаются с увеличением ГВ[8, 19, 26].
Исследование, проведенное в Тайване, показало, что распространенность госпитализации и длительность пребывания в ОРИТ у поздних недоношенных выше по сравнению с таковыми у доношенных новорожденных: 36% против 2% и 17 против 10 дней соответственно[12]. По данным A.L. Jefferies и соавт., респираторная поддержка была необходима 41,5% поздних недоношенных младенцев. Продолжительность ее составляла 1,1–3,1 дня, средняя продолжительность пребывания в отделении реанимации — 8,1–9,3 дня[9].
У большинства поздних недоношенных детей, поступивших в ОРИТ, продолжительность интенсивной терапии невелика, многим детям не понадобились вмешательства[9, 25]. Согласно сведениям I.H. Celik и соавт., средняя длительность госпитализации в ОРИТ составила 7,5–9,1 дня[23]>/span>.
Даже если поздние недоношенные дети не нуждаются в госпитализации в ОРИТ, большинству из них все же требуется специализированная помощь в отделениях патологии новорожденных[5, 9, 18]. По данным ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, 51,2% поздних недоношенных необходимо выхаживание в условиях отделения патологии новорожденных и недоношенных детей, из них более половины — после завершения интенсивной терапии в условиях ОРИТ. Всем младенцам, родившимся на сроке 34 недели беременности, потребовалась специализированная медицинская помощь в условиях стационаров. Среди детей с ГВ 35 недель частота госпитализации составила 72,7%, с ГВ 36 недель — 34,3% [18].
Поздние недоношенные имеют и более высокий показатель повторной госпитализации в течение как неонатального, так и постнеонатального периода[2–4]. Факторами риска повторных госпитализаций являются юный возраст матери, первородящая мать, осложнения течения беременности и родов, исключительно грудное вскармливание при выписке из стационара[2, 4]. Согласно M.L. Tsai и соавт., у поздних недоношенных детей частота повторных госпитализаций составляет 4,4%, тогда как у доношенных — только 2,3%[12].
Сравнение показателей заболеваемости новорожденных после выписки выявило, что желтуха и инфекции стали причинами всех повторных госпитализаций 77,1% поздних недоношенных и 60,3% доношенных младенцев[4, 8]. Причинами повторных госпитализаций поздних недоношенных детей чаще всего становятся желтуха (71%), подозрение на сепсис (20%) и нарушения питания (16%) [5].
Самый высокий риск повторных госпитализаций имели поздние недоношенные, которые сразу после рождения не были госпитализированы в отделения интенсивной терапии[5, 9, 12, 18]. Поздние недоношенные дети, которые сразу после рождения не были в отделениях реанимации, в последующем в 2–3 раза чаще госпитализировались в стационар в связи с гипербилирубинемией по сравнению с доношенными новорожденными[4, 9]. Поздние недоношенные дети с короткими сроками пребывания в неонатальных отделениях также имеют более высокий риск повторной госпитализации[4, 9, 12]. У недоношенных с ГВ от 33 до 36 недель и длительностью пребывания в стационаре менее 4 дней выше показатели повторной госпитализации по сравнению с таковыми у остальных новорожденных[18].
В настоящее время многие авторы отмечают важность катамнестического наблюдения за поздними недоношенными детьми[2, 8, 22]. Исследования показывают, что у позднего недоношенного ребенка в последующем выше риск развития неврологических нарушений, расстройств речи, поведенческих отклонений, школьной дезадаптации и психических проблем[1, 2, 21]. Популяционные исследования свидетельствуют о том, что на каждую неделю снижения ГВ менее 37 недель постепенно увеличивается частота неблагоприятных исходов у детей[21].
В обзоре E. Kajantie и соавт. проведен анализ 53 работ, опубликованных в PubMed (48 исследований в странах северной Европы). По результатам этого обзора, люди, которые родились поздними недоношенными, часто умирают в возрасте моложе 45 лет. Ни одно из исследований не показало рост риска инсульта, однако все они обнаружили повышенный риск СД 2 типа. Большинство работ также выявили высокий риск развития астмы и низкий — аллергического ринита[27].
При оценке поведенческих и эмоциональных отклонений у поздних недоношенных следует учитывать гендерные различия. У девочек увеличен риск возникновения эмоциональных проблем в возрасте 36 месяцев, у мальчиков нет [16]. Рожденные поздними недоношенными во взрослом возрасте имеют более низкие когнитивные способности, уровень образования, профессиональный статус и доход, у них чаще встречаются некоторые психические расстройства[27].
ВЫПИСКА ПОЗДНИХ НЕДОНОШЕННЫХ ДЕТЕЙ ИЗ СТАЦИОНАРА, РЕКОМЕНДАЦИИ
Сроки выписки из стационара позднего недоношенного ребенка индивидуальны и определяются совершенством терморегуляции, отсутствием соматических и инфекционных заболеваний, а также факторов социального риска [2–5, 28]. В США поздних недоношенных детей, как правило, никогда не выписывают ранее 48 часов после рождения.
Перед выпиской витальные показатели должны быть в пределах возрастных значений в течение минимум 12 часов [4, 5, 25, 28, 29]: частота дыхания — менее 60 вдохов в минуту, ЧСС — от 100 до 160 ударов в минуту, аксиллярная температура — от 36,5 до 37,4 °C, самостоятельный стул — по крайней мере однократно. У позднего недоношенного ребенка также должны быть скоординированы сосание, глотание и дыхание.
Оценку грудного вскармливания, включая наблюдение за положением, следует проводить как минимум 2 раза в день после рождения. Любой ребенок с потерей веса за сутки более чем на 2–3% от массы тела при рождении или с максимальной потерей веса 7% и более от массы тела при рождении в роддоме должен быть оценен перед выпиской на предмет обезвоживания[4, 5, 25, 28, 29].
Необходимо определить риск развития гипербилирубинемии, проверить слух [4, 5, 25, 28, 29].. При клинических осмотрах ребенка не должно быть выявлено никаких отклонений, которые требуют продолжения госпитализации. Нужно произвести все необходимые анализы в соответствии с государственными правилами и требованиями, вакцинацию, скрининги матери и ребенка.
Многие исследователи заключают, что высокая частота повторных госпитализаций после выписки у поздних недоношенных детей может быть связана с недостаточным наблюдением за ними. Посещения младенца на дому после выписки из стационара уменьшают риск повторных госпитализаций [4, 5, 25, 28, 29].. Медицинский визит на дому должен быть организован после выписки новорожденного из больницы в течение 24–48 часов. Он нуждается в дополнительных посещениях на дому до тех пор, пока не будет достигнута стабильная положительная динамика веса [4, 5, 25, 28, 29]..
При разработке руководств по наблюдению за поздними недоношенными, в том числе по вопросам родоразрешения, методам респираторной поддержки, проблемам вскармливания и планирования выписки, рекомендуется учитывать практический опыт, полученный при работе с глубоко недоношенными детьми[4, 5, 28–33].
Необходимо, чтобы план наблюдения за поздним недоношенным ребенком был понятен родителям и другим членам семьи. Результаты обследования ребенка обсуждаются с семьей или опекунами. Все последующие планы
наблюдения должны быть определены и намечены совместно с родителями. В семье следует оценить социальные факторы риска, такие как токсикомания, жестокое обращение с ребенком, психические заболевания родителей, одинокая мать без социальной поддержки, мать-подросток, бездомность, риск насилия в семье.
Родители должны получить информацию и быть компетентны в следующих вопросах: расположение детской больницы (где будут осуществлять медицинскую помощь и наблюдение за ребенком), особенности грудного или искусственного вскармливания, уход за пуповиной, гениталиями, кожей ребенка, гигиена рук, использование термометра. Родители должны знать о том, как правильно одеть младенца по погоде на улицу, как обеспечить безопасность жилья, сна ребенка и положение во время сна. Их нужно проинформировать о необходимости использования автокресла для ребенка, об ограждении его от табачного дыма.
Из-за того, что поздние недоношенные дети подвергаются более высокому риску различных заболеваний и смерти, их родителям требуется ознакомление со специальными инструкциями[4, 5, 8, 25]. С помощью руководств родители знакомятся с принципами наблюдения за детьми после выписки из стационара[4, 5, 28–33]. Особенно важно ознакомить родителей поздних недоношенных с признаками гипербилирубинемии, симптомами обезвоживания и способами оценки питания[4, 5, 28–33].
ЗАКЛЮЧЕНИЕ
Поздние недоношенные по сравнению с доношенными детьми имеют более высокий риск развития нарушения адаптации и развития заболеваний. Наиболее часто у поздних недоношенных детей регистрируются нарушения терморегуляции, гипогликемия, дыхательные расстройства, апноэ, желтуха, инфекции, нарушения питания и обезвоживание. Сведения о клинических особенностях адаптации и развития заболеваний позволяют неонатологам, педиатрам планировать тактику ведения и лечения поздних недоношенных детей.








