ВВЕДЕНИЕ
Заболеваемость ОРВИ с поражением нижних дыхательных путей достигает 11–12% среди детей младше 12 месяцев. Бронхиолит является ведущей причиной стационарного лечения детей первых двух лет жизни и обусловливает до 17% всех госпитализаций детей раннего возраста [1]. Степень тяжести течения и выраженности патогенетических проявлений бронхиолита у детей зависит в первую очередь от причинного вирусного агента, а также от иммунологической реактивности организма.
Наиболее распространенными этиологическими факторами острого бронхиолита становятся вирусы — респираторно-синцитиальный (до 70–75%), риновирус, который особенно часто встречается у недоношенных и детей (14–20%), находившихся на ИВЛ в первый месяц жизни, а также вирусы гриппа А и В, парагриппа, аденовирус, коронавирус, метапневмовирус и бокавирус человека [2].
Возникновение, течение, особенности патогенеза и исход острого бронхиолита зависят от ряда условий, во многом они определяются совокупностью индивидуальных факторов (недоношенностью, ранним искусственным вскармливанием, сопутствующими заболеваниями (бронхолегочной дисплазией, неврологической патологией, дефицитом массы тела), отягощенным собственным и семейным аллергоанамнезом), а также факторами окружающей среды, такими как пассивное курение, наличие старших детей в семье, низкий социальный уровень семьи и др. [3]. В свою очередь, и сам эпизод среднетяжелого и тяжелого бронхиолита в сочетании с различными факторами может быть предиктором развития бронхиальной астмы в будущем [4, 5].
Острый бронхиолит — это воспалительное заболевание нижних дыхательных путей с преимущественным поражением мелких бронхов и бронхиол. Дифференцирующим фактором течения острого бронхиолита в настоящее время является этиологический (различные вирусы), который не всегда можно определить. Степень дыхательной недостаточности (ДН), ранний возраст ребенка (как правило, до 2 лет) являются значимыми при верификации диагноза [6]. Стандартные лабораторные и рентгенологические исследования считаются до настоящего времени вспомогательными и часто имеют ограниченный характер.
Не вызывает сомнения тот факт, что иммунорегуляторные механизмы оказывают прямое или опосредованное влияние на течение острого бронхиолита у детей и определяют тяжесть ДН и прогноз. Ведущая роль в регулировании тканевого гомеостаза и межклеточного взаимодействия в легочной ткани при бронхиолите отводится цитокинам.
В настоящее время отсутствуют четкие скрининговые и лабораторные критерии оценки степени тяжести бронхиолита, на основании которых мы могли бы давать прогноз течения заболевания и разработать стратегию ведения данных пациентов.
Цель исследования — выявить особенности цитокинового профиля в сыворотке крови детей с острым бронхиолитом.
МАТЕРИАЛЫ И МЕТОДЫ
В условиях пульмонологического отделения ГБУЗ «Морозовская детская городская клиническая больница ДЗМ» (главный врач — к. м. н. Горев В.В.) в 2020–2021 г. обследованы 52 пациента в возрасте от 1 до 12 мес (33 (63,5%) мальчика и 19 (36,5%) девочек), поступившие в пульмонологическое отделение с диагнозом острого бронхиолита с различной степенью ДН. Дети с тяжелыми генетическими, нейромышечными и сердечно-сосудистыми заболеваниями, а также иммунодефицитами в исследование не включались. Исследование одобрено локальным этическим комитетом ГБУЗ «Морозовская ДГКБ ДЗМ». На всех включенных в исследование детей их законные представители оформляли добровольное информированное согласие.
Диагностика острого бронхиолита осуществлялась в соответствии с клиническими критериями, изложенными в клинических руководствах «Острые инфекции дыхательных путей», «Острый бронхиолит». Степень ДН оценивалась по процентному содержанию оксигемоглобина в артериальной крови и тяжести бронхиолита.
Наряду с общеклиническими обследованиями (сбором анамнеза, осмотром, общим анализом крови, осмотром узкими специалистами по показаниям и др.), у всех детей производилось определение содержания в крови ИЛ-4, ИЛ-6 и ИЛ-18.
Результаты были обработаны при помощи пакета статистических программ Statistica 7.0. Рассчитывались средняя арифметическая величина (М), средняя ошибка (m), дисперсия, статистическая значимость различий по критерию Вилкоксона, χ2, коэффициенту Спирмена, использовались критерии Лиллиефорса и Фишера (p ≤ 0,05)
РЕЗУЛЬТАТЫ
При сборе анамнеза выявлено, что 9 (17,3%) детей были рождены недоношенными и/или имели эпизод применения ИВЛ при рождении. Из них четверо получили паливизумаб: 2 ребенка — 2 раза, 2 ребенка — 1 раз. У 11 (21,1%) пациентов в анамнезе был выставлен диагноз: Последствия перинатального поражения центральной нервной системы гипоксическо-ишемического генеза, что проявлялось синдромом вегетативно-висцеральных дисфункций: расстройством терморегуляции, мраморностью кожи, мышечной дистонией, срыгиваниями и гипотермией конечностей.
При поступлении в стационар у каждого больного ретроспективно оценивался индекс респираторной заболеваемости (ИРЗ) — отношение числа острых респираторных инфекций (ОРИ) к возрасту ребенка в месяцах. У детей с отягощенным анамнезом в виде недоношенности и/или ИВЛ был более высокий ИРЗ — 0,75, так как они попадали в стационар на более ранних сроках при первом или после второго эпизода ОРИ. А дети без отягощенного личного анамнеза заболевали острым бронхиолитом в более поздние сроки и имели в анамнезе более 2 эпизодов ОРИ. Средний ИРЗ у детей с бронхиолитом составлял 0,33 ± 0,16.
Семейный анамнез был отягощен у 41 (78,8%) больного: 38 (73,1%) младенцев жили в многодетной семье (наличие старших детей и/или детей, посещающих детский сад, количество проживающих в одном помещении ≥ 4), на грудном или смешанном вскармливании на момент госпитализации находились 29 (55,8%), 6 (11,5%) родились от многоплодной беременности, 32 (61,6%) были рождены в осенне-зимний период. Родители 21 (40,4%) ребенка курили, аллергоанамнез был отягощен по линии матери в 24 (46,1%), по линии отца — в 14 (26,9%), собственный аллергоанамнез — в 13 (25%) случаях.
В стационаре методом ПЦР определены основные этиологические факторы бронхиолита, которые соответствуют международным данным (рис. 1). Ко-инфекция установлена у 8 (15,4%) детей, микоплазма выявлена у 2 (3,8%) детей как компонент ко-инфекции. При этом риновирус чаще определялся у недоношенных (77,8%, n = 7), а у детей с последствиями перинатального поражения ЦНС в анамнезе чаще наблюдалось ко-инфицирование — 6 (54,5%).
Рис. 1. Основные этиологические факторы острого бронхиолита
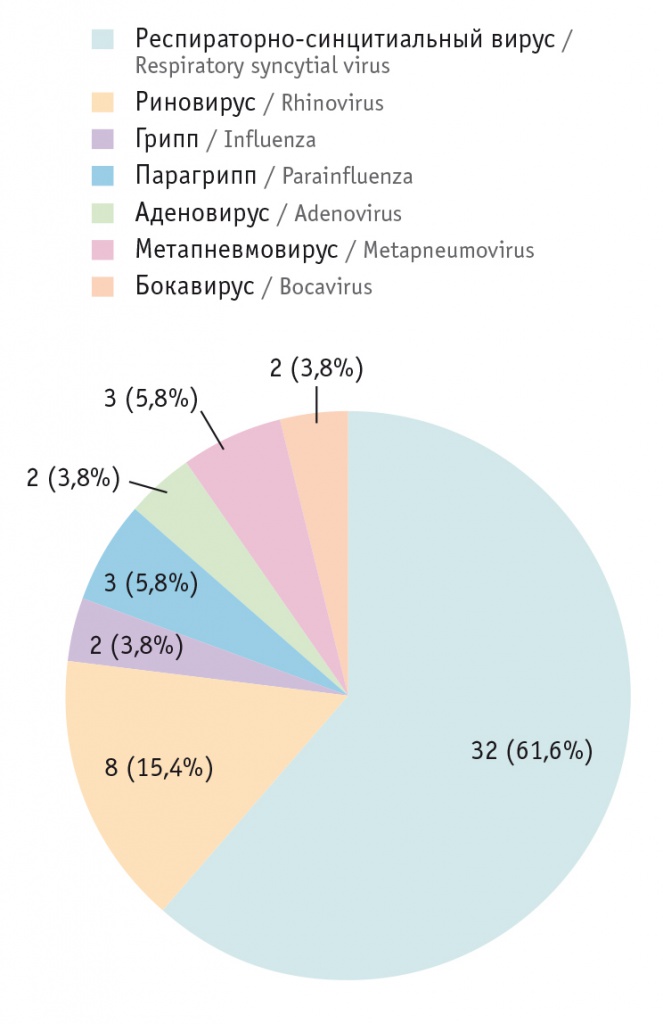
При первичном обращении 4 (7,6%) ребенка были госпитализированы в отделение реанимации с выраженной ДН. У 5 (9,6%) детей регистрировалось апноэ. Средний срок госпитализации составил 6,3 ± 1,4 дня.
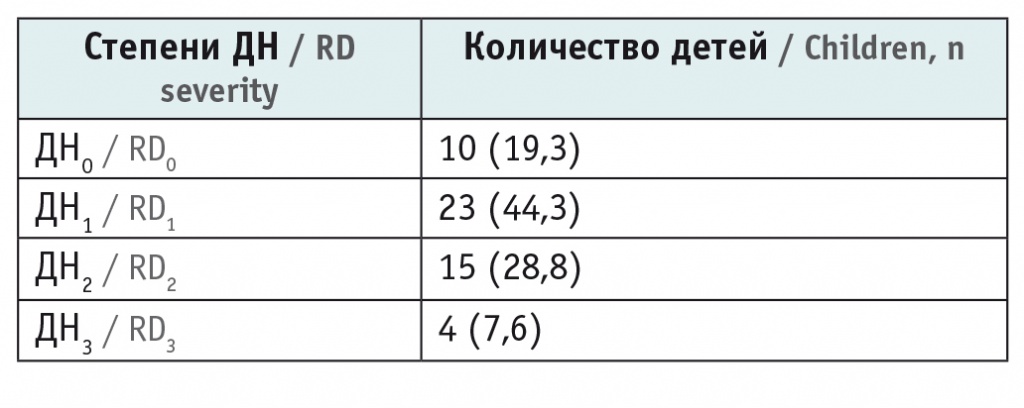
При поступлении в стационар проводился весь комплекс обследований пациентов в соответствии с существующими рекомендациями, на основании клинической картины устанавливалась степень ДН. Терапия детей с ДН2 и ДН3 различалась скоростью и объемом дотации увлажненного кислорода. Количество детей с различной степенью ДН представлено в таблице 1.
Таблица 1
Количество детей с различными степенями дыхательной недостаточности (ДН), n (%)
У детей с более тяжелыми течением заболевания и ДН этиологическими факторами чаще выступали риновирус, аденовирус и вирус гриппа. Метапневмовирус обнаружен только у мальчиков, они имели ДН0, более выраженную аускультативную картину с более длительным периодом регресса клинической картины по сравнению с пациентами, у которых острый бронхиолит был вызван другими вирусными агентами.
У 14 (73,7%) из 19 детей с ДН2-3 в период госпитализации наблюдались проявления катарального отита. За время госпитализации бактериальных осложнений не было.
В острый период заболевания при поступлении производился забор крови для определения концентраций цитокинов ИЛ-4, ИЛ-6 и ИЛ-18 методом ИФА (набор реактивов «Вектор Бест»).
При оценке цитокинового профиля выявлено, что у детей с ДН3-2 уровни ИЛ-4 и ИЛ-6 были в 6–7 раз меньше, чем при ДН0 (p ≤ 0,05), в то время как концентрация ИЛ-18 увеличивалась при возрастании степени ДН: при ДН3 она была в 3,2 раза выше, чем при ДН0, и в 1,7 раза выше, чем при ДН1 (p ≤ 0,05), что представлено в таблице 2.
Таблица 2
Содержание интерлейкинов в зависимости от степени дыхательной недостаточности (ДН), пг/мл
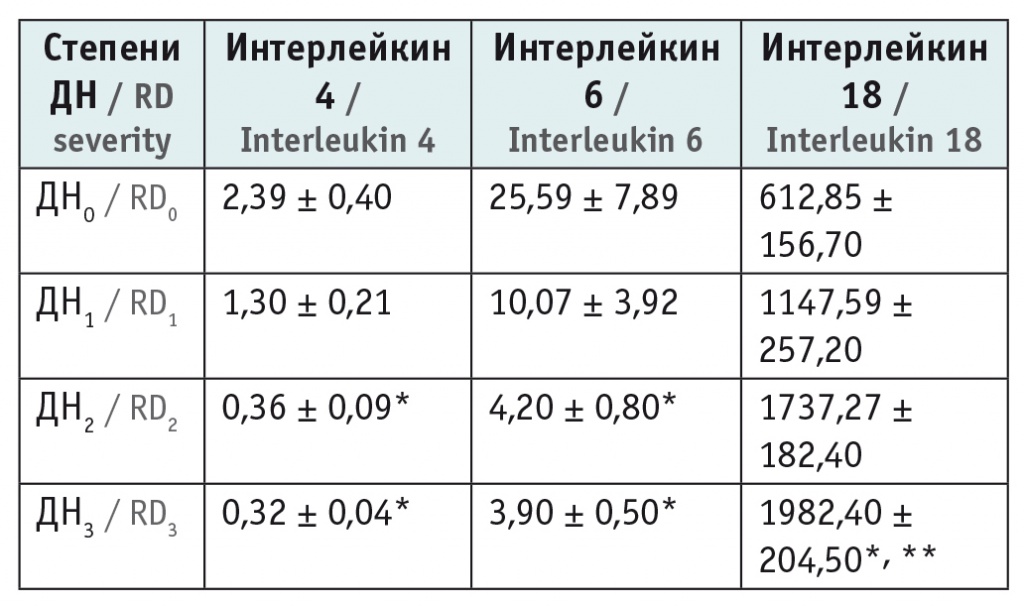
* Отличия от детей с ДН0 статистически значимы (p ≤ 0,05).
** Отличия от детей с ДН1 статистически значимы (p ≤ 0,05).
Пациенты с риновирусом имели более высокий показатель ИЛ-6 при всех степенях ДН, чем дети с респираторно-синцитиальной вирусной инфекцией, у которых, в свою очередь, был выше уровень ИЛ-18. Возможно, это связано с локацией в носоглотке, где в основном секретируется данный интерлейкин.
В ходе работы найдены положительные корреляции между высокими уровнем ИЛ-18 и степенью ДН (r = 0,86), а также между отягощенным аллергоанамнезом и высоким уровнем ИЛ-4 (r = 0,78).
Ниже приводим подробное описание клинического наблюдения одного из пациентов.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Пациент А., 5 месяцев, госпитализирован в стационар по экстренным показаниям с жалобами на однократное повышение температуры тела до 38,2°С, кашель с усилением в динамике в течение 2 дней, вялость, умеренные признаки интоксикации.
Из анамнеза известно, что ребенок появился на свет от 1-й беременности, срочных родов путем кесарева сечения (по показаниям по стороны матери) в срок, у него была хроническая гипоксия плода. Грудное вскармливание продолжалось до 2 месяцев. Привит в роддоме ВГВ и БЦЖ, в амбулаторном звене привит только V2 ВГВ. С 1 месяца наблюдаются проявления пищевой непереносимости и атопического дерматита. В 2,5 месяца госпитализирован в педиатрическое отделение с выраженными проявлениями атопического дерматита. В 1,5 и в 4 месяца перенес ОРВИ в виде легкого назофарингита, лечение получал амбулаторно. Семейный анамнез отягощен: у матери пищевая аллергия. Проживают скученно (более 4 человек в семье), домашних животных нет, но имеются в большом количестве ковры и цветы в горшках.
При объективном обследовании в отделении состояние ребенка тяжелое, обусловлено ДН. Не лихорадил. Ребенок вялый, капризный, аппетит снижен. Кожные покровы сухие с элементами атопического дерматита, в естественных складках кожи умеренная гиперемия без признаков вторичного инфицирования. Видимые слизистые бледно-розовые, чистые.
При перкуссии над областью легких выявлена «мозаичность» перкуторного тона: участки с нормальным легочным звуком чередуются с фрагментами коробочного звука. При аускультации над всей областью легких дыхание проводилось равномерно, пуэрильное. Преимущественно в нижних отделах выслушивались сухие разнотембровые хрипы и диффузные влажные крепитирующие. Кашель сухой, навязчивый. Отмечались умеренное нарушение носового дыхания, необильное слизистое отделяемое.
SрO2 — 91–92%, умеренный цианоз носогубного треугольника, ЧДД — до 60 в минуту с участием вспомогательной мускулатуры в акте дыхания.
При обследовании органов брюшной полости пальпировался край печени 1,5–2 см из под края реберной дуги, эластичный, безболезненный. По остальным органам и системам без особенностей.
Ребенок нуждался в дополнительной дотации кислорода через назальные канюли со скоростью 4 л/минуту, при этом сатурация кислорода в крови достигла 98–99%.
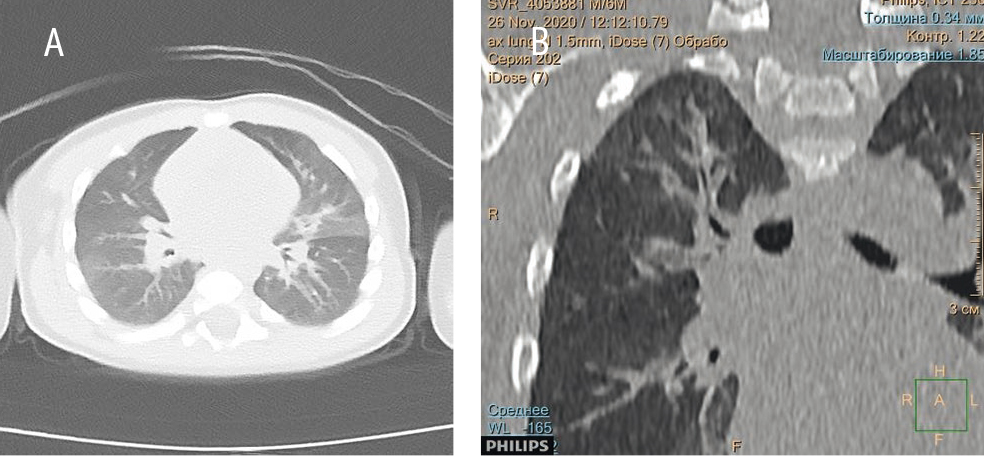
Содержание лабораторных маркеров воспаления не повышено (уровень СРБ — 0,4 мг/л), в общем анализе крови умеренная нейтропения (978/мкл), лимфоцитоз, уровень гемоглобина на нижней границы нормы (110 г/л). Методом ПЦР со слизистой носа/зева выделен респираторно-синцитиальный вирус. По данным КТ органов грудной клетки, выявлены единичные очаги уплотнения по типу «матового стекла», зоны гипо- и гипервентиляции, уплотнение стенок бронхов (рис. 2). На ЭКГ ритм синусовый, склонность к тахикардии. При определении интерлейкинового профиля установлено: содержание ИЛ-4 — 0,58 пг/мл, ИЛ-6 — 6,8 пг/мл, ИЛ-18 — 1949,9 пг/мл. ИИ: ИЛ-6/ИЛ-4 — 11,72, ИЛ-18/ИЛ-4 — 3361,9.
Рис. 2. Компьютерные томограммы ребенка с бронхиолитом. А — аксиальная проекция. Визуализируется неоднородная пневматизация легочной паренхимы за счет участков пониженной и повышенной воздушности. В — фронтальная проекция. Уплотнение стенки бронхов. Иллюстрации А.В. Горбунова
На основании клинической картины, возраста ребенка, данных объективного обследования и лабораторных показателей диагноз верифицирован.
Основной диагноз: Острый бронхиолит респираторно-синцитильной этиологии, острая ДН II cт.
Сопутствующий диагноз: Атопический дерматит, младенческая форма, неполная ремиссия.
Назначена небулайзерная терапия гипертоническим раствором 3% натрия хлорида + 0,1% натрия гиалуроната по 2,0 мл 2 раза в день (ТН Ингасалин). Эффективность гипертонического раствора натрия хлорида объясняется активацией мукоцилиарного клиренса и улучшением экспекторации мокроты. Наличие в препарате гиалуроной кислоты (натрия гиалуроната) обеспечивает возможность связывания большого количества молекул воды и удерживания их в межфибриллярном пространстве, предопределяет участие в защитных механизмах, стимулируя движения ресничек, защищает ткань легких от пагубного воздействия ферментов [7, 8]. В данном случае использовался только 3%-ный раствор, который продемонстрировал высокую эффективность и безопасность, способствовал сокращению времени пребывания в стационаре при отсутствии нежелательных явлений [9, 10].
Проводилась дотация увлажненного кислорода через назальные канюли со скоростью до 4 л/минуту с постепенным уменьшением под клиническим контролем. При транспортировке врач скорой медицинской помощи ввиду нарастания признаков ДН однократно ввел системный глюкокортикостероид в дозе 1 мг/кг массы тела. Симптоматическая и местная терапия применялась по показаниям, в соответствии с существующими стандартами по сопутствующему заболеванию.
На фоне проводимого лечения общее состояние ребенка на 4-е сутки улучшилось, при аускультации над легкими дыхание проводилось равномерно над всеми отделами, пуэрильное. Сухие хрипы не выслушивались, сохранялось небольшое количество непостоянных крепитирующих.
Ребенок не зависим от дополнительной дотации кислорода. Интенсивность и частота эпизодов кашля значительно уменьшились, отмечен явный регресс катаральных явлений.
Мальчик выписан домой на 7-е сутки в удовлетворительном состоянии под наблюдение педиатра, пульмонолога по месту жительства.
ОБСУЖДЕНИЕ
Дети без отягощенного аллергоанамнеза имели более быстрый первичный клеточный ответ через активацию макрофагов и продукцию ИФН-γ. Такие особенности, по-видимому, предотвращают дальнейшее клеточное ремоделирование трахеобронхиального дерева и развитие гиперреактивности, что требует дальнейшего изучения.
У детей с отягощенным аллергоанамнезом клиническое развитие острого бронхиолита было более стремительным, чаще этиологическим фактором являлся респираторно-синцитильный вирус. Эти пациенты дольше находились в стационаре, имели более выраженную клиническую картину с гиперпродукцией густой и вязкой слизи, им требовалась частая санация верхних дыхательных путей без дополнительной дотации кислорода через назальные канюли. Возможно, это связано с тем, что различные пневмовирусы направляют иммунный ответ в пользу Th2, что может играть ведущую роль в гиперреактивности бронхов.
Вирусы инициируют транскрипцию защитных факторов с образованием интерлейкинов, которые, в свою очередь, влияют на хемотаксис моноцитов, макрофагов, эозинофилов и тучных клеток, секретирующих гистамин и липидные медиаторы воспаления (в основном лейкотриены и простагландины).
У пациентов с отягощенным аллергоанамнезом уже имеется определенный паттерн для иммунного гиперответа и, возможно, увеличенное количество клеток-участников воспалительного процесса в стенках бронхов, что обусловливает особенности клинической картины у них.
Дети с отягощенным аллергоанамнезом имели более высокие показатели ИЛ-4. Данные изменения связаны с тем, что изначально у таких больных превалирует Th2-ответ, так как Th2 располагаются непосредственно в тканях, а не в герминативных центрах лимфоузлов, что определяет клинические особенности течения острого бронхиолита.
ЗАКЛЮЧЕНИЕ
Для острого бронхиолита характерен отчетливый паттерн экспрессии интерлейкинов в зависимости от наличия отягощающих факторов, который определяет характер течения заболевания и степень выраженности дыхательной недостаточности (ДН). У пациентов с бронхиолитом в зависимости от степени тяжести ДН имеются выраженные изменения в цитокиновом профиле: увеличение концентрации ИЛ-18 и снижение таковой ИЛ-4. Выявленные изменения содержания интерлейкинов могут быть использованы в качестве маркеров прогнозирования тяжести течения патологического процесса. У пациентов с ко-инфекцией установлены более высокие показатели интерлейкинового профиля и более продолжительный срок госпитализации.
Поступила: 20.10.2021
Принята к публикации: 17.11.2021








