ВВЕДЕНИЕ
Болезни органов дыхания у детей во всех возрастных группах имеют наибольший удельный вес в структуре заболеваемости. Традиционно лидирует острое поражение верхних отделов респираторного тракта инфекционной этиологии, но вместе с тем бронхиты по-прежнему остаются значимой патологией в педиатрической практике [1, 2]. Частота и формы воспалительного поражения бронхов существенно варьируют, что связано как с возрастными анатомо-морфологическими особенностями строения, отягощенным преморбидным фоном, так и с влиянием экологических, социальных и других внешних факторов [1–3].
Хотя пик заболеваемости бронхитами приходится на ранний возраст и в большинстве случаев преобладает нетяжелое течение, следует подчеркнуть, что нередко эта патология может иметь затяжной и/или рецидивирующий характер и стать причиной формирования стойкой бронхиальной гиперреактивности, а в дальнейшем — хронических заболеваний бронхолегочной системы. Несмотря на то что в настоящее время разработаны федеральные клинические рекомендации по их лечению, ряд важных аспектов патогенеза требует дальнейшего изучения, особенно для выявления взаимосвязи особенностей течения воспаления с индивидуальными параметрами метаболизма и иммунологической реактивности детей, а не только действия инфекционных агентов [1–3].
В течение последних десятилетий активно развивается новое научное направление, находящееся на стыке клинических дисциплин и патофизиологии, — клиническая мембранология. Современные исследователи отмечают ключевую роль биомембран как в функционировании каждой отдельной клетки, так и в жизнедеятельности организма в целом, ими доказано решающее значение мембранного повреждения в патогенезе многих заболеваний [4–6]. Основная роль в инициации повреждения клеточных мембран принадлежит образованию активных форм кислорода и пероксидации, то есть свободно-радикальному окислению (СРО). И если в физиологических условиях сохраняется баланс между уровнем перекисного окисления липидов (ПОЛ) и активностью антиокислительной системы, то под действием инфекционного фактора в дыхательных путях при развитии воспаления происходит его нарушение вследствие избыточного образования свободных радикалов, которые тесно связаны с процессами ПОЛ [7–11].
Воспалительный процесс в бронхах в большинстве случаев запускается и поддерживается инфекционными факторами, поэтому очень значительно на течение воспаления при бронхитах влияют нейтрофилы, их функциональная активность и микробицидный потенциал, а они, в свою очередь, определяются уровнем кислородозависимого метаболизма, тесно взаимосвязанного с активностью ПОЛ, а также состоянием антиоксидантной защиты [12].
Нарушение равновесия этих систем в итоге приводит к мембранопатологическим процессам и отрицательно сказывается на функциях всех клеточных структур. Их несостоятельность вызывает возрастание активности ПОЛ, что во многом определяет особенности течения воспаления в бронхах, потенцирует повторные эпизоды заболевания, а в дальнейшем — хронизацию процесса [7, 12].
Несмотря на большое количество исследований, продемонстрировавших ряд характерных особенностей современной этиологии и механизмов патогенеза, а также клинической картины бронхолегочных заболеваний, малоизученной остается роль внутри- и внеклеточных компонентов свободно-радикальных процессов во взаимосвязи с вариантом течения и прогнозом воспалительного поражения бронхов.
Цель исследования: изучить особенности течения внутриклеточных и внеклеточных процессов СРО во взаимосвязи с состоянием клеточных мембран при различных клинических вариантах бронхита у детей.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включены 237 детей в возрасте от 2 до 15,5 года с диагнозом бронхита, находившихся на стационарном лечении в Детском стационаре ГАУЗ «ЦГКБ № 18» г. Казани с 2015 по 2019 г. По клиническим вариантам течения бронхита пациенты были разделены на три группы: острый бронхит (ОБ) — 91 ребенок (47 мальчиков, 44 девочки) в возрасте от 3 до 15 лет, средний возраст — 9,8 года; острый обструктивный бронхит (ООБ) — 32 ребенка (15 мальчиков, 17 девочек) в возрасте от 2 до 13 лет, средний возраст — 7,5 года; рецидивирующий бронхит (РБ) — 114 детей (66 мальчиков, 48 девочек) в возрасте от 3 до 15,5 года, средний возраст — 10,2 года.
Группу сравнения составили 43 условно здоровых ребенка (23 мальчика, 20 девочек) в возрасте от 3 до 14 лет, средний возраст — 9,5 года, не имевших на момент обследования острой инфекционной патологии и обострения хронических заболеваний.
Все родители подписали добровольное информированное согласие на обследование детей.
Диагноз бронхита и его клинического варианта устанавливался на основании данных анамнеза и совокупности симптомов респираторного, интоксикационного и катарального синдромов, согласно клиническим рекомендациям и классификации клинических форм бронхолегочных заболеваний у детей1 [13].
Критериями диагноза ОБ были наличие респираторных жалоб в виде кашля преимущественно продуктивного характера и рассеянных лабильных разнокалиберных влажных и/или сухих хрипов, умеренного катарального синдрома со стороны верхних дыхательных путей, а также отсутствие или незначительная выраженность интоксикационного синдрома, отсутствие симптомов дыхательной недостаточности.
У пациентов с ООБ дополнительно к вышеперечисленным симптомам фиксировались признаки бронхиальной обструкции в виде приступообразного малопродуктивного кашля, экспираторной одышки, свистящего дыхания, а при объективном обследовании — коробочный оттенок перкуторного звука и преобладание сухих свистящих хрипов по всем полям легких. Кроме того, симптомы дыхательной недостаточности 1–2-й степени в течение 2–3 дней в начале заболевания регистрировались преимущественно у детей раннего и дошкольного возраста.
У пациентов с диагнозом РБ на фоне респираторных вирусных инфекций картина ОБ развивалась 3 и более раз в течение года, а продолжительность каждого эпизода составляла до 10–14 дней, тогда как в первых двух группах не превышала 7–8 дней.
В комплекс обследования всех детей были включены стандартные инструментально-лабораторные исследования: общие анализы крови, мочи, кала; рентгенография органов грудной клетки для исключения пневмонии проводилась у больных с длительно сохраняющимися симптомами интоксикации и/или локальными физикальными изменениями в легких, у пациентов с РБ — оценка ФВД.
Активность СРО изучали по показателям спонтанной и зимозан-индуцированной люминол-зависимой хемилюминесценции (ХЛ) нейтрофильных гранулоцитов в периферической крови на аппарате CL-3403. Интенсивность ПОЛ определяли по уровню конечных токсических продуктов активных соединений тиобарбитуровой кислоты (ТБК) по методу В.Б. Гаврилова (1987).
Уровень антиоксидантной защиты регистрировали с помощью исследования показателей суммарной антиокислительной активности (АОА) сыворотки крови по методу Ю.Г. Азнабаевой (2001) и активности белка церулоплазмина (ЦП). Определение суммарной АОА проводили в условиях инициации перекисного окисления двухвалентным железом и оценивали ТБК-активность в модельной системе с желточными липопротеинами (ЖЛП) и в той же системе с добавлением плазмы крови. Показатель рассчитывали по формуле:
АОА = 100 – Е опыт/Е контроль × 100%,
где Е опыт — оптическая плотность в системе «ЖЛП + плазма крови», Е контроль — оптическая плотность в системе ЖЛП без плазмы крови.
Концентрацию ЦП в сыворотке крови измеряли методом, основанным на окислении им р-фенилендиамина. По оптической плотности образующихся продуктов определяли содержание ЦП в сыворотке крови.
Проницаемость мембраны эритроцитов для натрия фиксировали с помощью измерения максимальной скорости Na+-Li+-противотранспорта (ПТ) в эритроцитах (М. Canessa и соавт., 1980). Скорость Na+-Li+-ПТ оценивали путем сравнения средних величин, а также методом квартильного анализа. Квартили — это абсциссы вертикальных линий, которые рассекают площадь под кривой распределения признака на 4 равные части, что предполагает одинаковую вероятность попадания случайных величин в каждую из этих 4 равных частей. В нашем исследовании под квартилем мы понимали фактически определенный диапазон величин скорости Na+-Li+-ПТ (4 квартиля — 4 диапазона величины скорости Na+-Li+-ПТ).
Приведенные показатели оценивались в начале заболевания и при клиническом выздоровлении и обязательно соотносились с результатами объективного обследования.
Полученные данные обрабатывались методами описательной статистики с вычислением средних величин (M) и их стандартных отклонений (SD). Статистическая значимость различий средних сравниваемых величин определялась по коэффициенту Стьюдента, различия считали статистически значимыми при р < 0,05. Статистическая обработка материала выполнена с помощью специализированных пакетов прикладных программ Excel-2010 и Statistica 10.
РЕЗУЛЬТАТЫ
Формирование рецидивирующего и хронического воспаления в бронхиальном дереве во многом связано как с экзогенными факторами (экологией региона и жилища, социальным окружением и образом жизни семьи пациентов), так и с эндогенными (состоянием здоровья родителей, особенностями пренатального периода и раннего детства). Наиболее значимые факторы медико-социального риска представлены в таблице 1.
Таблица 1
Факторы медико-социального риска у детей при различных вариантах бронхита
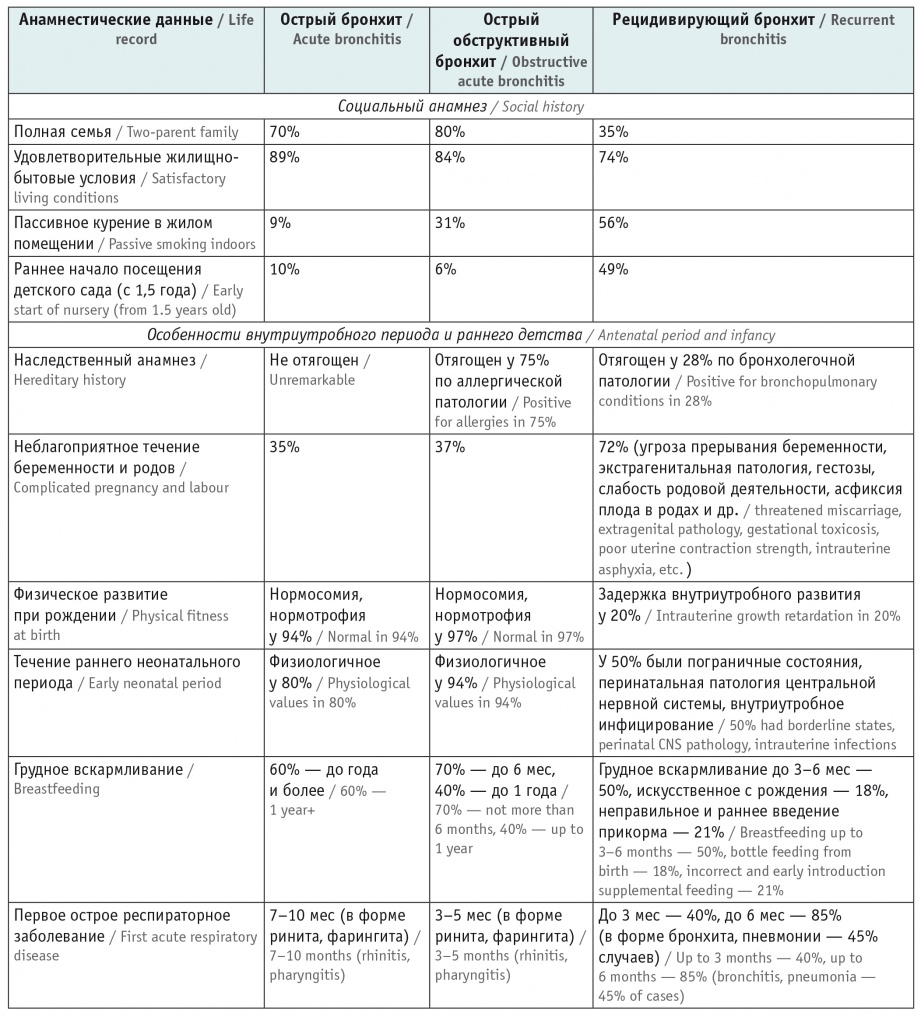
Анализ анамнестических данных показал, что в группе детей с РБ чаще выявлялись факторы риска формирования бронхолегочной патологии, как социальные, так и медико-биологические.
В ходе исследования выявлены следующие особенности клинической картины ОБ и РБ у детей: родители больных раннего возраста чаще обращались к педиатру в среднем на 3–4-й день болезни, тогда как родители детей старше 7 лет — на 2–3-й неделе от начала заболевания. Эти пациенты успевали получить амбулаторно по назначению врача один и более курс антибактериальных препаратов.
Дети с ООБ, как правило, поступали в стационар в первые дни от начала заболевания ввиду тяжести состояния из-за бронхообструктивного синдрома (БОС).
В целом состояние наблюдаемых пациентов в подавляющем большинстве случаев оценивалось как среднетяжелое за счет респираторного синдрома и умеренно выраженной интоксикации, лишь в 5% случаев оно было тяжелым (у детей раннего возраста), главным образом вследствие БОС.
Проявления БОС купировались на 3–5-е сутки, а нормализация общего состояния и физикальных данных наступала при ОБ к 5–7-му дню наблюдения, при РБ — к 8–10-му дню.
Данные лабораторно-инструментальных исследований демонстрировали умеренный характер воспалительной реакции у 70% детей с ОБ (простым и обструктивным), тогда как у детей с РБ она преимущественно либо была незначительной, либо практически отсутствовала. Рентгенографически регистрировались признаки усиления бронхолегочного рисунка, а в случаях ООБ у 60% больных — повышенная прозрачность легочных полей. При оценке ФВД у пациентов с РБ значимые нарушения отсутствовали.
Для изучения состояния антиоксидантной защиты и активности процессов СРО при различных клинических вариантах течения бронхита у детей, а также для характеристики состояния клеточных мембран нами проведено исследование ионно-транспортной функции клеточных мембран по показателям максимальной скорости Na+-Li+-ПТ через мембрану эритроцита. Для учета популяционного распределения признака в ряду использовали квартильный анализ скорости Na+-Li+-ПТ. Границы квартилей были определены по данным детей группы сравнения: для I квартиля — 63–165, для II — 166–216, для III — 217–259, для IV — 260–464 мкМ Li. Средний показатель здоровых детей — 210 ± 10 мкМ Li. У всех пациентов, включенных в исследование, регистрировалось увеличение скорости Na+-Li+-ПТ, среднее значение ее при ОБ было 232 ± 7,0 (р < 0,05), у больных с ООБ — 269 ± 10,0 (р < 0,05), РБ — 328 ± 11,0 мкМ Li (р < 0,01). Квартили скорости Na+-Li+-ПТ у участников исследования представлены в таблице 2.
Таблица 2
Квартили скорости Na+-Li+-противотранспорта у обследованных детей, n (%)
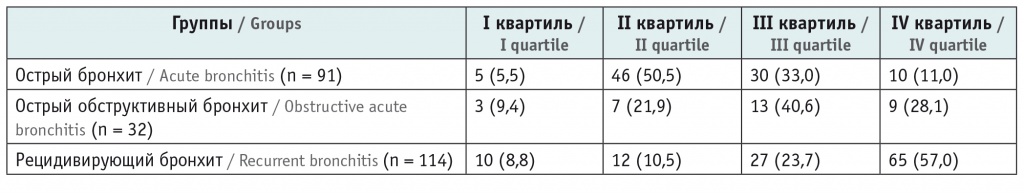
Таким образом, ОБ чаще выявлялся у детей со скоростью Na+-Li+-ПТ II квартиля (166–216 мкМ Li), у детей с ООБ — III квартиля (217–259 мкМ Li), а РБ — IV квартиля (260–464 мкМ Li).
Следует отметить, что высокая скорость Na+-Li+-ПТ, согласно данным экспериментальных и клинических исследований, регистрировалась при нарушении функционирования мембраны клеток [4–7]. В таких случаях фиксируется надпороговая концентрация свободного цитоплазматического Са2+, являющаяся маркером недостаточности механизма мембранной регуляции свободного Са2+ в цитоплазме, что рассматривается как ключевое звено мембранной концепции патогенеза развития заболеваний.
При этом подобные нарушения обнаруживаются в клетках как возбудимого, так и невозбудимого типа (гладкомышечных, тромбоцитах, эритроцитах, синаптосомах, кардиомиоцитах, лимфоцитах, адипоцитах, фибробластах, эпителии слюнных желез и т. д.), т. е. имеют глобальный характер [4, 6–8].
Таким образом, можно предположить, что генетически обусловленный избыток цитоплазматического Са2+, исходно наблюдающийся у детей с высокой скоростью Na+-Li+-ПТ (величинами IV квартиля), указывает на предрасположенность пациентов к формированию бронхиальной гиперреактивности, одного из существенных механизмов рецидивирования воспаления в бронхах, с возможным развитием в дальнейшем у них бронхиальной астмы.
Одним из специальных методов нашего исследования было изучение функционального состояния нейтрофильных гранулоцитов по показателям биоцидности методом реактивной спонтанной и зимозан-индуцированной люминол-зависимой ХЛ. Показатели спонтанной ХЛ (СХЛ) у детей с бронхитами в остром периоде были существенно повышены по сравнению с таковыми у условно здоровых детей: 1135,37 ± 44,1 имп/мин против 736,37 ± 45,2 имп/мин (р < 0,001).
При индивидуальном анализе СХЛ мы отметили ее высокую вариабельность — от 500 до 2500 имп/мин. При этом у 35% больных уровень СХЛ находился в пределах контрольных величин, в остальных случаях он был существенно повышен, достигая у отдельных пациентов максимальных значений.
С учетом полученных данных можно предполагать, что у 65% больных бронхитом заболевание обусловлено вирусно-бактериальной ассоциацией или бактериями, поскольку известно, что активация СХЛ происходит на фоне бактериальной стимуляции. Нормальный или несколько сниженный уровень СХЛ у остальных детей, напротив, указывает, по-видимому, на вирусную природу заболевания.
При клиническом выздоровлении уровень СХЛ во всех группах снижался более чем в 2 раза (в среднем до 668,16 ± 40,29 имп/мин) и существенно не отличался от такового у условно здоровых детей (р > 0,05).
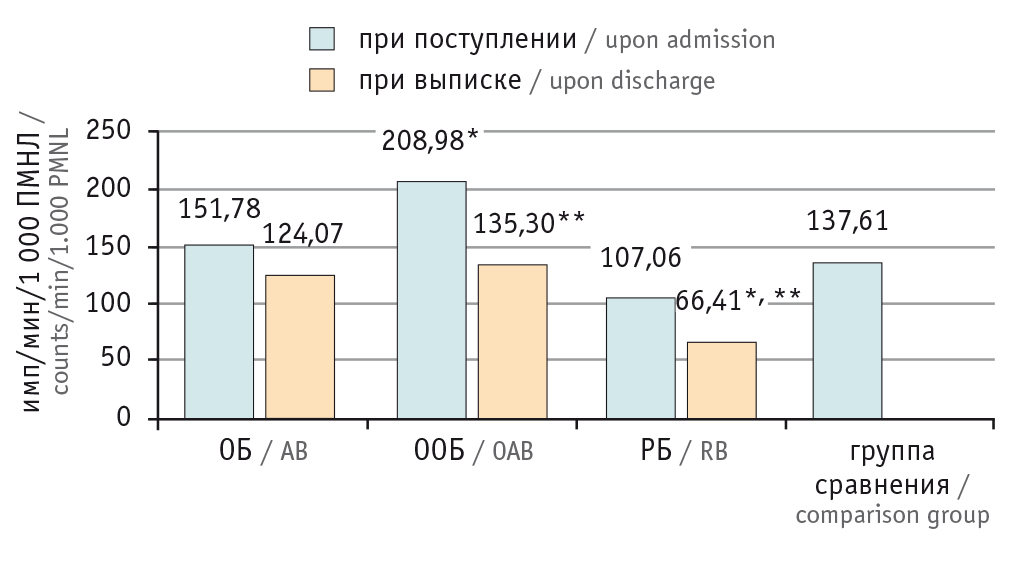
Наибольший интерес представляли результаты исследования показателей индуцированной люминол-зависимой ХЛ (ИХЛ), которые были четко взаимосвязаны с формой бронхита. При остром процессе в бронхах уровень ИХЛ независимо от фазы заболевания практически не менялся по отношению к норме (137,61 ± 22,3 имп/мин/1000 ПМНЛ). При ООБ в начале заболевания регистрировалась значительная активация ИХЛ (до 208,98 ± 7,6 имп/мин/100 ПМНЛ) с последующей нормализацией при клиническом выздоровлении.
У больных с РБ продукция активных форм кислорода в индуцированном тесте ХЛ носила менее выраженный характер, и показатель ее в разгар заболевания составил лишь 107,06 ± 26,42 имп/мин/1000 ПМНЛ, а при клиническом выздоровлении отмечалась еще более значительная депрессия ИХЛ — до 66,41 ± 8,9 имп/мин/100 ПМНЛ (р < 0,001 при сравнении со здоровыми детьми) (рис.). Подобная динамика ИХЛ у больных РБ может быть расценена как снижение потенциальных ресурсов биоцидности нейтрофильных гранулоцитов, иными словами, адаптационных резервов.
Рис. Показатели индуцированной хемилюминесценции нейтрофильных гранулоцитов при остром (ОБ), остром обстуктивном (ООБ), рецидивирующем (РБ) бронхитах.
* Отличия от группы сравнения статистически значимы (р < 0,001).
** Отличия от исходных показателей статистически значимы (р < 0,001)
Кроме процессов СРО, протекающих внутриклеточно, по параметрам ХЛ, мы изучили данный механизм на внеклеточном уровне в сыворотке крови.
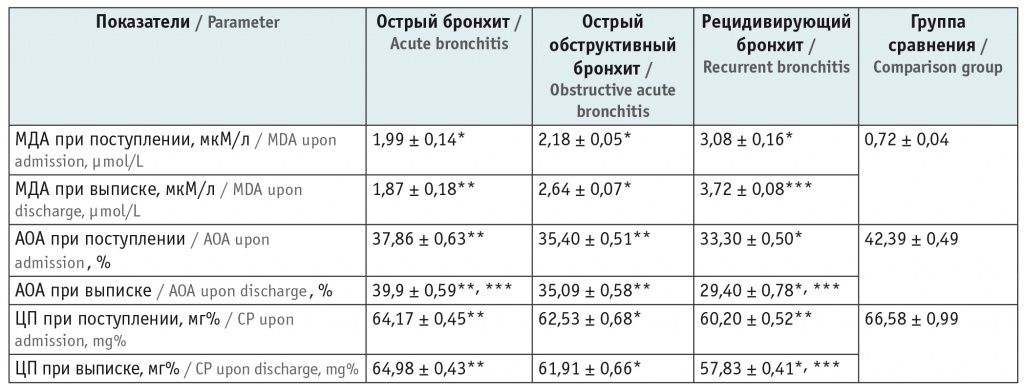
Средняя концентрация малонового диальдегида (МДА) в сыворотке крови у детей группы сравнения составила 0,72 ± 0,04 мкМ/л. Индивидуальные показатели МДА варьировали от 0,08 до 1,26 мкМ/л. При этом у подавляющего большинства детей (84%) наблюдался уровень МДА 0,84 мкМ/л, в связи с чем он был принят нами за пограничный.
Хотя в остром периоде болезни при всех вариантах течения бронхита отмечено значимое повышение уровня МДА, однако наибольшая концентрация его регистрировалась у пациентов с РБ, она существенно отличалась не только от показателей детей группы сравнения, но и от значений у больных с ОБ и ООБ (табл. 3).
Таблица 3
Показатели малонового диальдегида (МДА), суммарной антиокислительной активности сыворотки (АОА), церулоплазмина (ЦП) в зависимости от варианта течения бронхита и стадии заболевания
Примечания.
1. Отличия от группы сравнения статистически значимы: (*) — р < 0,001; (**) — р < 0,05.
2. Отличия от исходных показателей статистически значимы: (***) — р < 0,05.
При ОБ средний показатель МДА при выздоровлении существенно не изменялся (р > 0,05). У детей с рецидивирующим вариантом течения процесса при стабилизации клинической симптоматики зарегистрировано нарастание концентрации МДА до 3,72 ± 0,08 мкМ/л (р < 0,05). Следовательно, процессы активации ПОЛ носят стойкий и выраженный характер и на момент клинического выздоровления полностью не купируются.
В динамике болезни мы оценивали состояние детей в зависимости от клинической формы бронхита по данным суммарной АОА и активности ЦП. Так, у больных ОБ показатели суммарной АОА восстанавливались до 39,9 ± 0,59% (р < 0,05), хотя еще не достигали контрольных величин (42,39 ± 0,49%). Уровень ЦП также повышался до 64,98 ± 0,43 мг%, но еще значимо не отличался от исходного значения в этой группе.
При ООБ суммарная АОА не достигала максимума. Средний показатель ее практически не изменялся (р > 0,05).
У больных РБ показатели суммарной АОА не только не приближались к норме, но даже существенно снизились (р < 0,05), что сочеталось с одновременным падением концентрации ЦП сыворотки крови с 60,20 ± 0,52 мг% до 57,83 ± 0,41 мг% (р < 0,05). Полученные результаты свидетельствуют о значительном истощении антиоксидантного потенциала в процессе воспалительного поражения бронхов.
ОБСУЖДЕНИЕ
Суммируя результаты проведенного исследования, необходимо отметить, что продукция активных форм кислорода существенно варьировала в зависимости от клинического варианта бронхита у детей. Так, при остром воспалительном процессе, регистрируемом у пациентов с ОБ, возможности компенсации нейтрофилов сохранны: при развитии воспаления в ответ на стимуляцию инфекционным антигеном способность их к его элиминации повышается, что подтверждается умеренным ростом ИХЛ на пике клинической картины заболевания и возвращении показателей практически к норме при выздоровлении.
Воспалительный процесс в бронхах на фоне аллергически измененной реактивности у пациентов клинически характеризовался развитием БОС (ООБ), а в лабораторных данных отмечалось более значимое повышение показателей ХЛ нейтрофилов, что можно объяснить интенсивной продукцией интермедиатов кислорода у детей.
Однако самые существенные изменения нами отмечены у пациентов с РБ, у них функциональные возможности нейтрофилов находились в состоянии крайнего напряжения и истощения резервных ресурсов, что характеризовалось снижением ИХЛ в разгар заболевания с последующей депрессией ее при купировании клинических проявлений.
Анализ показателей внутриклеточных и внеклеточных процессов СРО у обследованных детей выявил существенное повышение содержания конечных токсических продуктов пероксидации в течение всего заболевания. Стабильно высокий уровень МДА к моменту купирования клинических проявлений болезни сочетался с повышенным уровнем токсических продуктов ПОЛ, что характеризовало депрессию. Финалом этого патогенетического каскада становится дисбаланс уже внутриклеточных механизмов, что четко видно по показателям ХЛ нейтрофильных гранулоцитов и Na+-Li+-ПТ.
ЗАКЛЮЧЕНИЕ
Стойкость и интенсивность мембранных нарушений и метаболических сдвигов у детей с бронхитами имеют высокую значимость в патогенезе рецидивирующего воспалительного процесса в бронхах и могут служить критериями прогноза течения заболевания, определять тактику терапии.
Поступила: 13.05.2021
Принята к публикации: 02.09.2021
________
1 Классификация клинических форм бронхолегочных заболеваний у детей. М.: Российское респираторное общество; 2009. 18 с.








