ВВЕДЕНИЕ
Псориаз является распространенным хроническим рецидивирующим генетически детерминированным дерматозом мультифакториальной природы, характеризующимся гиперпролиферацией кератиноцитов и нарушением их дифференцировки, воспалительной реакцией в дерме, иммyнными нарyшениями и поражением кожи, ногтей, суставов и других органов [1].
Среди дерматологических больных 15–20% составляют лица с псориазом. Примерно у трети пациентов он проявляется в течение первых двух десятилетий жизни. Псориаз — один из наиболее распространенных хронических дерматозов детского возраста [2].
Частота встречаемости псориаза у детей составляет 0,5–2%, и по распространенности в детской популяции псориаз занимает второе место среди хронических дерматозов после атопического дерматита. Каждый год диагноз псориаза устанавливается в среднем у 20 тыс. детей младше 10 лет, при этом тенденция к увеличению заболеваемости в последние годы сохраняется [3].
Диагностика псориаза у детей остается трудной задачей из-за особенностей заболевания, так как клинические проявления в детской популяции могут различаться по локализации и морфологии в разных возрастных группах и отличаться от типичного клинического течения у взрослых [3].
Классические проявления псориаза — это эритематозные папулы, покрытые серебристыми чешуйками, которые сливаются в бляшки различной формы. Чаще всего поражается кожа локтей, коленей, паховой области, пупка, волосистой части головы [2] (рис. 1). При постановке диагноза псориаза огромное значение имеют следующие симптомы: признак «стеарина» (при отторжении одной чешуйки появляется белое пятно из-за сухости и ломкости покрова) и признак Аuspits (появление точечного кровотечения после соскабливания чешуйки слой за слоем из-за дермического папилломатоза).
Рис. 1. Наиболее частая локализация псориаза — кожа локтей. Здесь и далее в статье фото авторов
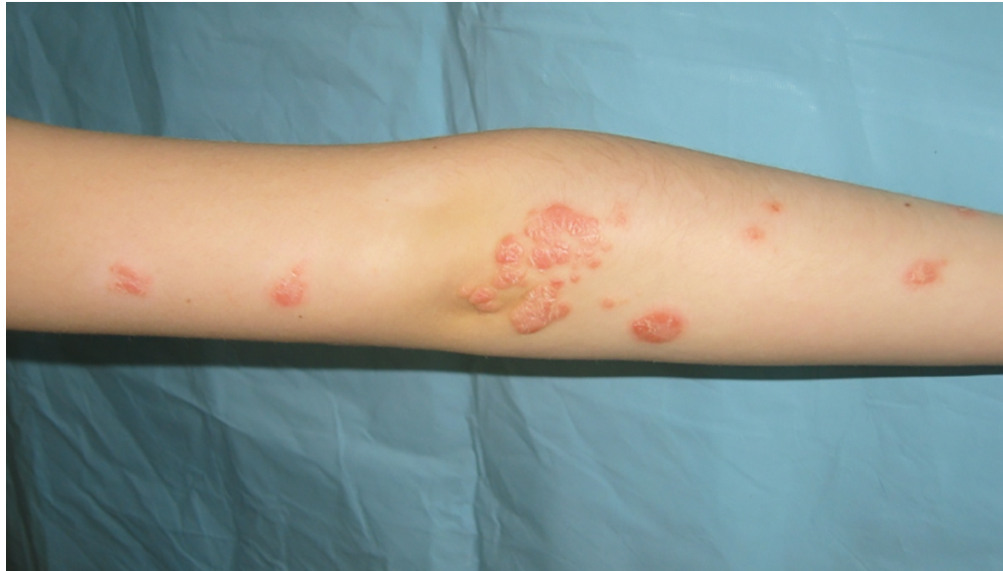
При постановке диагноза также используют феномен Кёбнера — появление псориатических бляшек в местах наибольшей механической травматизации кожи.
Поражаются при псориазе и ногтевые пластинки. В начальной фазе появляется ряд канавок, обычно небольших, или ямок, захватывающих весь ноготь. В дальнейшем развивается фаза онихолизиса, когда ноготь выпадает из-за подлежащего гиперкератоза, частичного или тотального [2].
У 50–70% детей, заболевших псориазом до 16-летнего возраста, семейный анамнез отягощен по данному заболеванию, в то время как среди пациентов, у которых псориаз был выявлен в более зрелом возрасте, наследственность отягощена по псориазу только в 30% случаев. Отмечаются два пика заболеваемости псориазом у детей: первый — в возрасте 6–7 лет, второй (наибольший) — в 14–17 лет [3].
Считается, что особенностью детского псориаза является более редкое развитие артропатий и склонность к экссудативным проявлениям [3].
Псориатический артрит (ПсА) представляет собой хроническое воспалительное заболевание периферических суставов, суставов позвоночника и энтезисов, которое встречается у трети больных псориазом [4]. Если у взрослых заболевание относится к группе серонегативных спондилоартропатий, то у детей ПсА — к ювенильному идиопатическому артриту (ЮИА) по классификации ILAR (Durban, 1998, 2001). Взрослые заболевают ПсА в 3–4-й декаде жизни, пик заболеваемости у детей падает на пубертатный период и старший дошкольный возраст [4].
Среди взрослых мужчин и женщин это заболевание встречается с одинаковой частотой. Девочки страдают ПсА в 2 раза чаще, чем мальчики. На долю ПсА у детей приходится от 4% до 9% всех ювенильных артритов, впрочем, распространенность его крайне вариабельна.
J.M. Gelfand и соавт. указывают, что частота ПсА в общей популяции США составляет 0,25%, а среди больных с псориазом достигает 11% [5], по данным B.J. Prakken и соавт. — 3–10% [6]. Согласно объединенному регистру США и Канады Childhood Arthritis and Rheumatology Research Alliance, псориатический вариант ЮИА зарегистрирован у 5%, а по материалам немецкого регистра детей, получающих биологическую терапию, Biologicsin Paediatric Rheumatology, среди больных ЮИА доля пациентов с ПсА — 7,4% [7? 8].
По данным многоцентрового регистра Союза педиатров России, в РФ ПсА занимает 0,4% в общей структуре ЮИА [9], а по сведениям Московского регистра, среди пациентов с ЮИА 1,5% имеют псориатический вариант [10]. В Университетской детской клинической больнице Первого МГМУ им. И.М. Сеченова это заболевание встречалось с частотой 6% [4].
Наиболее часто диагноз ювенильного ПсА выставляют, используя Ванкуверовские диагностические критерии ПсА (1989).
Определенный ювенильный ПсА выявлется при наличии:
1) артрита и типичной псориатической сыпи;
2) артрита и не менее трех из следующих малых признаков:
• изменений ногтей (синдром «наперстка», онихолизис);
• псориаза у родственников 1-й или 2-й степени родства;
• псориазоподобной сыпи;
• дактилита.
Вероятный ювенильный ПсА определяется при наличии артрита и хотя бы двух из малых признаков [6].
Цель настоящего исследования: представить обзор литературных данных по клинике и течению ПсА у детей и сведения, полученные при обследовании пациентов с ПсА в Университетской детской клинической больнице Первого МГМУ им. И.М. Сеченова (Сеченовского Университета).
МАТЕРИАЛЫ И МЕТОДЫ
Под нашим наблюдением в ревматологическом отделении Университетской детской клинической больнице Первого МГМУ им. И.М. Сеченова в период с 1989 по 2019 г. находились 83 пациента ПсА в возрасте от 3 до 17 лет.
Статистическая обработка результатов исследования проводилась с описательными величинами (с использованием программ MS Excel, Statistica 6.0): при соответствии данных нормальному распределению значения количественных признаков представляли в виде М ± δ, где М — среднее значение количественного признака, δ — среднеквадратичное отклонение. Качественные переменные представлялись в виде числа наблюдений и доли от общего числа пациентов.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Диагноз определенного ПсА был выставлен, согласно Ванкуверовским критериям, 59 (71%) пациентам, вероятного ПсА — 24 (29%). Практически у трети детей — 26 (31,3%) — наследственность отягощена по псориазу у родственников 1–2-й степени родства. Среди участников исследования преобладали пациентки — 50 (60,2%), что соответствует литературным данным, согласно которым данной патологией чаще страдают девочки [4].
Заболели в возрасте до 6,5 года 44 (53%) ребенка, что расходится с данными литературы о дебюте ПсА в пубертатный период [2]. Средний возраст начала заболевания составил 6,2 ± 0,5 года (минимальный — 4 месяца, максимальный — 15 лет); средняя длительность — 7,2 ± 0,3 года.
Считается, что у больных ПсА отсутствует четкая хронологическая зависимость между поражением кожи и суставов. Примерно у 75% пациентов поражение кожи предшествует развитию артрита, у 10–15% они возникают одновременно, однако еще в 10–15% случаев артрит развивается раньше псориаза [4, 6].
У 50% больных детей артрит предшествует появлению псориаза. Однако даже при наличии у ребенка симптомов псориаза врачи их нередко пропускают. В силу этого ювенильный ПсА часто расценивается как ЮИА, тем более что в большинстве случаев заболевание начинается с моно-, олигоартрита суставов кистей. У 40–80% детей процесс постепенно распространяется на другие суставы, хотя и в этом случае он может носить асимметричный характер [4, 6].
По нашим данным, у 24 (29%) больных заболевание началось с поражения кожи (поражение суставов у них развилось в среднем через 2,4 ± 0,3 года), а у 59 (71%) в дебюте наблюдался суставной синдром (поражение кожи присоединилось в среднем через 4,5 ± 0,8 года), причем в обеих группах наблюдались две пациентки, одна из которых страдала артритом без кожных изменений (псориаз присоединился через 7 лет), а другая — псориазом без артрита в течение 7 лет.
Наиболее часто у пациентов из группы с определенным псориазом отмечался бляшечный псориаз (рис. 2), он выявлен у 45 детей (76,3%) из 59, каплевидный псориаз был у 8 (13,5%), изолированный псориаз ногтей — у 3 (5,1%), псориаз ладоней и стоп — у 3 (5,1%). Псориаз волосистой части головы имел место у 23 (39%) участников. У 8 (13,5%) пациентов кожный синдром характеризовался незначительной инфильтрацией и скудным шелушением.
Рис. 2. Бляшечный (вульгарный) псориаз
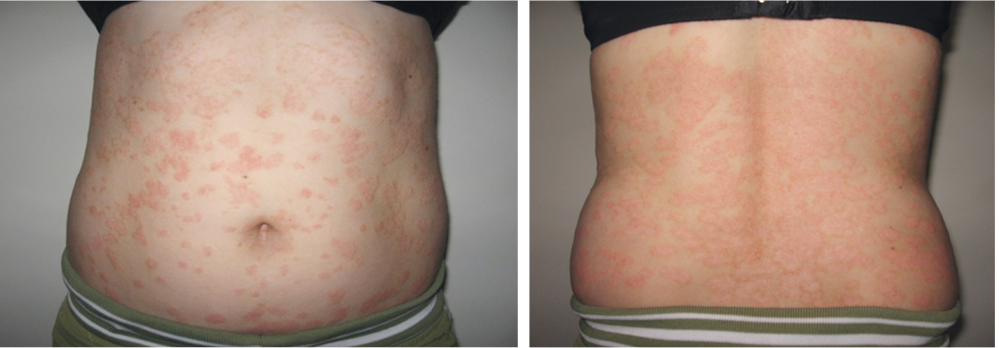
У 18 (21,7%) детей из 83 наблюдалось сочетание поражения кожи с поражением ногтевых пластин. Псориатическая ониходистрофия выявлена у 19 (23%) человек (представлена онихолизисом, «масляным пятном» в области пальцев кистей и стоп), у 15 (18,1%) больных был симптом «наперстка».
ПсА может начинаться постепенно, исподволь (первые симптомы: повышенная утомляемость, миалгии, артралгии, энтезопатии, потеря массы тела). Приблизительно у трети детей в дебюте заболевания отмечаются приступообразная резкая болезненность, отек и скованность в суставах, выраженная в утренние часы [4, 6].
У подавляющего большинства (80%) больных ПсА чаще проявляется артритом дистальных, проксимальных межфаланговых суставов пальцев рук, коленных суставов,
реже — пястно- и плюснефаланговых, а также плечевых суставов [4, 6].
По нашим данным, в дебюте заболевания у 57 (68,7%) детей имел место олигоартикулярный, иногда асимметричный суставной синдром, причем процесс начинался с поражения голеностопных, коленных, проксимальных межфаланговых кистей и тазобедренных суставов, у 15 (18,1%) пациентов был симметричный ревматоидоподобный вариант и у 11 (13,2%) — псориатический спондилит.
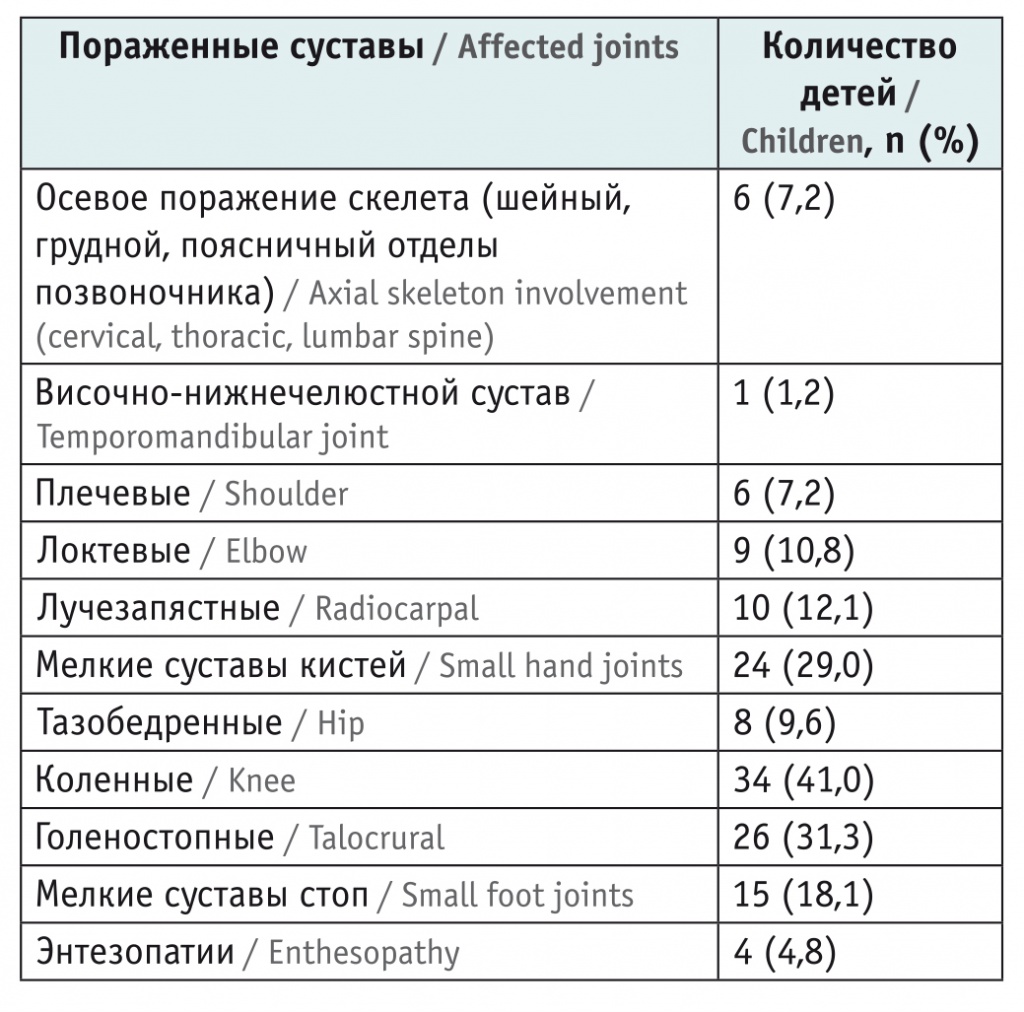
Какие же суставы могут поражаться при ПсА? Считается, что любые, вплоть до височно-нижнечелюстных, но все же наиболее часто в процесс вовлекаются коленные, голеностопные, мелкие суставы кистей — 41%, 31,3%, 29% соответственно (табл.).
Таблица
Частота поражения суставов у детей с псориатическим артритом
Наиболее распространено деление ПсА на пять классических форм:
1) асимметричный олигоартрит;
2) артрит дистальных межфаланговых суставов;
3) симметричный ревматоидоподобный артрит;
4) мутилирующий артрит;
5) псориатический спондилит [4, 6].
Классификация очень условна, формы заболевания нестабильны и могут со временем переходить одна в другую.
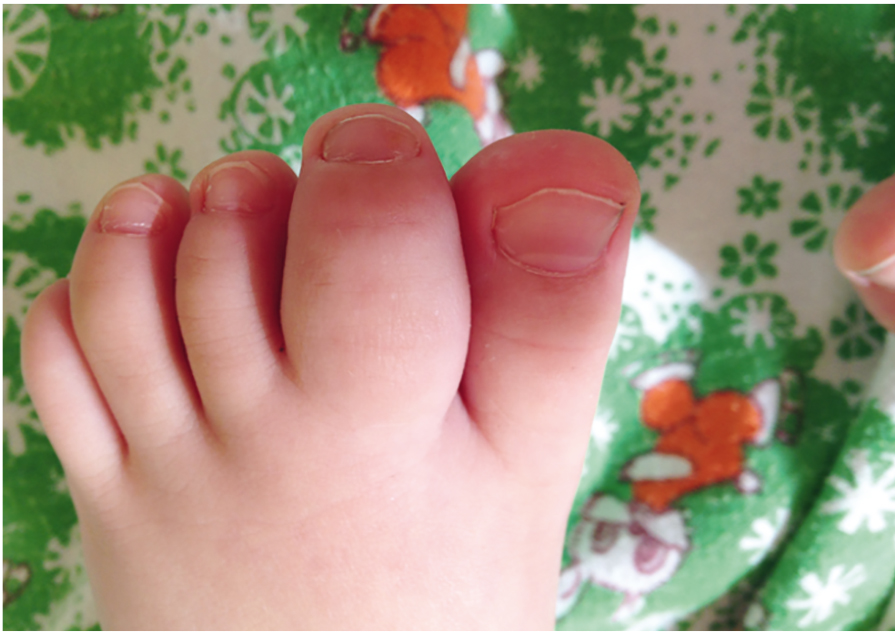
В 70% случаев ПсА проявляется асимметричным моно-, олигоартритом. Для ПсА свойственно также вовлечение в дебюте болезни так называемых суставов-исключений (межфалангового сустава I пальца и проксимального межфалангового — V пальца кисти). Особенностью ПсА является поражение всех суставов одного пальца — аксиальный, или осевой, артрит (рис. 3). Нередко при этом наблюдается тендовагинит сухожилий сгибателей, и палец приобретает характерный сосискообразный вид. Кожа над пораженными суставами может приобретать синюшную или цианотично-багровую окраску [6].
Рис. 3. Осевой артрит. Сосискообразная деформация второго пальца стопы
Артрит дистальных межфаланговых суставов — это наиболее типичное проявление ПсА, поэтому оно и выделяется в особую форму (рис. 4). Но такой изолированный процесс встречается крайне редко. В основном он сочетается с поражениями периферических суставов. Считается, что при этой форме заболевания поражаются ногтевые пластины.
Рис. 4. Артрит дистальных межфаланговых суставов. Псориатическое поражение ногтевых пластин
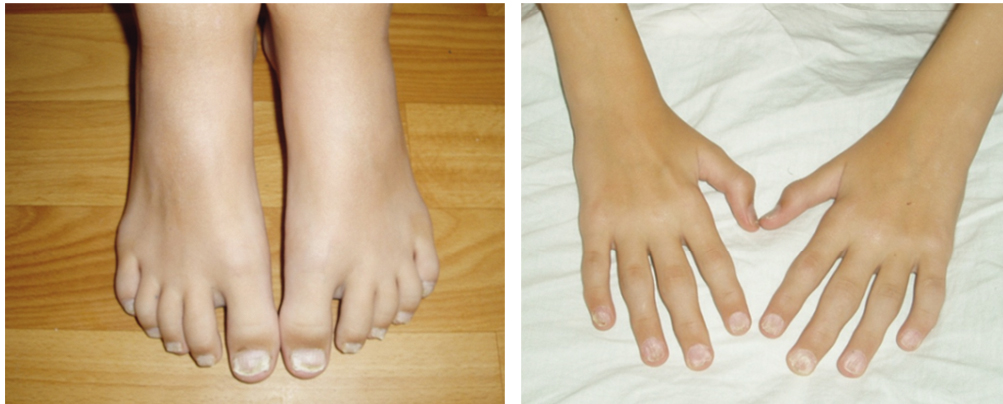
У 5% пациентов с ПсА наблюдается симметричное ревматоидоподобное поражение пястно-фаланговых и проксимальных межфаланговых суставов кистей. В дебюте заболевания, когда еще отсутствует кожный синдром, этот вариант легко перепутать с серонегативным полиартикулярным вариантом ЮИА [4, 6].
Мутилирующий (обезображивающий) артрит является своеобразной формой ПсА и проявляется тяжелым деструктивным артритом дистальных отделов конечностей, преимущественно пальцев кистей и стоп (рис. 5). В результате остеолиза пальцы укорачиваются, развивается их характерная деформация [6].
Рис. 5. Мутилирующий артрит

У 40% пациентов с ПсА происходит вовлечение в процесс позвоночника (псориатический спондилит), причем чаще сочетающееся с артритом периферических суставов. Если же этот вариант протекает изолированно, то по своей тяжести он может сравниться с ювенильным спондилоартритом.
В разгар заболевания (через 5 лет от начала наблюдения) у 34 (41%) из 83 пациентов диагностировался симметричный ревматоидоподобный артрит, у 20 (24,1%) — асимметричный олигоартрит, у 20 (24,1%) — спондилоартрит с поражением периферических суставов (голеностопных, коленных, межфаланговых), у 9 (10,8%) — мутилирующий артрит.
ЗАКЛЮЧЕНИЕ
Подводя итог, мы можем сказать, что клиническая картина псориатического артрита оказалась крайне вариабельной. Среди наших больных превалировали девочки. У обследованных детей отсутствовал второй пик заболеваемости, что отличается от данных других авторов.
Практически у трети детей кожные изменения предшествовали развитию артрита. В то же время, по литературным данным, кожный синдром предшествует суставному у 75% пациентов.
В дебюте заболевания у большинства пациентов преобладал асимметричный олигоартрит. В дальнейшем наблюдалась трансформация суставного синдрома с превалированием симметричного ревматоидоподобного артрита.
Поступила: 28.07.2020
Принята к публикации: 31.08.2020








