Примерно треть клинических случаев псориаза — это болезнь у детей [1]. Тем не менее конкретных рекомендаций по диагностике и лечению псориаза у детей чрезвычайно мало. Однако раннее распознавание заболевания и выбор адекватной тактики терапии у таких пациентов являются весьма важными задачами — способствуют снижению либо даже предотвращению негативного влияния псориаза на качество жизни ребенка, его дальнейшее развитие и общее состояние здоровья.
Зачастую по поводу кожных высыпаний у ребенка родители обращаются к педиатру, особенно в населенных пунктах, где нет возможности оперативно проконсультироваться со специалистом-дерматологом. Поэтому данная статья может оказаться полезной для педиатров и помочь в ранней постановке верного диагноза у маленьких пациентов и в назначении адекватной терапии.
ЭПИДЕМИОЛОГИЯ
Как известно, псориаз является достаточно частым заболеванием, которым страдают примерно 1–3% населения во всем мире. Заболеваемость псориазом прогрессивно растет [2]. На его распространенность оказывают влияние сразу несколько факторов: генетические, экологические, возраст, пол, этническая принадлежность больного, место его проживания (климатический фактор, воздействие инсоляции).
По возрасту больного на момент дебюта выделяют два типа псориаза: для первого типа характерны наследственная предрасположенность и ранний дебют заболевания (до 25 лет), для второго типа — поздний дебют (после 40 лет) и отсутствие генетической предрасположенности. Многие авторы отмечают, что средний возраст начала заболевания составляет 28 лет [3]. Позднее начало болезни (в возрасте старше 60 лет) встречается у 3,2% пациентов, при этом она имеет более благоприятное течение [4]. Не обнаружено никаких доказательств, которые бы подтвердили гендерные различия в распространенности псориаза.
Средним возрастом начала псориаза у детей является период от 8 до 11 лет. Заболеваемость в возрастной группе 14–17 лет превышает в 1,8 раза аналогичный показатель среди взрослых [3]. При этом зависимость показателей заболеваемости псориазом от возраста в детской популяции не выявлена.
ПАТОГЕНЕЗ И ФАКТОРЫ РИСКА
Изучению патогенеза псориаза посвящены научные исследования многих авторов во всем мире, которые способствовали достижению значительных успехов в понимании патогенеза данного дерматоза. Согласно современным представлениям, в основе развития псориаза лежат нарушения реакций врожденного и адаптивного иммунитета, генетические изменения, а также ряд триггеров и факторов риска, которые играют важную роль в поддержании как системного воспаления, так и воспалительного процесса в коже.
Наследственная предрасположенность является одним из ведущих факторов в патогенезе псориаза, она влияет не только на механизмы развития заболевания, но и на его течение. Результаты популяционных исследований свидетельствуют о более высокой распространенности псориаза у родственников больных первой и второй линии родства, а также о пятикратном повышении риска развития заболевания по сравнению с таковым в общей популяции при наличии отягощенного семейного анамнеза. Особенно широко освещены в научной литературе данные о положительном семейном анамнезе именно детского псориаза. Так, около 30% маленьких пациентов имеют родственника первой линии, страдающего данным заболеванием [1].
Еще одним чрезвычайно важным фактором риска псориаза являются изменения со стороны иммунной системы. Согласно современным зарубежным и отечественным научным работам, нет никаких существенных различий между патогенетическими иммунными механизмами при взрослом и детском псориазе [1, 4, 5]. Считается, что взаимодействие между кератиноцитами и иммунными клетками, такими как дендритные клетки, различные подтипы Т-лимфоцитов (Th1, Th17, Th22), нейтрофилы и тучные клетки, а также экспрессия цитокинов ИФН-α, ИФН-c, ФНО-α, ИЛ-17, ИЛ-20 и ИЛ-22, ответственны за развитие проявлений заболевания [1].
ИЛ-12 и ИЛ-23 — это ключевые цитокины, во многом влияющие на патогенез псориаза. ИЛ-12 относится к индукторам Th1, стимулирует секрецию ИФН-γ, обеспечивает оптимальное развитие Th1 [6]. В экспериментальных исследованиях ИЛ-12 активирует патогенныe Th1, связанныe с образованием псориазоподобных очагов.
С другой стороны, стимуляция с участием ИЛ-23 приводит к высвобождению Т-лимфоцитами ИЛ-17 и ИЛ-22 и, в меньшей степени, ИФН-γ. В исследованиях на животных внутрикожное введение ИЛ-23 вызывает каскад реакций, приводящих к гиперплазии эпидермиса с признаками паракератоза.
Недавние генетические исследования показали, что высокий риск формирования псориаза в значительной степени связан с полиморфизмами в аллелях гена Il12b, кодирующего общую субъединицу ИЛ-12 и ИЛ-23 — p40, и гена Il23r, кодирующего рецептор ИЛ-23 [6].
Все патогенетические механизмы псориаза реализуются под воздействием ряда провоцирующих факторов. Триггеры псориаза лучше изучены у взрослых больных, чем у детей. Тем не менее взрослые и дети имеют некоторые общие триггерные факторы.
Наиболее важными и распространенными триггерами псориаза являются инфекции. Главным образом, это носоглоточные и перианальные инфекции, вызванные группами А, С, G β-гемолитических стрептококков, способствующие дебюту и/или обострению каплевидного псориаза, а также других форм заболевания у детей и подростков
Другими общепризнанными триггерами псориаза становятся курение (особенно у подростков, способствующее более тяжелому течению заболевания), физический и эмоциональный стресс (наиболее значимый среди детей), повреждение кожного покрова в результате травмы, известное как феномен Кёбнера, прием некоторых лекарственных препаратов — НПВП, психотропных и противомалярийных средств, β-блокаторов.
Недавно установлена связь между ожирением и заболеваемостью псориазом у детей [7], что позволяет расценивать это состояние в качестве вероятного фактора риска развития данного дерматоза в детской популяции наряду со взрослой.
КЛИНИКА ПСОРИАЗА
С клинической точки зрения детский псориаз несколько отличается от взрослого.
Бляшечный псориаз является наиболее распространенной формой заболевания у детей, он поражает почти 70% больных, что существенно меньше, чем среди взрослых, у которых бляшечный псориаз встречается примерно в 90% случаев [2]. Эта форма характеризуется мономорфными эритематозными бляшками, покрытыми тонкими пластинчатыми чешуйками серебристого цвета, наиболее часто локализующимися на коже волосистой части головы с переходом на кожу лба, на лице, за ушными раковинами (рис. 1), вокруг и внутри пупочной ямки, на ягодицах и области прилегания подгузника.
Рис. 1. Псориаз волосистой части головы. Здесь и далее в статье фото авторов
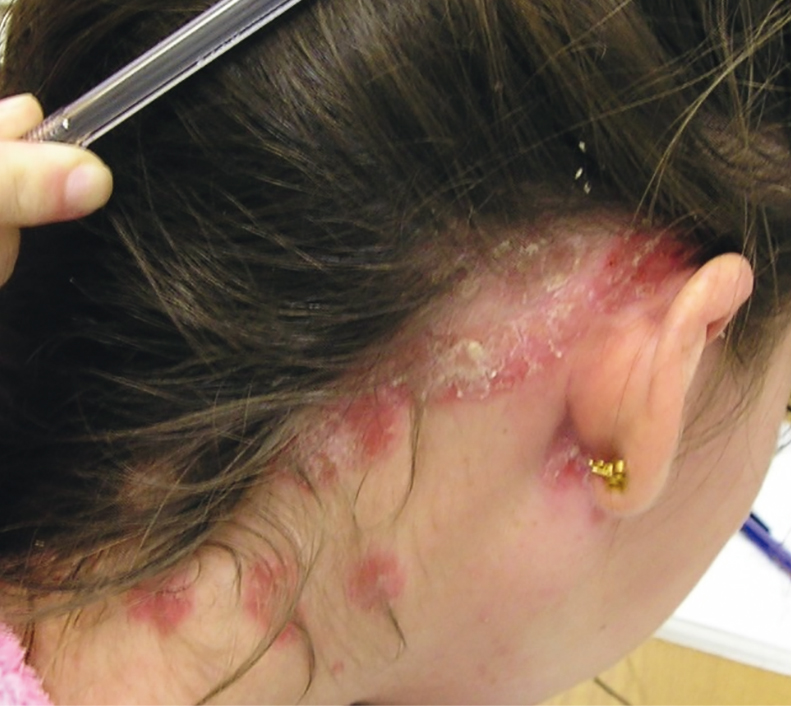
Поражение волосистой части головы отмечается почти у 79% детей с псориазом, наиболее часто у девочек [4]. Указанная форма заболевания отличается появлением бляшек с толстыми адгезивными белыми чешуйками на волосистой коже головы, что может привести к временной потере волос, не оставляет рубцов. Как правило, псориаз у детей дебютирует именно в этой области с развития ограниченных участков шелушения, что нередко может приводить к ошибкам в диагностике.
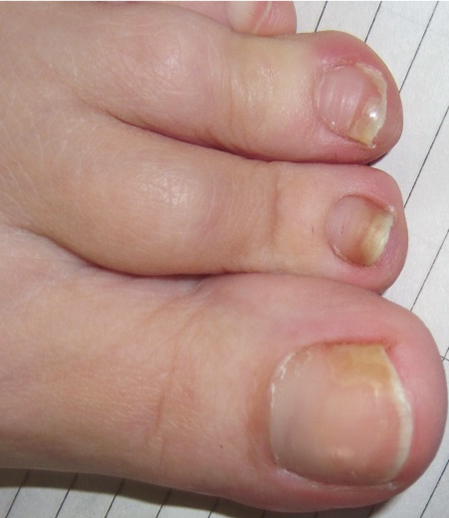
Псориатическая ониходистрофия (рис. 2) у детей развивается несколько реже, чем у взрослых, — в 39,2% случаев [1], наиболее часто у мальчиков. Псориатическое поражение ногтей у детей характеризуется возникновением бугристости на поверхности ногтевых пластин, изменением их цвета, появлением желтых и буроватых пятен, онихолизом, подногтевым гиперкератозом и продольными подногтевыми кровоизлияниями.
Рис. 2. Псориатическая ониходистрофия
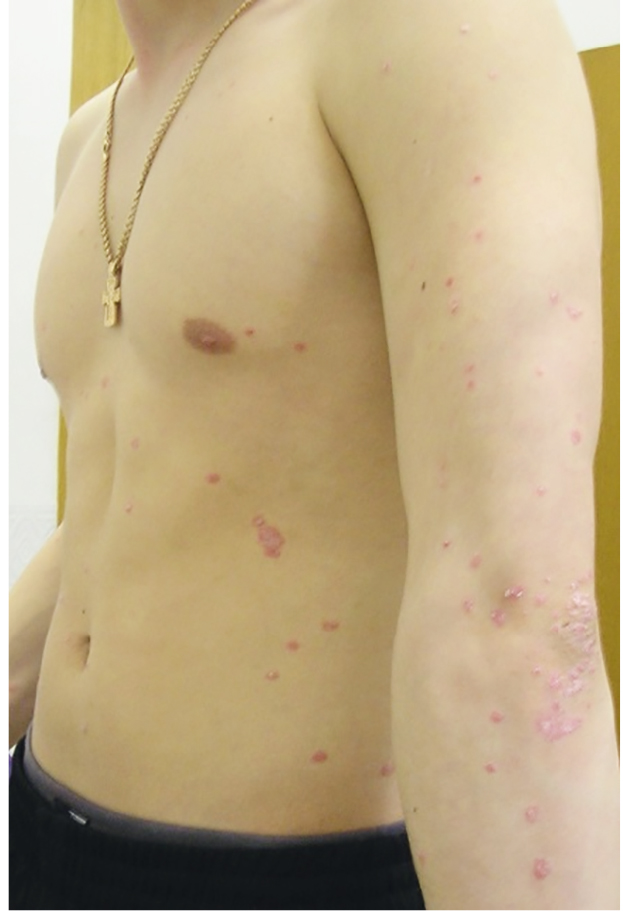
Каплевидный псориаз у детей наблюдается в 30% случаев [4, 5, 8]. Эта форма проявляется в виде возникновения мелких, диаметром менее 1 см, округлых или овальных папул лососевого цвета с шелушением на поверхности (рис. 3), преимущественно на коже груди, живота и спины. Как указывалось выше, развитию каплевидного псориаза у детей предшествует стрептококковая инфекция верхних дыхательных путей или перианальной области. Как правило, данная форма заболевания имеет достаточно тяжелое течение и ассоциируется с положительным семейным анамнезом.
Рис. 3. Каплевидный псориаз
Инверсный псориаз у детей наблюдается чаще, чем у взрослых, и характеризуется развитием эритематозных мацерированных толстых бляшек, обычно без шелушения на поверхности, на сгибательных и интертригинальных областях кожного покрова. Наиболее часто проявления заболевания локализуются в подмышечных впадинах и в паху. Нередко псориатические бляшки при инверсной форме осложняются вторичной инфекцией — кандидозной или стрептококковой, что может потребовать применения соответствующего дополнительного местного лечения.
Псориатическая эритродермия у детей развивается редко, однако является серьезной и даже опасной для жизни формой заболевания. Псориатическая эритродермия характеризуется поражением более 90% площади кожного покрова, генерализованной эритемой и инфильтрацией. Поражение кожи может сопровождаться лихорадкой, ознобом, недомоганием.
Диагностика псориаза у детей основывается на результатах клинического и физикального обследования. Особое внимание следует уделять семейному анамнезу и наличию потенциальных триггерных факторов, таких как недавнее перенесение инфекций, травм, прием лекарственных препаратов. При этом важно провести полный осмотр кожи, ногтевых пластин и видимых слизистых. При подозрении на вторичные бактериальные и грибковые инфекции также следует провести микроскопическое исследование соскобов с пораженных участков кожи.
Диагностически значимыми, помогающими установить верный диагноз симптомами являются феномен Кёбнера (изоморфная реакция кожи), знак Ауспитца (возникновение точечного кровотечения после удаления чешуек кожи), появление вторичной пигментации после разрешения высыпаний на коже и изменения ногтевых пластин.
В связи с наличием высокой коморбидности псориаза, особенно с кардиометаболическими заболеваниями, дополнительно внимание следует уделять скринингу и мониторингу состояния внутренних органов и систем. У всех детей, страдающих псориазом, целесообразно контролировать вес и рост с расчетом ИМТ, а также липидный профиль, уровень глюкозы в крови натощак и показатели АД. При подозрении на стрептококковую инфекцию, особенно в случаях каплевидного псориаза, следует провести микроскопическое и/или культуральное исследование мазка со слизистой глотки и/или перианальной области.
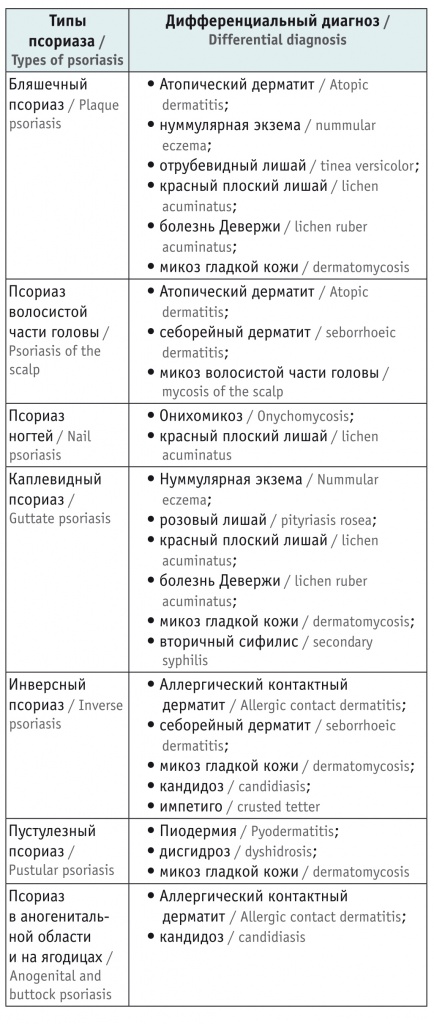
Дифференциальная диагностика псориаза у детей в некоторых случаях представляет определенные сложности. При постановке диагноза следует учитывать ряд воспалительных и/или инфекционных заболеваний кожи (табл.). Кроме этого, в последние годы сообщалось, что метилхлоризотиазолинон и метилизотиазолинон, входящие в состав влажных очищающих салфеток, могут вызывать псориазоподобный аллергический контактный дерматит у детей в околоротовой области или в области промежности [4, 8].
Таблица
Дифференциальная диагностика детского псориаза
СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ
Как известно, псориаз обладает высокой коморбидностью с заболеваниями внутренних органов. Заболевания сердечно-сосудистой системы и метаболический синдром — самые распространенные сопутствующие патологические состояния у больных псориазом. Более изучена указанная коморбидная патология у взрослых больных, однако имеются убедительные данные относительно развития гиперлипидемии, СД, АГ и ожирения у детей, причем частота их в 2 раза выше, чем среди относительно здоровых лиц той же возрастной категории [7].
Псориаз признан независимым фактором риска развития метаболического синдрома. В ходе небольшого исследования, проведенного S.C. Au и соавт. (2012) [9], продемонстрирована бо’льшая распространенность метаболического синдрома у детей с псориазом по сравнению с таковой в группе контроля (30% против 7,4% соответственно), однако статистически значимых различий в ИМТ у пациентов обеих групп не было. Таким образом, выявлено, что даже при наличии контроля веса и ИМТ у детей, страдающих псориазом, сохраняется тенденция к повышению уровней липидов крови и метаболическому синдрому.
Ожирение и центральное распределение подкожного жира также чаще встречаются у детей с псориазом, чем в общей популяции [4]. Кроме этого, наличие ожирения связано с большей активностью заболевания и тяжестью его течения [8].
Детский псориаз также может быть связан с различными аутоиммунными заболеваниями, такими как ювенильный идиопатический артрит (ЮИА) и болезнь Крона, которые имеются у детей с псориазом соответственно в 2 и 4 раза чаще, чем в общей популяции [6]. По данным объединенного регистра США и Канады Childhood Arthritis and Rheumatology Research Alliance, псориатический вариант ЮИА зарегистрирован у 5%, а по материалам немецкого регистра детей, получающих биологическую терапию, Biologicsin Paediatric Rheumatology, в структуре ЮИА псориатический артрит составляет 7,4% [10, 11]. По сведениям многоцентрового регистра Союза педиатров России, в РФ доля псориатического артрита в общей структуре ЮИА — 0,4% [12]. По данным Московского регистра, среди пациентов с ЮИА у 1,5% наблюдается его псориатический вариант [13, 14].
ТЕРАПИЯ ПСОРИАЗА
В настоящее время отсутствуют международные стандарты лечения детского псориаза. Подходы к терапии схожи с таковыми у взрослых, однако остается недостаточным количество клинических наблюдений по эффективности и безопасности ряда препаратов, применяемых у детей. Лечение в первую очередь основывается на рекомендациях для взрослых, на публикациях с описанием клинических случаев, опыте применения препаратов при других заболеваниях в детском возрасте. Проводятся клинические исследования безопасности и эффективности биологических препаратов у детей с псориазом. Для выработки общих международных стандартов лечения требуется проведение многоцентровых проспективных международных исследований с целью оценки эффективности и профиля безопасности системной терапии у детей с псориазом [4].
При принятии решений о тактике лечения следует учитывать несколько аспектов, в том числе возраст пациента, тяжесть заболевания и его влияние на качество жизни, морфологию очагов поражения и их локализацию, предпочтения больного и его семьи. Поскольку в большинстве случаев у детей наблюдается псориаз легкой и средней степени тяжести, наиболее широко используется местная терапия [15].
В своей практике мы отдаем предпочтение следующему алгоритму топической терапии. При локализации высыпаний на волосистой части головы у детей с 2 лет точечно на очаги наносится лосьон или спрей, содержащий бетаметазон и 2%-ную салициловую кислоту (Белосалик). Для очагов на гладкой коже лучше использовать мазь с бетаметазоном и 3%-ной салициловой кислотой.
У детей младше 2 лет возможно применение только мазей, содержащих 0,05% алклометазона дипропионата или 0,05% бетаметазона дипропионата, в зависимости от локализации псориатического процесса. Если высыпания локализуются на коже лица и шеи, рекомендовано применение мази с нефторированным ГКС алклометазона дипропионатом (Афлодерм) в целях минимизации побочных эффектов в случае необходимости долгосрочной терапии. Перечисленные топические ГКС наносят 1 раз в сутки утром (или 2 раза в сутки в случае средней степени тяжести), а перед сном применяется смягчающее и увлажняющее средство Белобаза крем.
Бетаметазон оказывает влияние на все фазы воспаления. Противовоспалительное действие возможно за счет многих факторов. Главный из них — это ингибирование фосфолипазы A2 с дальнейшим угнетением синтеза таких провоспалительных медиаторов, как лейкотриены и простагландины. Кроме того, бетаметазон оказывает антипролиферативное действие и иммунодепрессивное, связанное со снижением активности В- и Т-лимфоцитов, а также с угнетением высвобождения цитокинов (ИФН-γ, ИЛ-2, ИЛ-1).
Салициловая кислота является актуальным кератолитическим средством, которое много лет используется для местного лечения псориаза. Салициловая кислота приводит к десквамации корнеоцитов двумя способами. При высоких концентрациях она снижает межклеточную сплоченность роговых клеток, растворяя межклеточный цементный материал, при низких — уменьшает рН рогового слоя, тем самым способствуя увлажнению и смягчению дермы.
Алклометазон дипропионат представляет собой нефторированный кортикостероид с умеренной активностью и высокой безопасностью. Проникая в дерму, активные метаболиты быстро подавляют воспалительную реакцию, при этом препарат обладает минимальной абсорбцией и лишен способности оказывать атрофогенное действие, в связи чем обычно назначается при локализации высыпаний на нежных участках кожи, таких как лицо, шея, и может применяться у детей с 6 месяцев.
Однако от применения ГКС в складках кожи по возможности лучше отказаться, учитывая повышенную абсорбцию кожи и высокий риск присоединения вторичной инфекции. Предпочтение стоит отдать увлажняющему средству с оксидом цинка. Он оказывает противовоспалительное, подсушивающее и антисептическое действие. Цинк участвует в синтезе коллагена, что, несомненно, влияет на скорость восстановления кожного барьера.
Эффективность монотерапии псориаза топическими ГКС не вызывает сомнений, однако нередко после отмены ГКС у пациентов может произойти рецидив. В связи с этим больным дополнительно назначаются увлажняющие средства (эмоленты) и во время основной терапии, и после ее окончания. Современные увлажняющие средства способны снизить количество рецидивов после окончания терапии ГКС и поддерживать полученные клинические результаты лечения за счет восстановления и поддержания барьерной функции кожи, нарушенной при псориазе, и нормального уровня гидратации рогового слоя дермы [15].
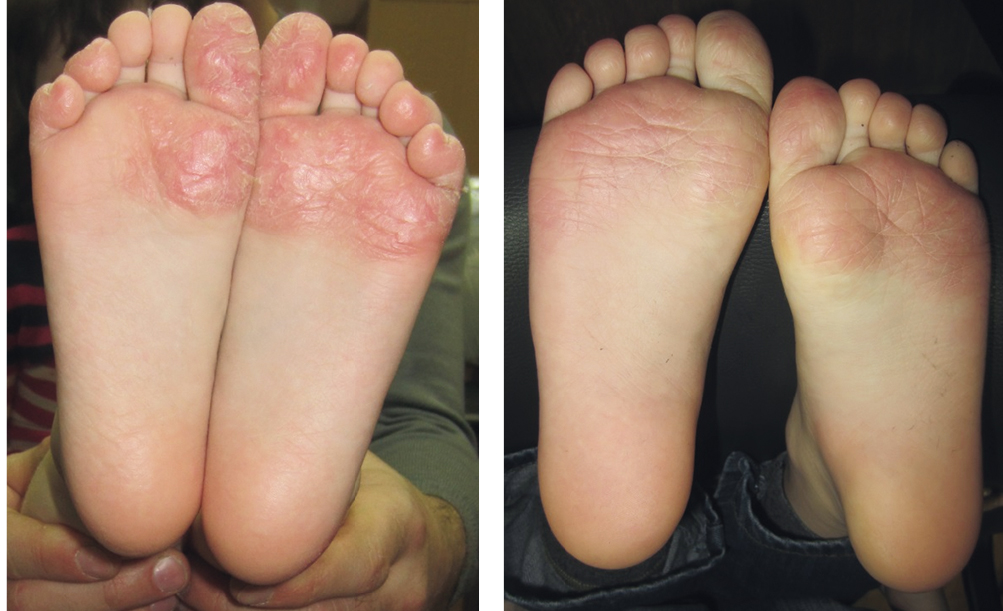
Топические ГКС назначаются короткими курсами (до 3 недель), поскольку у детей сильнее абсорбция местных препаратов из-за более высокой способности проникать в кожу и более высокого отношения площади поверхности кожи к массе тела, что делает их более уязвимыми, чем взрослые, для побочных эффектов. В среднем за 10–14 дней лечения ГКС удается достигнуть положительных результатов (рис. 4), позволяющих перейти на поддерживающую терапию увлажняющими средствами.
Рис. 4. До и через 14 дней терапии
Системная терапия назначается детям только при тяжелом течении псориаза, сопровождающемся поражением суставов. Предпочтение отдается метотрексату в сочетании с гепатопротекторным средством. Препараты моноклональных антител редко назначаются в детском возрасте, в случаях неэффективности метотрексата. Системная терапия всегда сочетается с топическими препаратами или физиотерапией.
ЗАКЛЮЧЕНИЕ
Псориаз — нечто большее, чем просто кожная болезнь. Это хроническое системное воспалительное неинфекционное заболевание, связанное с широким спектром сопутствующей патологии, которая должна учитываться при выборе тактики ведения пациента. Поскольку дети — не просто «маленькие взрослые», особую роль играют конкретные рекомендации по диагностике, ведению и лечению. Обучение самого пациента и его близких родственников уходу за кожей, правильному питанию и организации досуга и учебы имеет большое значение для обеспечения более высокого качества жизни ребенка. Так как псориаз связан со многими недерматологическими заболеваниями (нарушениями работы гепатобилиарной системы, болезнью Крона, сердечно-сосудистыми заболеваниями и др.), ранняя постановка верного диагноза способствует более тщательному обследованию пациентов на коморбидные состояния и их ранней диагностике.
Несмотря на то что о детском псориазе известно уже многое, стандартизированные рекомендации по его лечению в данной возрастной группе отсутствуют. Поэтому таким детям требуется дополнительное внимание не только дерматологов, но и педиатров, а также врачей смежных специальностей, работающих c детьми.
Поступила: 14.04.2020
Принята к публикации: 15.10.2020








