ВВЕДЕНИЕ
Исследования последних лет направлены на глубинное изучение микробиома различных областей тела человека [1–3]. Нижние дыхательные пути здоровых людей не только нестерильны, но и характеризуются собственным, уникальным по составу сообществом микроорганизмов, отличным от микробиоты других областей организма человека. Группы микроорганизмов, населяющих нас, играют важную роль в поддержании здоровья: формируют локальный и системный иммунитет, препятствуют патологической колонизации условно-патогенной и патогенной флорами.
Определение биогеографии бактериальных популяций, а также их количественная и видовая идентификация в среде обитания являются одним из приоритетных направлений для понимания взаимоотношений между бактериями и организмом-хозяином в норме и при развитии патологии [1–3]. По данным уже проведенных исследований, наиболее часто встречающимися микроорганизмами, колонизирующими бронхиальное дерево у здоровых добровольцев, являются бактерии рода Streptococcus, Rothia, Mycoplasma, Neisseria, Proteus, Haemophilus [4–7].
Что касается пациентов с бронхиальной астмой (БА), то, по данным разных исследователей, в составе флоры у них преобладают Moraxella сatarrhalis, Haemophilus, Streptococcus spp., Streptococcus pneumoniae, Neisseria meningitidis, Actinomyces, Campylobacter и Leptotrichia [8–11]. На первый взгляд, спектр бактерий и у здорового человека и у пациента с БА примерно одинаковый. Поэтому остаются открытыми вопросы: как меняется микробиота при БА? что первично, а что вторично? микрофлора ли приводит к изменениям в слизистой оболочке бронхиального дерева, или формирование определенного воспалительного фенотипа служит изменению спектра и количества популяций микроорганизмов?
Цель исследования: провести анализ микробиоты нижних дыхательных путей у детей с БА в зависимости от тяжести, периода заболевания и воспалительного фенотипа, а также сравнить полученные данные по спектру микробиоты с результатами исследования, полученными 20 лет назад.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование было проведено в 2020 году, в нем приняли участие 66 детей с БА в возрасте от 6 до 18 лет: легкая БА — 38 пациентов, среднетяжелая БА — 12 пациентов, тяжелая БА — 16 пациентов. Дети находились на обследовании в аллергологическом отделении ГАУЗ ОТКЗ ГКБ № 1 г. Челябинска. Изучение микробиоты респираторного тракта всех участников проводили путем бактериологического исследования образцов индуцированной мокроты [12]. У некоторых детей (n = 36) в зависимости от клеточного состава мокроты были определены воспалительные фенотипы [12].
Критерии исключения: перенесенная в течение предшествовавшего месяца респираторная инфекция, прием антибактериальных препаратов в течение 3 предшествовавших исследованию месяцев.
Анализ полученных результатов проводили при помощи пакетов статистических программ Statistica 10.0. Оценку различий между группами по качественным признакам выполняли с применением критерия χ2 и точного критерия Фишера. Статистически значимыми считались различия при p < 0,05.
РЕЗУЛЬТАТЫ
При бактериологическом исследовании индуцированной мокроты у детей с БА были выявлены представители рода грибов и 9 родов бактерий. Среди всех выявленных микроорганизмов преобладали бактерии рода Streptococcus (66,7%), Staphylococcus (33,3%) и Neisseria (30,3%). Практически у каждого пациента обнаруживались бактериальные или бактериально-грибковые ассоциации. Спектр микробиоты дыхательных путей у детей с БА представлен на рисунке.
Рис. Спектр микробиоты нижних дыхательных путей у детей с бронхиальной астмой
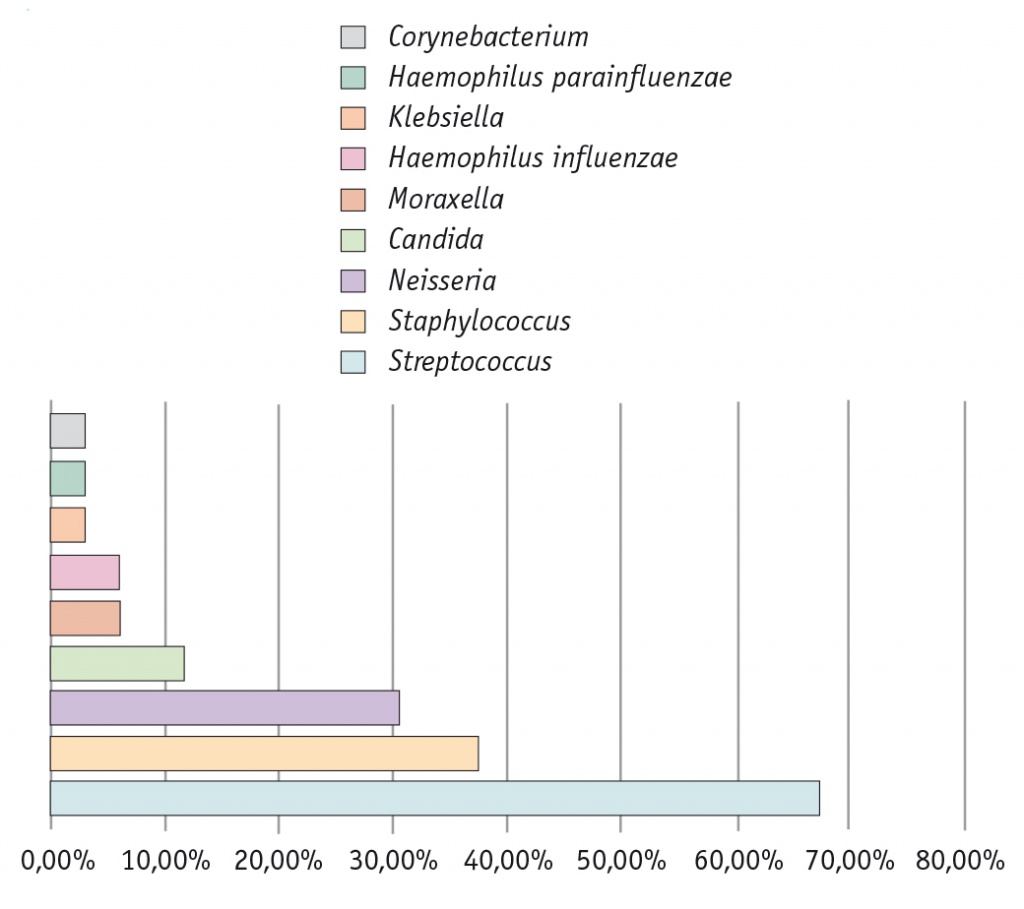
В соответствии с целью исследования был проведен анализ микробиоты респираторного тракта в зависимости от тяжести БА, данные которого представлены в таблице 1.
Таблица 1
Распределение микробиоты респираторного тракта у детей с бронхиальной астмой (БА) в зависимости от степени тяжести заболевания
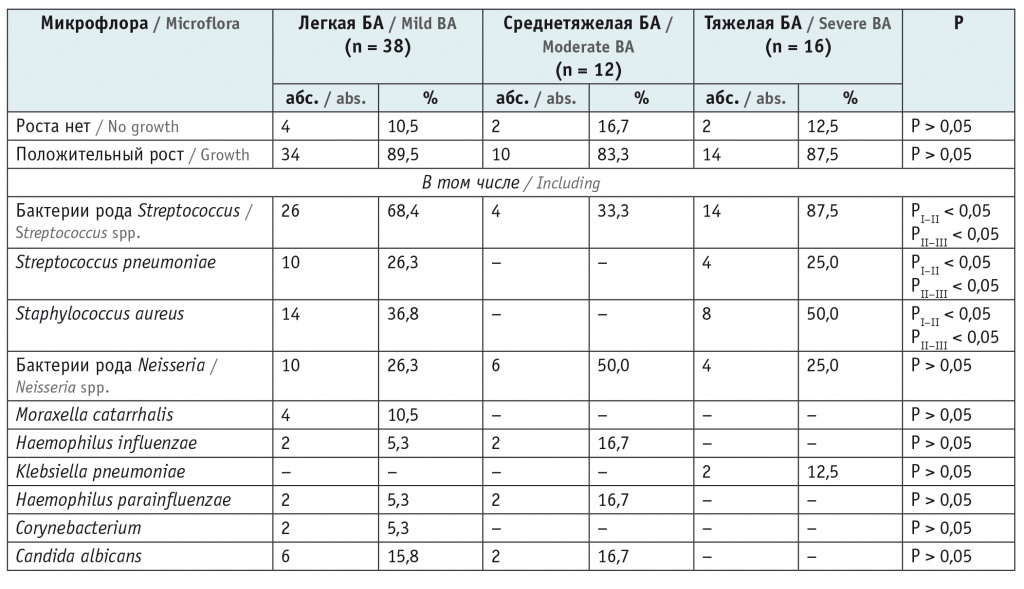
Как видно из таблицы 1, при легкой БА и тяжелой БА часто определялись бактерии рода Streptococcus и Staphylococcus в отличие от случаев среднетяжелой БА.
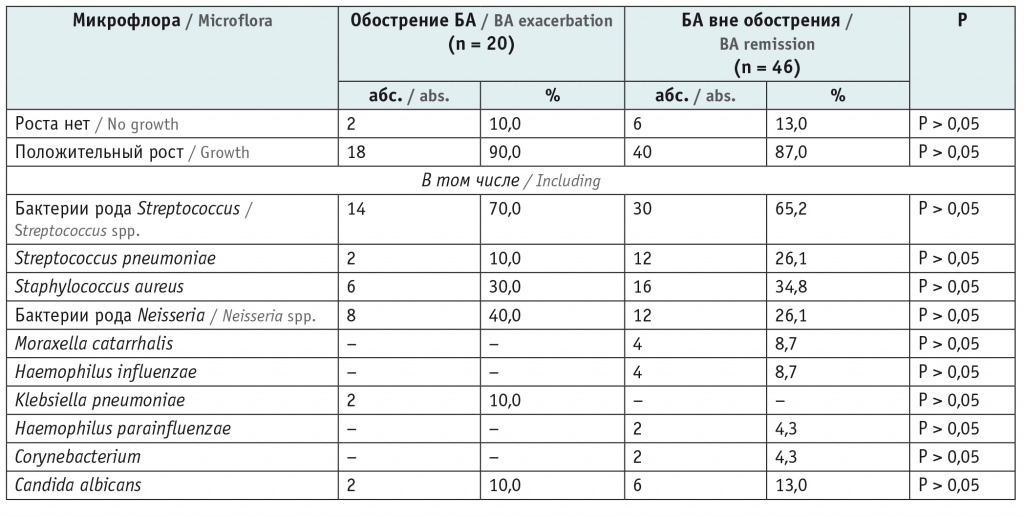
Из таблицы 2 видно, что значимых различий в частоте выявляемости бактерий и их спектра в разные периоды заболевания не было.
Таблица 2
Особенности микробиоты респираторного тракта у детей с бронхиальной астмой (БА) в зависимости от периода заболевания
В исследовании был проведен цитологический анализ индуцированной мокроты некоторых детей (n = 36). В соответствии с воспалительным фенотипом пациенты с БА были разделены на подгруппы (табл. 3). За основу деления на фенотипы были взяты данные J.L. Simpson и соавт.: эозинофильный воспалительный фенотип (эозинофилы > 1% в индуцированной мокроте), нейтрофильный воспалительный фенотип (нейтрофилы > 61%), малогранулоцитарный воспалительный фенотип (эозинофилы и нейтрофилы в пределах нормы) [13].
Таблица 3
Распределение микрофлоры в зависимости от воспалительного фенотипа у детей с бронхиальной астмой
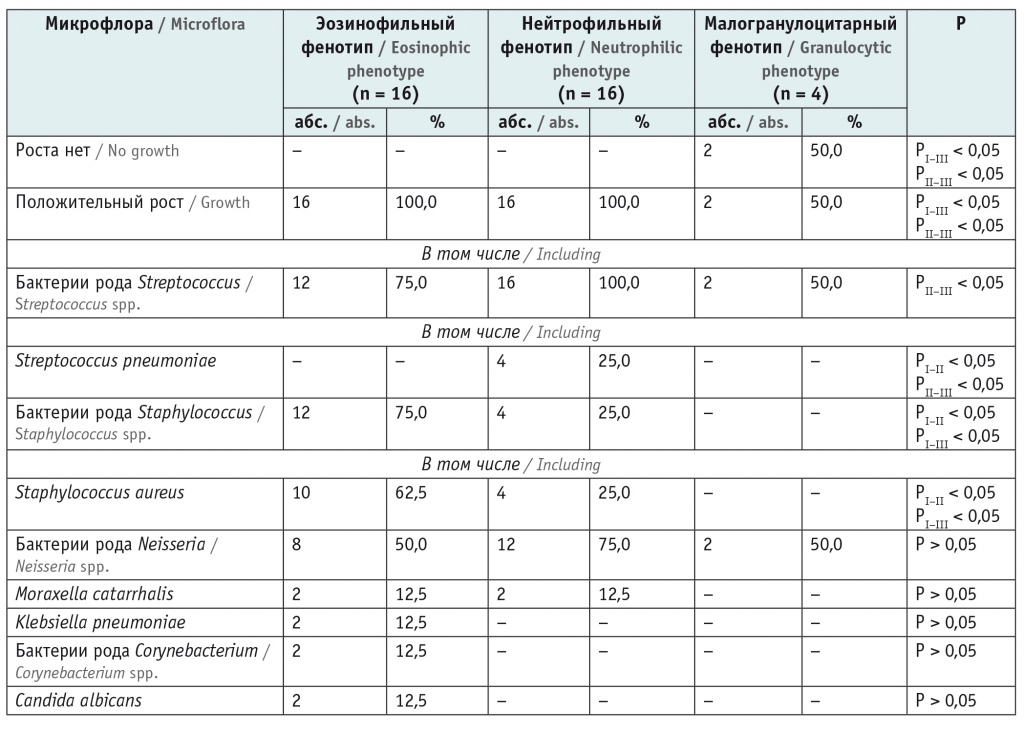
Как видно из таблицы 3, во всех образцах мокроты у пациентов с нейтрофильным воспалительным фенотипом высевались бактерии рода Streptococcus, и в 25% случаев — Str. pneumoniae. У пациентов с эозинофильным воспалительным фенотипом чаще, чем у детей с нейтрофильным и малогранулоцитарным воспалительными фенотипами, высевались бактерии рода Staphylococcus (75,0%), в частности Staphylococcus aureus (62,5%). У детей с эозинофильным воспалительным фенотипом при бактериологическом исследовании мокроты во всех образцах выявлялись ассоциации бактерий (2 или 3 представителя бактериальной флоры).
Полученные данные актуальны, так как в детском возрасте преобладающим фенотипом БА является именно эозинофильный [14–17]. Результаты исследования согласуются с данными некоторых иностранных ученых, отмечающих связь между микробиотой нижних дыхательных путей и воспалительным фенотипом БА [18–21].
Воспалительный фенотип влиял на частоту встречаемости патогенных бактерий и их распространенность в нижних дыхательных путях. Различия в составе микрофлоры нижних дыхательных путей могут оказывать влияние на антимикробную терапию и чувствительность к стероидной терапии, а также повышать риск возникновения микробно-воспалительных заболеваний легких [18–21].
Двадцать лет назад коллектив кафедры факультетской педиатрии им. Н.С. Тюриной проводил подобное исследование по определению спектра микрофлоры у детей со среднетяжелой и тяжелой БА [22]. Нам представилась возможность сравнить современные данные по микробиоте с полученными ранее (табл. 4).
Таблица 4
Микробиом респираторного тракта у детей с бронхиальной астмой (БА) во временном аспекте
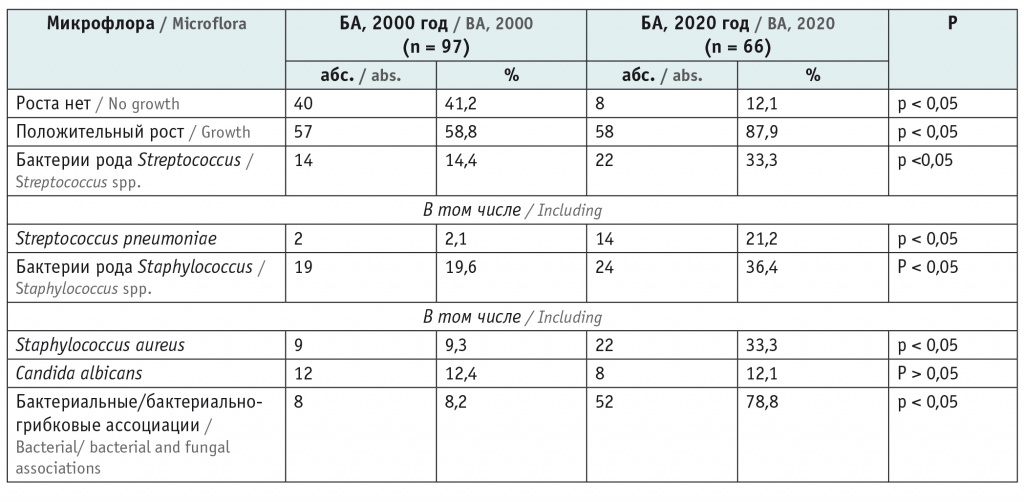
В представленной таблице обращает на себя внимание, что 20 лет назад в 41,2% образцов мокроты роста микрофлоры не было, значимо реже отмечался рост бактерий рода Streptococcus и, в частности, Str. pneumoniae, а также бактерий рода Staphylococcus и, в частности, St. aureus. Грибы Candida albicans высевались с такой же частотой, как и сейчас. Возможно, разница в составе микрофлоры нижних дыхательных путей у детей с БА тогда и сейчас связана с меняющимися условиями окружающей среды и спектром препаратов, используемых при лечении респираторной патологии.
В настоящее время активно продвигается гипотеза эпителиального барьера, в которой говорится, что действие детергентов, табака, озона, выхлопных газов дизельного топлива, наночастиц микропластика, протеазных ферментов аллергенов влияет на целостность эпителиального барьера. Биологические и химические воздействия окружающей среды нарушают физическую целостность барьера, разрушают белки плотных межклеточных соединений, вызывая эпителиальные цитокиновые ответы — синтез IL-25, IL-33 и тимического стромального лимфопоэтина, что еще больше увеличивает проницаемость эпителиального барьера, приводит к хроническому воспалительному процессу на уровне слизистой оболочки бронхиального дерева и к изменению биогеографии и спектра микробиома .
ЗАКЛЮЧЕНИЕ
По данным нашего исследования, преобладающей флорой нижних дыхательных путей у детей с БА явились бактерии рода Streptococcus (66,7%), Staphylococcus (33,3%) и Neisseria (30,3%). Практически у каждого пациента обнаруживались бактериальные или бактериально-грибковые ассоциации. Не было выявлено значимых отличий в спектре микрофлоры бронхиального дерева в зависимости от периода (обострения/ремиссии) и тяжести течения заболевания.
Однако при анализе спектра микрофлоры в зависимости от воспалительного фенотипа БА были выявлены следующие закономерности: во всех образцах мокроты у пациентов с нейтрофильным воспалительным фенотипом высевались бактерии рода Streptococcus, и в 25% случаев — Str. pneumoniae. У пациентов с эозинофильным воспалительным фенотипом чаще, чем у детей с нейтрофильным и малогранулоцитарным воспалительными фенотипами, высевались бактерии рода Staphylococcus (75,0%), в частности St. aureus (62,5%).
При анализе спектра микрофлоры во временном аспекте оказалось, что 20 лет назад в 41,2% образцах мокроты роста микрофлоры не было, значимо реже отмечался рост бактерий рода Streptococcus и рода Staphylococcus, грибы Candida albicans высевались с такой же частотой, как и сейчас.
Взаимосвязь между воспалительными фенотипами астмы и микробиотой дыхательных путей является сложной и неоднозначной. Фенотипы астмы определяются иммунологическими и физико-химическими различиями в слизистой оболочке, эпителиальном барьере нижних дыхательных путей, поэтому в зависимости от фенотипа происходит избирательное влияние на рост микробов в просвете дыхательных путей и их расселение. В итоге увеличивается количество определенных респираторных патогенов и/или истощаются комменсальные популяции. Таким образом, дальнейшие исследования в этих направлениях помогут прогнозировать течение заболеваний дыхательных путей, ответ на лечение и риск побочных эффектов от проводимой терапии.
Поступила: 30.09.2021
Принята к публикации: 26.10.2021








