ВВЕДЕНИЕ
По данным Регистра врожденной и наследственной патологии Свердловской области клинико-диагностического центра «Охрана здоровья матери и ребенка», ежегодно выявляют 4–5 случаев прогрессирующей мышечной дистрофии (ПМД). Это труднокурабельное заболевание имеет высокую социальную значимость в связи с ранней инвалидизацией ребенка и необходимостью оказания своевременной психосоциальной помощи родителям и пациенту. Недооценка ранних симптомов ПМД Дюшенна — Беккера, клинических и нейрофизиологических критериев сопряжены с поздней диагностикой заболевания.
ПМД Дюшенна — Беккера — наследственное рецессивное нервно-мышечное заболевание, сцепленное с Х-хромосомой, вызванное мутациями в гене DMD, приводящими к отсутствию или недостаточной функции дистрофина, цитоскелетного белка, который обеспечивает прочность, стабильность и функциональность миофибрилл. Шифруется по классификации МКБ-10 как G71.0 [1-3].
Ген, отвечающий за выработку белка дистрофина, находится на Х-хромосоме (локализация Хр 21.2) и состоит из 79 частей-экзонов. При наличии мутаций в этом гене белок дистрофин не синтезируется, мышечная ткань гибнет, замещается жировой и соединительной тканью. В 40–60% случаев отмечается мутация (делеция — потеря или дупликация — удвоение) одного или нескольких экзонов [3, 4].
Выделяют два клинических варианта: миодистрофии Дюшенна и Беккера. Миодистрофия Беккера (1 на 30 000 населения) — более легкий вариант заболевания, при котором синтез белка дистрофина идет не до конца, и в результате получается немного укороченный, но вполне функциональный белок. В данном случае болезнь протекает с медленным прогрессированием мышечной слабости и с сохранением способности к самостоятельной ходьбе в течение 15–20 лет от начала заболевания [3, 4].
С миопатией Дюшенна рождается один из 5000 мальчиков (3,3 : 100 000 населения). Манифестация болезни чаще всего наблюдается в возрасте от 1 года до 5 лет. Заболевание характеризуется прогрессирующим злокачественным течением: формированием атрофии мышц тазового и плечевого пояса на фоне псевдогипертрофии икроножных, ягодичных, дельтовидных мышц, мышц живота и языка. Возможно снижение ментальной функции. Постепенно развивается деформация стоп, грудной клетки, позвоночника, прогрессируют дилатационная миокардиопатия и дыхательные нарушения, приводящие к летальному исходу в молодом возрасте [3, 4].
Диагностические критерии заболевания следующие: пол пациента — мужской; установленный диагноз прогрессирующей миодистрофии у родственников мужского пола по материнской линии или неуточненное нервно-мышечное заболевание; установленный факт наличия в семье женщин-носительниц патологического гена; кардиологические заболевания (кардиомиопатии) у родственников женского пола по материнской линии; задержка становления двигательных навыков; снижение интеллекта; повышение активности трансаминаз АЛТ и АСТ и креатинфосфокиназы (КФК) в сыворотке крови.
Ранними симптомами заболевания являются повышенная утомляемость, мышечная слабость, гипотония в конечностях, псевдогипертрофия мышц голеней и бедер, частые падения или неуклюжесть, затруднение при приседании, беге, подъеме по лестнице, неспособность прыгать, использование вспомогательных приемов при подъеме с пола (ребенок помогает себе руками при подъеме из положения лежа, сидя), ходьба на носочках, задержка формирования речи [3, 4].
В биохимическом анализе крови регистрируется повышение активности трансаминаз АЛТ, АСТ, лактатдегидрогеназы, КФК [5].
При проведении электромиографии определяется миопатический тип с уменьшением (укорочением) величины средней длительности потенциала двигательных единиц (ПДЕ), снижением амплитуды отдельных ПДЕ.
На УЗИ мышц появляются признаки замены мышечной ткани жировой или фиброзной тканью. По данным ЭКГ, возможно появление аритмии, нарушение проводимости, на ЭхоКГ — признаки систолической дисфункции, дилатации левого желудочка, гипертрофии миокарда, митральной регургитации.
Для выявления дегенерации мышечной ткани используют МРТ и магнитно-резонансную спектроскопию мышц голени, бедер, таза (иногда денситометрию) [5].
Генетические исследования MLPA (Multiplex Ligation-dependent Probe Amplification), секвенирование гена DMD предполагают проведение сравнительной геномной гибридизации массива и поиск точечных мутаций [6].
В настоящее время лечение — симптоматическое, направленное на улучшение качества жизни. Применение ГКС позволяет замедлить прогрессирующую атрофию мышечной ткани. Препаратами выбора являются преднизолон или дефлазакорт. Назначение ингибиторов АПФ или β-блокаторов рекомендуют для профилактики дилатационной кардиомиопатии, мочегонных препаратов — при наличии сердечно-сосудистой недостаточности. Для профилактики остеопороза назначают препараты, содержащие витамин D2 и кальций [7].
Детям с данной патологией рекомендуется физиотерапия, направленная на поддержание физической активности: профилактические растяжки, применение ортопедических аппаратов, лечебная физкультура [3].
На стадии клинического эксперимента находится метод экзон-скиппинга — пропуска поврежденных экзонов, который предполагает «достройку» обходного параллельного пути для рамки считывания, минуя поврежденный экзон, что приводит к синтезу укороченного белка, сохраняющего свою функциональность.
Генно-клеточная терапия также находится в процессе разработки: использование стволовых клеток, «уснувшего» гена — утрофина (эмбрионального дистрофина), доставка в клетки генных конструкций микрогенов с помощью аденоассоциированных вирусов [8].
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент находился под наблюдением в отделении патологии детей раннего возраста № 2 МАУ «Детская городская клиническая больница № 11» г. Екатеринбурга. У родителей ребенка получено добровольное информированное согласие на публикацию данных.
В результате ретроспективного анализа медицинской документации (индивидуальная карта развития ребенка Ф112/У) и опроса родителей выявлено, что мальчик рожден женщиной 22 лет от 1-й физиологически протекавшей беременности, в результате самопроизвольных срочных родов в головном предлежании плода на 39 неделе гестации. Масса тела ребенка при рождении — 3260 г, длина тела — 53 см, окружность головы — 36 см, окружность груди — 34 см, что соответствовало сроку гестации. Оценка по шкале Апгар — 8/9 баллов. Интранатальный и неонатальный периоды — без особенностей. Результат неонатального скрининга на наличие врожденных заболеваний отрицательный.
Наследственный анамнез не отягощен. Выписан из роддома на 3-и сутки домой. Вакцинация проведена согласно национальному календарю. Находился на естественном вскармливании до 9 месяцев.
Ребенок в течение первого года жизни рос и развивался соответственно возрасту: начал держать голову в 1 месяц, следить за игрушкой в горизонтальной плоскости, гулить — с 2 месяцев, брать предметы в руки — в 3,5–4 месяца, поворачиваться со спины на живот — в 5,5 месяцев, сидеть без поддержки — в 6 месяцев, ползать — с 9 месяцев, произносить слово «мама», стоять с опорой — в 12 месяцев, ходить самостоятельно — с 14 месяцев.
В возрасте 18 месяцев у ребенка выявлена гепатоспленомегалия (печень выступала из-под края реберной дуги на 3,5 см, селезенка — на 2 см), по данным УЗИ органов брюшной полости: правая доля печени — 74,5 мм, левая доля — 38 мм, длина селезенки — 78 мм, толщина — 34,2 мм. На фоне отсутствия синдрома желтухи и при нормативных показателях билирубина в анализе крови обнаружено стойкое повышение (в течение 6 месяцев) активности трансаминаз: АСТ — 360–390–426 Е/л, АЛТ — 298–417 Е/л (при норме до 45 Е/л и 40 Е/л соответственно), γ-глютамилтранспептидазы — 32,4 Е/л (при норме 6–23 Е/л). Пациент проконсультирован врачом иммунологом-инфекционистом. Методы ИФА и ПЦР-диагностики позволили исключить гепатит инфекционной этиологии.
На основании сведений, полученных от родителей, установлено, что после 16 месяцев жизни у мальчика появились скованность в ногах по утрам и неустойчивость при ходьбе, частые падения.
К 24 месяцам жизни физическое развитие по уровню биологической зрелости соответствовало паспортному возрасту. Масса — 14,5 кг. Рост — 93 см. Окружность головы — 48 см. Телосложение пропорциональное. Кожа эластичная, чистая. Сознание ясное. Очаговых и менингеальных симптомов нет. Чувствительная сфера и черепные нервы — без патологии.
Снижен мышечный тонус в нижних конечностях. Биципитальные и карпорадиальные, коленные и ахилловы рефлексы снижены и симметричны. Мышечная сила в верхних и нижних конечностях снижена до 4 баллов (определение по принципу «напряжения — преодоления»). Псевдогипертрофия икроножных мышц. Походка неуверенная. Позитивный симптом Говерса: поднимается из положения лежа и на корточках, опираясь руками о пол и колени. Сидит и опирается на руку. Бег затруднен. Не подпрыгивает. Частично понимает речь, выполняет инструкции матери. Произносит отдельные слова.
Функции слуха и зрения сохранены. Функции тазовых органов не нарушены.
Используя скрининговые центильные графики подуровней нервно-психического развития для индивидуальной оценки тестируемых навыков и умений [9], мы определили, что подуровень ручной умелости, развития речи и социальной адаптации находится в пределах 25–75% центильной зоны и соответствует возрасту. Подуровень общей моторики по тестируемым навыкам и поздние сроки их появления находятся за пределами 90% центильной зоны и свидетельствуют о задержке и дисгармоничном развитии.
Со стороны органов дыхания и сердечно-сосудистой системы отклонений нет. Данные ЭКГ и ЭхоКГ — без патологии. Результаты электронейромиографии: аксональная нейропатия малоберцового нерва слева.
С учетом описанного выше неврологического дефицита, пола пациента, признаков синдрома цитолиза, стойкого увеличения активности трансаминаз на фоне отсутствия желтушного синдрома решено провести исследование уровня КФК в крови. Выявлено превышение показателя в 70 раз — 17 453 Е/л (при референсных значениях до 247 Е/л). Это стало показанием для поиска заболеваний, ассоциированных с наследственными формами ПМД.
Проведено молекулярное-генетическое исследование. На первом этапе делеции и дупликации в гене DMD методом MLPA не обнаружены. Затем с помощью молекулярно-генетического метода массового параллельного секвенирования найден вариант в гемизиготном состоянии в 13 экзоне гена DMD (chrX:32613972 G>A, c.1504C>T) (точечная мутация). Описан ранее в литературе как патогенный. Валидирован методом прямого секвенирования по Сэнгеру.
Тип наследования — X-сцепленный рецессивный. Генетический риск для сибсов: по заболеванию для братьев — до 50%, по носительству для сестер — 50%. Для уточнения риска необходимо проведение молекулярно-генетической диагностики у матери для поиска выявленной мутации в гене DMD.
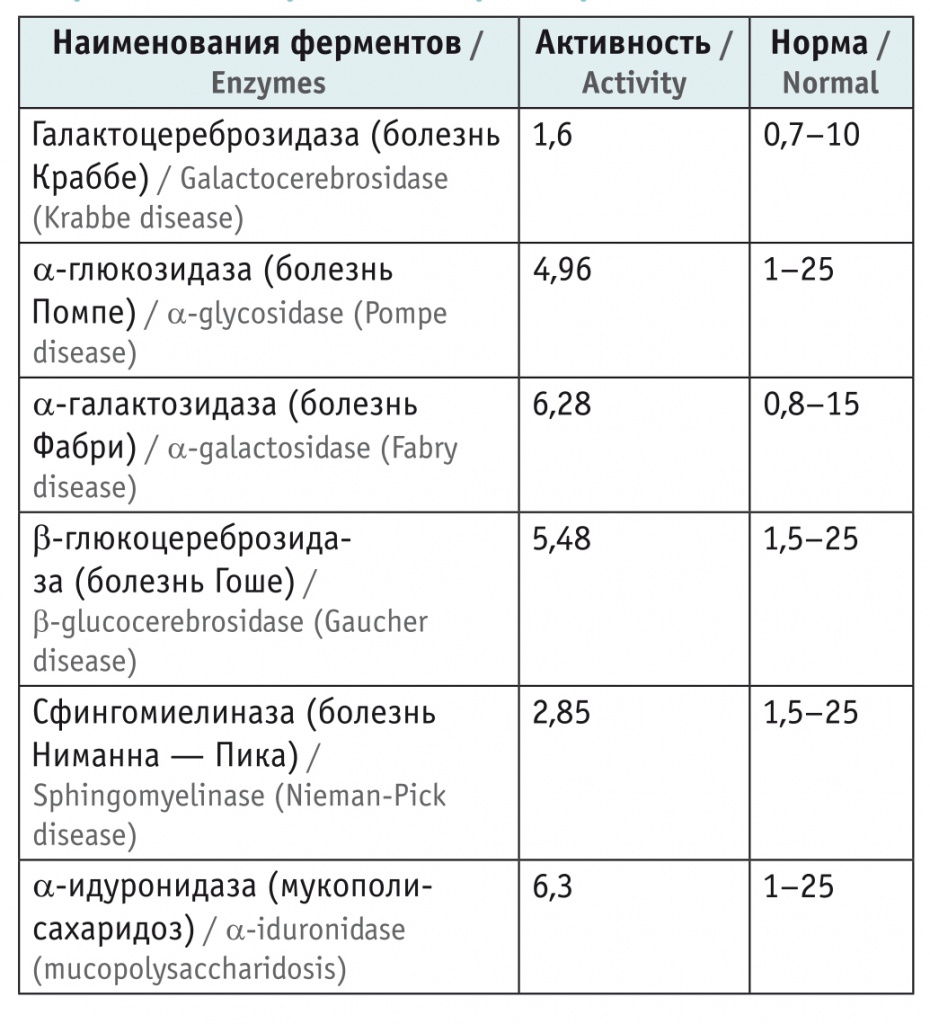
Активность лизосомных ферментов в крови у пациента находилась в пределах референсных значений (табл.).
Таблица
Показатели активности лизосомных ферментов в пятнах высушенной крови, мкМ/л/ч
Ребенку назначено лечение: преднизолон в дозе 0,5 мг/кг/сутки. Рекомендована физиотерапия с дозированной физической нагрузкой. Предложена социально-психологическая помощь родителям: работа с психологом, даны координаты Благотворительного фонда помощи детям с миодистрофией Дюшенна и иными тяжелыми нервно-мышечными заболеваниями «МойМио».
ОБСУЖДЕНИЕ
Из представленных данных следует, что ребенку в возрасте 2 лет на основании жалоб, данных анамнеза, особенностей неврологического статуса, результатов лабораторно-инструментальных и молекулярно-генетических исследований был поставлен диагноз: мышечная дистрофия Дюшенна — Беккера, стадия сохраненной способности к самостоятельному перемещению. Проведение энзимодиагностики позволило исключить некоторые наследственные лизосомные болезни накопления (см. табл.).
У пациента дебют заболевания наступил в возрасте 2 лет. Минимальные клинические признаки ПМД остались незамеченными, родители первыми обратили внимание на нарастание мышечной слабости после 16–18 месяцев, что явилось поводом обращения к педиатру и неврологу. Симптомы дистрофии прогрессировали медленно с неравномерным поражением мышц, в дебюте заболевания пострадали отдельные группы мышц, что привело к относительной компенсации двигательных расстройств.
По нашим и литературным данным, в структуре ошибочного диагноза доминируют перинатальная энцефалопатия, гепатит, гепатоз, кардиомиопатия, суставно-мышечная патология [3, 4]. У наблюдаемого ребенка отмечались стойкое длительное (в течение 6 месяцев) увеличение активности трансаминаз, наличие гепатоспленомегалии, что заставило исключить гепатит инфекционной этиологии. Высокие показатели КФК обнаружили позже.
В данном случае, при миодистрофии Дюшенна, повышение активности АЛТ и АСТ в анализах крови имеет внепеченочное происхождение и определяется при разрушении миофибрилл мышц на фоне высоких показателей КФК.
Известно, что алгоритм диагностики ПМД состоит из нескольких этапов. Если ребенок начинает ходить поздно, выявлен положительный симптом Говерса или другие нарушения мышечной функции, имеется отягощенный семейный анамнез, в крови — увеличение активности трансаминаз неуточненного генеза, то рекомендуется определение уровня КФК. В свою очередь, высокие показатели КФК создают необходимость проведения молекулярно-генетической диагностики мутации гена дистрофина и биопсии мышц ребенка [3].
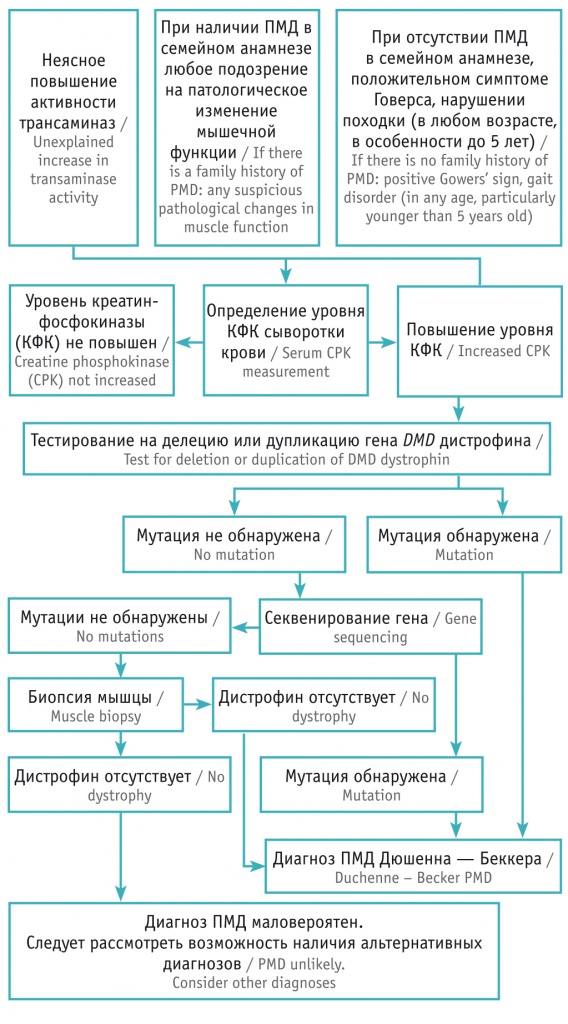
Для структурирования диагностического поиска заболевания мы использовали адаптированный алгоритм Р.А. Ушаковой [10]. Согласно представленной схеме, у пациента наблюдалось повышение активности трансаминаз неясного генеза, положительный симптом Говерса, отсутствие ПМД в семейном анамнезе (рис.).
Рис. Алгоритм диагностики прогрессирующей мышечной дистрофии (ПМД) Дюшенна — Беккера [10]
ЗАКЛЮЧЕНИЕ
Для верификации диагноза прогрессирующей мышечной дистрофии (ПМД) Дюшенна — Беккера при наличии у пациента клинической симптоматики, характерной для данного заболевания, необходимо проведение молекулярно-генетического исследования с целью поиска мутации в гене DMD. Аналогичное обследование предлагают матери пациента для определения типа наследования, расчета риска патологии при планировании следующей беременности.
Данную схему можно использовать при постановке диагноза ПМД даже при отсутствии пренатальной диагностики, указаний на заболевание в семейном анамнезе, чтобы сократить длительные поиски несуществующей неврологической и инфекционной патологии, обратить внимание на ранние признаки заболевания, своевременно провести определение уровня креатинфосфокиназы, молекулярно-генетическое исследование, назначить адекватную терапию и улучшить качество жизни больного ребенка.
Поступила: 21.06.2020
Принята к публикации: 06.07.2020








