Проблеме соотношения соматической патологии и психических расстройств уделяется все большее внимание в современной литературе. Обобщенные эпидемиологические исследования показывают, что значительная доля пациентов с психическими расстройствами выявляется вне психиатрической сети[11, 12], при этом большинство из них обращается в учреждения общесоматического профиля[4, 7]. Так, при исследовании в общемедицинской сети у 30% пациентов соматические расстройства были выявлены в рамках тревожно-депрессивных нарушений. Этот контингент не учитывается службами статистики в официальных отчетах как нуждающийся в психиатрической помощи[1].
С другой стороны, психические расстройства многократно увеличивают тяжесть протекания соматических заболеваний, при этом в 53% случаев врачи общей практики вынужденно назначают препараты с психотропным действием, а вопросы соотношения психических и соматических расстройств, наблюдающихся в общемедицинской сети, остаются наименее разработанными в психиатрии[3, 5].
Исследования, посвященные данной проблеме, показывают, что относительное количество больных с психосоматическими и соматопсихическими расстройствами в последние годы увеличилось с 2–6% до 10–15%, а по некоторым данным, и до 70%[9]. Изучение психического состояния лиц с соматическими расстройствами показало, что, как правило, этим расстройствам сопутствуют психические нарушения пограничного регистра с доминированием патологии тревожно-депрессивного спектра. Так, у больных с сердечно-сосудистыми заболеваниями в общей медицинской практике такие нарушения выявлялись при нейроциркуляторной aстении (82,2% случаев), при ишемической болезни сердца (61,4%), гипертонической болезни (60,4%), хронической сердечной недостаточности (53,7%). Отмечается, что в целом риск формирования психических расстройств максимален при сердечно-сосудистых заболеваниях и патологии ЖКТ — 44,1% и 21,3% соответственно[1].
Такая же разносторонность подходов отмечается в представлениях о каузальности психосоматических и соматопсихических отношений. Так, принято выделять следующие формы взаимодействия психических и соматических заболеваний: проявления психических нарушений в виде соматических расстройств (например, маскированные, соматизированные депрессии); формирование психических расстройств как следствия соматического заболевания (например, инфаркта миокарда или инсульта); формирование психических расстройств как следствия терапии некоторыми лекарственными средствами (например, антигипертензивными препаратами, кортикостероидами)[6]. С точки зрения А. В. Андрющенко, психические расстройства в общемедицинской сети могут быть ранжированы в пределах двух гетерогенных совокупностей, дифференцирующим признаком для которых является структура психосоматических соотношений, учитывающая верифицированную соматическую патологию: I — психопатологические нарушения, формирующиеся в синергизме с соматическими заболеваниями (нозогении, соматогении); II — оригинальные психопатологические нарушения, реализующиеся в соматической сфере (как феноменологические прототипы нарушений первой совокупности) при отсутствии верифицированной патологии внутренних органов или незначимых ее клинических/патофизиологических проявлениях (соматоперцептивные аномалии, расстройства органно-невротического круга, соматический (ипохондрический) бред, соматопсихоз)[1].
В целом, несмотря на обилие литературных данных по проблеме психосоматических соотношений, отмечается неудовлетворенность степенью ее разработки[3]. Решению части этой проблемы посвящена работа по оценке коморбидных соматических и психических расстройств.
У военнослужащих Российской Федерации в структуре психической патологии традиционно преобладают невротические и личностные расстройства, доля которых может достигать 61,7%[2, 10]. При этом вопросы сочетания соматической патологии и пограничных психических расстройств у военнослужащих освещаются в периодической литературе только по единичным направлениям[8, 10].
Цель исследования: изучение распространенности и структуры сочетаний соматической (терапевтической) патологии у военнослужащих с расстройствами невротического спектра (РНС).
МАТЕРИАЛЫ И МЕТОДЫ
В ходе исследования, проведенного на базе клиник психиатрии и военно-полевой терапии Военно-медицинской академии им. С. М. Кирова (г. Санкт-Петербург), изучено состояние здоровья 326 военнослужащих по контракту, из них у 91 военнослужащего имелись РНС (основная группа) и 235 человек были психически здоровы (контрольная группа).
Исследование выполнялось на основе мультимодального подхода, предполагающего интеграцию информации, полученной разными методами, основными из которых были клинико-психопатологический и традиционный параклинический. При этом все диагностические заключения верифицировались с помощью дополнительных инструментов, соответствующих МКБ-10. Данные о сопутствующей патологии, результаты параклинического обследования сопоставлялись с характеристиками психического состояния.
Различия в группах рассчитывали с помощью Хи-квадрата с поправкой Йетса. Факторный анализ проводили с использованием варимакс-вращения. Обработку полученных данных производили с применением пакета программ Statistica 7.0 компании StatSoft при помощи теста Манна — Уитни. Различия считали статистически значимыми при р ≤ 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
У военнослужащих с РНС в 67,0% наблюдений (61 человек) выявлена сопутствующая соматическая патология, отмечавшаяся примерно с одинаковой частотой среди мужчин (65,1%) и женщин (68,7%). При этом уровень соматической патологии был статистически значимо (р ≤ 0,05; χ2 = 6,4) выше, чем в контрольной группе, где соматическая патология определялась у 116 человек (49,4%).
Психическая патология, сочетавшаяся с соматическими заболеваниями, включала: тревожно-фобические расстройства — 3,3% случаев; паническое расстройство — 1,6%; обсессивно-компульсивные расстройства — 4,9%; реакции на тяжелый стресс и расстройства адаптации — 49,2%; диссоциированные расстройства — 3,3%; соматоформные расстройства (том числе соматизированное расстройство — 1,6%, ипохондрическое расстройство — 6,6%, соматоформную вегетативную дисфункцию — 1,6%, состояние упорной соматоформной боли — 1,6%), неврастению (F48.0) — 26,2% наблюдений.
Структура соматической патологии, коморбидной психическим расстройствам, представлена в таблице 1. Чаще всего встречались расстройства сердечно-сосудистой системы, включавшие различные сочетания метаболического симптомокомплекса. Значительный процент составили лица с признаками артериальной гипертензии, характеризовавшейся нозологической неоднородностью. Наряду с верифицированной гипертонической болезнью выявлялись артериальные гипертензии, обусловленные преимущественно нейроциркуляторной астенией. Заболевания органов пищеварения были обнаружены у 50 военнослужащих с РНС (54,9%). В 59,3% случаев имели место два и более соматических заболевания (состояния мультиморбидности). Для распределения сопутствующих соматических заболеваний на группы в соответствии с наиболее часто встречаемыми вариантами коморбидности применялся разведочный факторный анализ (рис.).
Таблица 1
Структура соматической патологии у обследованных военнослужащих
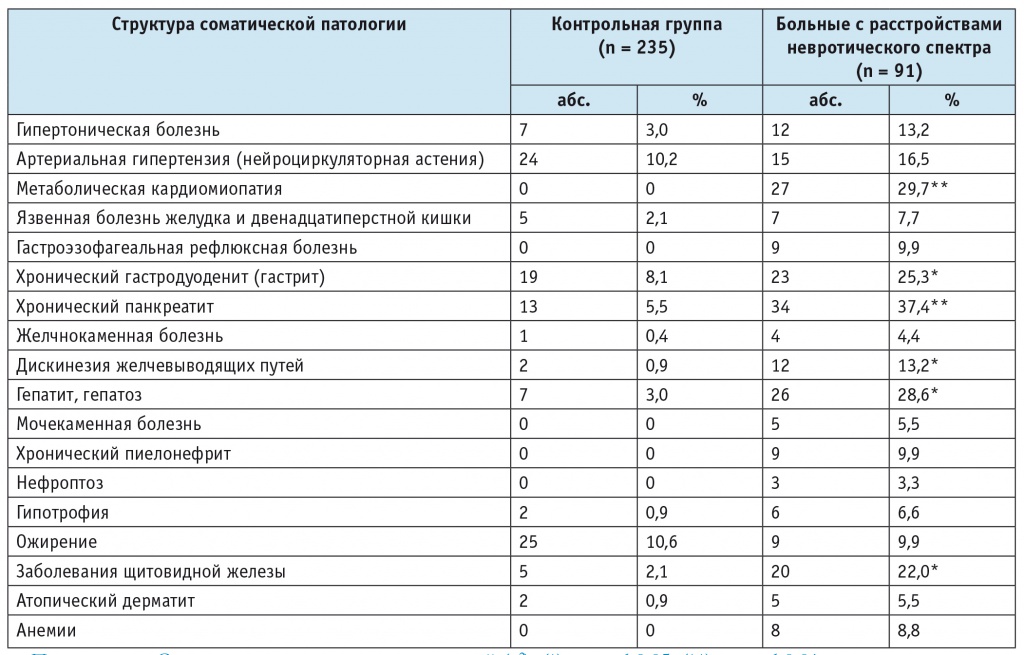
Примечание. Статистическая значимость различий (χ2): (*) — р ≤ 0,05; (**) — р ≤ 0,01.
Рис. Группы наиболее стойко сочетающихся соматических заболеваний у пациентов с расстройствами невротического спектра.
Примечание. 1 ― гепатит; 2 ― варикозная болезнь; 3 ― анемия; 4 ― желчнокаменная болезнь; 5 ― хронический холецистит; 6 ― артериальная гипертензия; 7 ― хронический панкреатит; 8 ― гастроэзофагеально-рефлюксная болезнь; 9 ― гипертоническая болезнь; 10 ― дискинезия желчевыводящих путей; 11 ― алиментарно-конституциональное ожирение; 12 ― гепатоз; 13 ― хронический гастрит; 14 ― нефроптоз; 15 ― язвенная болезнь желудка; 16 ― атопический дерматит; 17 ― гипотрофия; 18 ― хронический тонзиллит; 19 ― заболевания щитовидной железы; 20 ― различные невралгии; 21 ― язвенная болезнь двенадцатиперстной кишки; 22 ― экзематид; 23 ― вазомоторный ринит; 24 ― кардиомиопатия; 25 ― новообразования; 26 ― хронический пиелонефрит; 27 ― мочекаменная болезнь
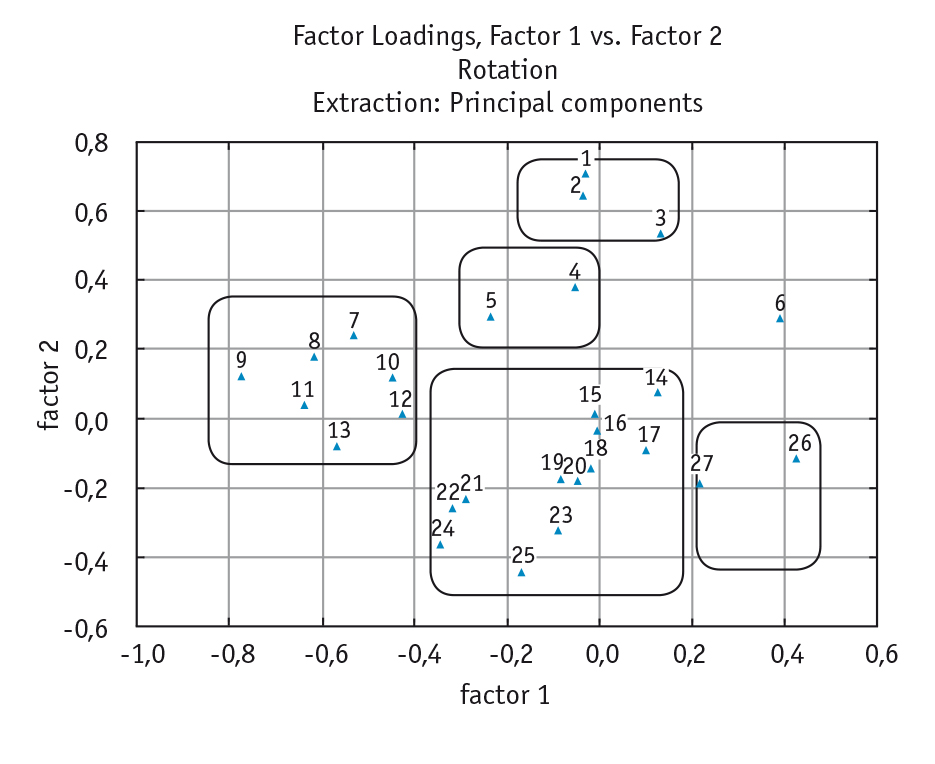
Используя критерии интерпретируемости и инвариантности, удалось обосновать некоторые типы соматических взаимосвязей у пациентов с РНС.
Три группы объединялись по патогенезу одного из соматических заболеваний. К их числу были отнесены сочетания желчнокаменной болезни и хронического холецистита (4 и 5 по рис.); мочекаменной болезни и хронического пиелонефрита (26 и 27 по рис.); сочетания гепатита, варикозной болезни и анемии (соответственно 1, 2 и 3 по рис.).
В самостоятельную группу были объединены хронический панкреатит, гепатоз, хронический гастрит, гастроэзофагеально-рефлюксная болезнь, дискинезия желчевыводящих путей, алиментарно-конституциональное ожирение и гипертоническая болезнь (см. рис.). Близкое расположение выделенных заболеваний в факторном пространстве может быть интерпретировано как проявление метаболического синдрома у военнослужащих с РНС (показатель сопряженности между заболеваниями данной группы с высокой значимостью: χ2 = 30,2; р = 0,0004).
Наиболее многочисленную и сложную для интерпретации группу составили такие заболевания, как гипотрофия, нефроптоз, язвенная болезнь желудка, язвенная болезнь двенадцатиперстной кишки, заболевания щитовидной железы, атопический дерматит, экзематид, вазомоторный ринит и новообразования (см. рис.). В пределах данного скопления оказались соматические нарушения, свидетельствующие об астенических конституциональных признаках, а также о склонности мезенхимальных структур к дисплазии либо к воспалительным и иммунным нарушениям на фоне РНС.
При изучении клинико-анамнестических особенностей группа военнослужащих с РНС и наличием сопутствующих соматических заболеваний (61 человек) сравнивалась с группой пациентов с РНС и отсутствием таковых (30 человек). Анализ их медицинской документации показал, что лица с сопутствующей соматической патологией значительно чаще обращались как в психиатрические, так и в общесоматические стационары по поводу психических нарушений: при этом среднее количество госпитализаций на одного пациента составило 0,68 ± 1,0 против 0,47 ± 0,81 раза для психиатрического стационара и 0,76 ± 1,32 против 0,23 ± 0,59 раза — для соматического.
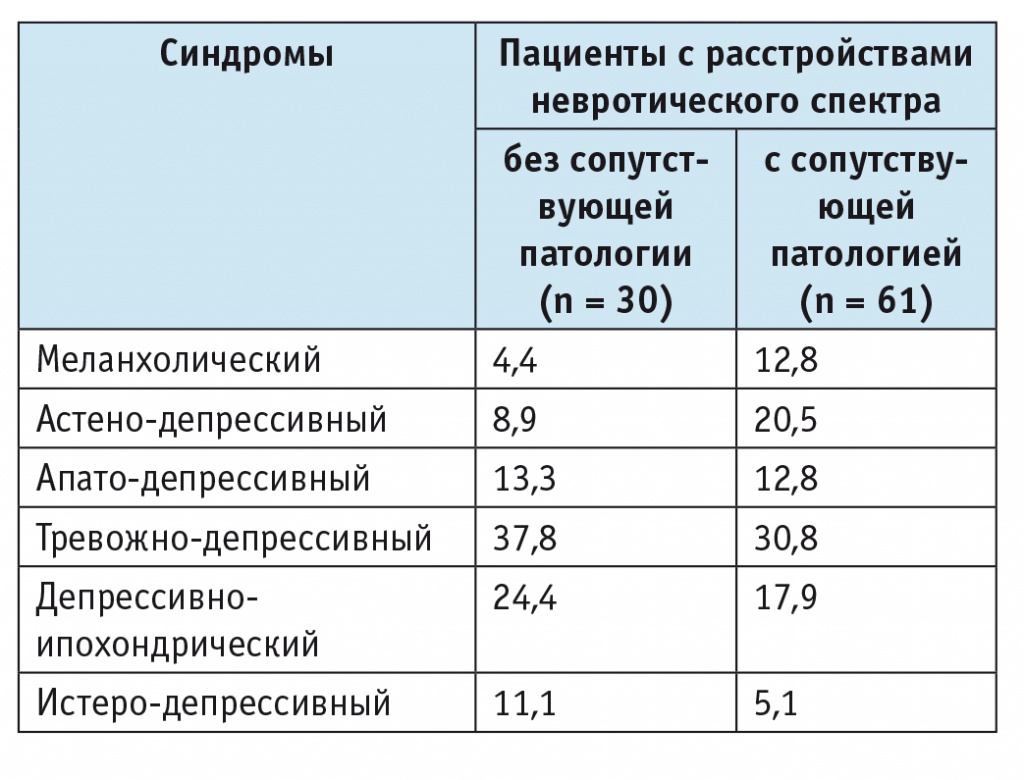
Для лиц с сопутствующими соматическими заболеваниями были менее характерны истеро-депрессивный и апато-депрессивный синдромы, а у больных с РНС без второго диагноза существенно реже наблюдались меланхолический и астено-депрессивный синдромы (табл. 2).
Таблица 2
Распределение групп больных с расстройствами невротического спектра по синдромологическому диагнозу, %
Анализ распространенности и структуры соматических нарушений при различных формах невротических расстройств показал, что они наиболее распространены у больных с ипохондрическими и соматоформными расстройствами (86,4% наблюдений) и несколько реже наблюдаются у пациентов с депрессивной симптоматикой (64,2% случаев). В относительно меньшем числе случаев соматические нарушения отмечались у военнослужащих с неврастенией (58,3%), адаптационными (56,7%) и тревожно-фобическими (56,3%) расстройствами.
ЗАКЛЮЧЕНИЕ
Представленная работа показывает, что у военнослужащих с расстройствами невротического спектра высок процент коморбидных соматических заболеваний. Наличие сопутствующих заболеваний затрудняет диагностику психических нарушений и увеличивает период до получения больными адекватной специализированной помощи. При этом доминирующими соматическими нарушениями у лиц с неврозами являются заболевания сердечно-сосудистой системы и ЖКТ, которые формируют кластеры мультиморбидности (к числу последних можно отнести метаболический и иммунно-диспластический симптомокомплексы). Следует отметить, что наибольший риск сопутствующей соматической патологии характерен для больных с депрессивными расстройствами. Высокая частота соматической отягощенности у больных с расстройствами невротического спектра обусловливает необходимость разработки специализированных стандартов оказания помощи лицам с сочетанием психических и соматических нарушений.








