ВВЕДЕНИЕ
С каждым годом увеличивается число выявленных случаев нетуберкулезного микобактериоза (НТМ) легких. В настоящее время известно более 50 видов нетуберкулезных микобактерий (НТМБ), способных вызывать заболевания у человека [1]. По данным многих исследователей, НТМБ с высокой частотой проявляется у пациентов с ХОБЛ, бронхоэктазами, муковисцидозом и другими хроническими заболеваниями [2]. Так, например, в Южном Китае НТМ чаще болеют женщины и пациенты с бронхоэктазами [3]. В Германии НТМБ встречались чаще у лиц пожилого возраста и больных ХОБЛ [4]. Большинство специалистов связывают это со снижением местного иммунитета [2, 5]. Длительный прием ГКС также считается фактором риска для пациентов с ХОБЛ, и некоторые ученые выявили связь между использованием ингаляционных кортикостероидов и возникновением легочной НТМ [6, 7, 8]. Вместе с тем, в последнее время появились сообщения о сочетании туберкулеза (ТБ) с НТМ легких [9]. Есть также единичные данные о морфологических особенностях НТМ легких [10, 11]. Основной трудностью в диагностике НТМ является отсутствие характерного симптомокомплекса болезни. Клинические симптомы НТМ крайне разнообразны и неспецифичны и имеют сходство с другими хроническими заболеваниями легких, а порой маскируются под сосуществующие заболевания [12].
Цель исследования: определить клинико-рентгенологические особенности НТМ, вызванного медленнорастущими формами НТМБ, у больных с хроническими неспецифическими заболеваниями легких (хроническим бронхитом (ХБ), бронхоэктатической болезнью (БЭБ), ХОБЛ) и ТБ.
МАТЕРИАЛЫ И МЕТОДЫ
Проспективное и ретроспективное исследование проводили в период с 2014 по 2020 годы. Всего было исследовано 166 пациентов с хроническими заболеваниями легких: ХБ, ХОБЛ, БЭБ и ТБ. У каждого пациента тщательно собирали анамнез, всем пациентам проводили осмотр, физикальное обследование, исследование клинического анализа крови; определяли показатели ФВД; выполняли КТ органов грудной клетки. Клиническую картину оценивали с помощью интегральной цифровой индексации (кумулятивного индекса) выраженности одышки, кашля, аускультативной картины в легких, оцененной в баллах. При оценке интоксикационного синдрома, также с помощью кумулятивного индекса, анализировали 3 показателя: слабость, утомляемость и повышение температуры тела (значения в баллах). В исследование вошли только пациенты с медленнорастущими формами НТМБ. Диагноз НТМ верифицирован микробиологически и молекулярно-генетически, вид возбудителя определен. Анализ считали положительным при обнаружении НТМБ в мокроте не менее двух раз и однократно при обнаружении их в жидкости бронхоальвеолярного лаважа (БАЛ), биоптате/операционном материале легочной ткани. Статистический анализ результатов проводили с использованием программы Statistica 10.
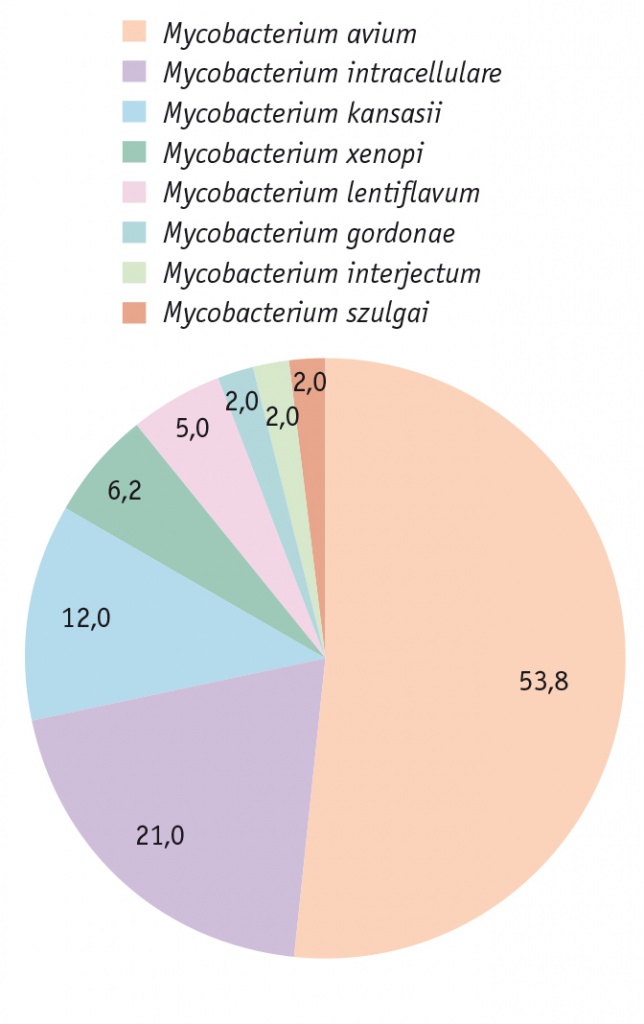
У 79 человек, среди которых было 57 (72,2%) женщин и 22 (27,8%) мужчины, основное заболевание сочеталось с НТМ; средний возраст пациентов — 56,3 ± 2,6 года. Большую часть медленнорастущих НТМБ составляли Mycobacterium avium (53,8%); второе место занимали Mycobacterium intracellulare (21%), Mycobacterium kansasii были обнаружены у 12% больных, Mycobacterium xenopi — у 6,2%, Mycobacterium lentiflavum — у 5%, Mycobacterium gordonae — у 2%, Mycobacterium interjectum — у 2%, Mycobacterium szulgai — у 2% (рис. 1). Группу сравнения составили 87 пациентов с аналогичными хроническими заболеваниями легких без НТМ: 38 (43,7%) женщин и 49 (56,3%) мужчин; средний возраст пациентов — 52,4 ± 3 года.
Рис. 1. Структура встречаемости нетуберкулезных микобактерий у пациентов ФГБНУ «Центральный научно-исследовательский институт туберкулеза» с хроническими заболеваниями легких
РЕЗУЛЬТАТЫ
I. Хронический необструктивный бронхит
С ХБ были обследованы 60 человек, 29 из которых имели сочетание ХБ с НТМ (первая группа) и 31 пациент был без НТМ (вторая группа). Первую группу составили пациенты в возрасте 52,9 ± 2,2 года, женщин было существенно больше — 24 (82,8%), мужчин — 5 (17,2%). Во второй группе наблюдали сходную демографическую картину: средний возраст пациентов составил 58,1 ± 2,8 года, женщин было 21 (67,7%), мужчин — 10 (32,3%). Длительность ХБ у больных первой группы была больше (106 месяцев ± 21 месяц) по сравнению с группой контроля, в которой этот период составил 86,8 месяца ± 15 месяцев. Длительность НТМ была в среднем 19 ± 6 месяцев. В 55% случаев были идентифицированы M. avium, в 20% случаев — M. intracellular, у 10% пациентов — M. kansasii, у 6,8% — M. xenopi, у 3,4% — M. szulgai. Клиническая картина была более выражена у пациентов без НТМ, у которых в 77,4% случаев в мокроте и/или материале БАЛ выявлялась неспецифическая микробная флора (Haemophilus influenza, Pseudomonas aeruginosa, Klebsiella pneumoniae, Enterobacteriaceae faеcalis, Enterococcus faecium, Streptococcus viridans/intermedius, Staphylococcus aureus, коагулазонегативный стафилококк), что и приводило к яркой клинической симптоматике. Интоксикационный синдром встречался одинаково часто у пациентов обеих групп. При этом мы не обнаружили статистически значимых отличий между показателями клинического анализа крови в обеих группах, за исключением уровня СОЭ, который был выше у больных с ХБ без НТМ (табл. 1). Выраженность нарушений со стороны функции дыхания, напротив, была больше у лиц с ХБ и НТМ (табл. 2).
Таблица 1
Клинико-лабораторные показатели пациентов с хроническим бронхитом и нетуберкулезным микобактериозом и в группе сравнения

* Отличия от группы сравнения статистически значимы (p < 0,05).
Таблица 2
Функциональные показатели у пациентов с хроническим бронхитом и нетуберкулезным микобактериозом и у пациентов группы сравнения
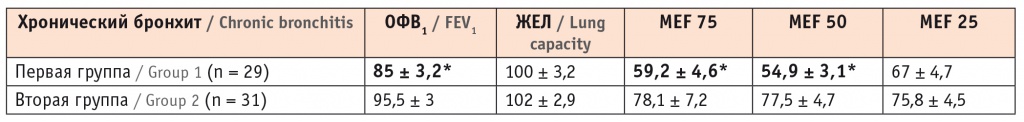
Примечание. MEF 75, 50, 25 ― максимальная объемная скорость на уровне мелких, средних и крупных бронхов.
* Отличия от группы сравнения статистически значимы (p < 0,05).
Изучая КТ пациентов обеих групп, мы обнаружили очаговые тени, инфильтрацию и фиброз легочной ткани, бронхоэктазы. Данные рентгенологические симптомы чаще регистрировались у пациентов с ХБ и НТМ, а полостные изменения были только у основной группы (табл. 3).
Таблица 3
Частота встречаемости рентгенологических симптомов, по данным компьютерной томографии органов грудной клетки
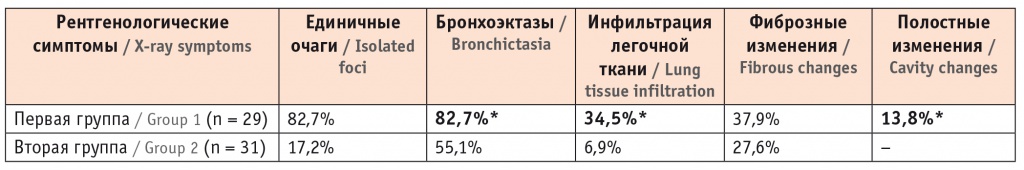
* Отличия от группы сравнения статистически значимы (p < 0,05).
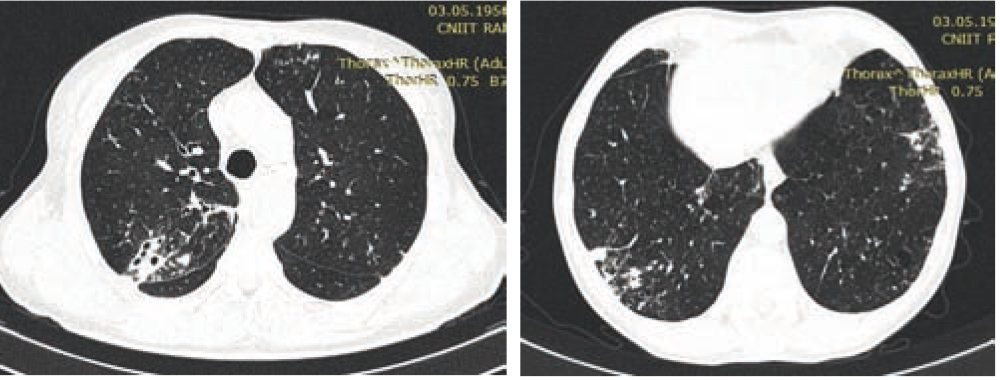
Ниже представлены сканы КТ пациентки с ХБ в сочетании с НТМ, где визуализируются полисегментарно с обеих сторон бронхо- и бронхиолоэктазы с утолщенными стенками и перибронхиальным фиброзом, просветы частично с содержимым, рассеянные пери- и внутрибронхиальные очаги разных размеров на фоне фиброзной деформации соединительной ткани интерстиция (рис. 2).
Рис. 2. Компьютерная томограмма органов грудной клетки пациентки с хроническим бронхитом и нетуберкулезным микобактериозом. Здесь и далее в статье иллюстрации авторов
Таким образом, у больных с НТМ рентгенологические изменения и функциональные нарушения были более выражены, чем клинико-лабораторные данные, которые были более показательны у лиц без НТМ. Данный факт мы связываем с более патогенной неспецифической микробной флорой у этих пациентов.
II. Хроническая обструктивная болезнь легких
Мы обследовали 43 пациента с ХОБЛ, у 20 из которых эта болезнь сочеталась с НТМ (третья группа), а у 23 выступала как самостоятельное заболевание (четвертая группа). Средний возраст пациентов обеих групп был примерно одинаковым: 61,7 ± 2,2 года в третьей группе и 59,3 ± 2,7 года в четвертой. Среди пациентов с ХОБЛ и НТМ было больше женщин — 12 (60%), а в группе без НТМ преобладали мужчины — 17 (74%). Длительность ХОБЛ у пациентов с НТМ была в 3 раза больше и составила в среднем 165 ± 29 месяцев (13 лет). При этом НТМ длился около 20 ± 5 месяцев. У больных ХОБЛ без НТМ заболевание в среднем продолжалось около 4 лет (49 ± 11 месяцев). В 55% случаев были идентифицированы M. avium, в единичных случаях — M. intracellulare, M. kansasii, M. lentiflavum, M. gordonae. Анализируя клиническую картину пациентов обеих групп, мы не отметили статистически значимых отличий, однако в третьей группе был более выражен интоксикационный синдром. В клиническом анализе крови уровень СОЭ был статистически значимо выше у больных ХОБЛ с НТМ (табл. 4). Показатели ФВД существенно не отличались между группами.
Таблица 4
Клинико-лабораторные показатели пациентов с хронической обструктивной болезнью легких, ассоциированной с нетуберкулезным микобактериозом, и в группе сравнения

* Отличия от группы сравнения статистически значимы (p < 0,05).
При изучении рентгенологической картины было установлено, что бронхоэктазы, очаговые и инфильтративные изменения чаще встречаются у пациентов с НТМ; полостные изменения визуализировались только у лиц с ХОБЛ и НТМ и не наблюдались ни у одного больного с изолированной ХОБЛ (табл. 5).
Таблица 5
Частота встречаемости рентгенологических симптомов у пациентов с хронической обструктивной болезнью легких и нетуберкулезным микобактериозом и у пациентов группы сравнения, по данным компьютерной томографии органов грудной клетки
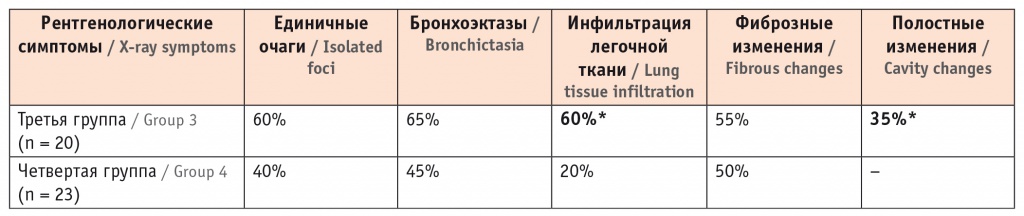
* Отличия от группы сравнения статистически значимы (p < 0,05).
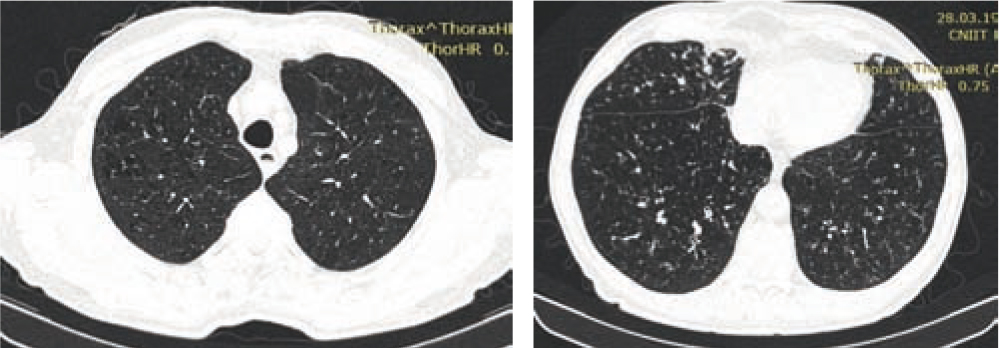
Ниже представлены сканы КТ пациентки с ХОБЛ в сочетании с НТМ, где визуализируется парасептальная и центрилобулярная эмфизема, стенки сегментарных и субсегментарных бронхов уплотнены; в сегментах S8, S9 и S10 доли правого легкого просветы частично заполнены содержимым, вокруг определяются участки перибронхиальной инфильтрации и очаговой диссеминации (рис. 3).
Рис. 3. Компьютерная томограмма пациентки с хронической обструктивной болезнью легких и нетуберкулезным микобактериозом
Таким образом, НТМ у больных ХОБЛ не приводило к значимому ухудшению респираторной клинической симптоматики и вентиляционной функции легких, однако были отмечены более выраженная рентгенологическая симптоматика и частое развитие интоксикационного синдрома у этих пациентов, которое сопровождалось увеличенной СОЭ. Обращала на себя внимание и большая длительность заболевания.
III. Бронхоэктатическая болезнь
Мы обследовали 34 пациента с БЭБ, у 16 из которых выявлен сопутствующий НТМ, они вошли в пятую группу. В шестой группе было 18 человек без сопутствующего НТМ. Средний возраст больных БЭБ с НТМ составил 59,5 ± 2,3 года, в группе было 14 (87,5%) женщин и 2-е (12,5%) мужчин. Средний возраст пациентов без НТМ составил 51,8 ± 3,8 года; в группе было 14 (77,8%) мужчин и 4 (22,2%) женщины. Длительность БЭБ у больных с НТМ составила 204 месяца ± 29 месяцев (17 лет). На фоне этого НТМ как диагностированное заболевание длился 31 месяц ± 7 месяцев (2,5 года). У пациентов с БЭБ без НТМ длительность основной патологии была в 6 раз меньше и составила 40 ± 11 месяцев (3 года). В 56% случаев были идентифицированы M. avium и в 43% — M. intracellulare, в единичных случаях — M. kansasii, M. lentiflavum. При анализе клинической картины и интоксикационного синдрома у пациентов пятой и шестой групп мы не обнаружили статистически значимых различий. Клинический анализ крови и функциональные показатели также не отличались. КТ у больных НТМ мало отличалась от КТ у больных с изолированной БЭБ. Однако очаговые и полостные изменения чаще визуализировались у пациентов в группе с НТМ (табл. 6).
Таблица 6
Частота встречаемости рентгенологических симптомов у пациентов с бронхоэктатической болезнью и нетуберкулезным микобактериозом и в группе сравнения, по данным компьютерной томографии органов грудной клетки
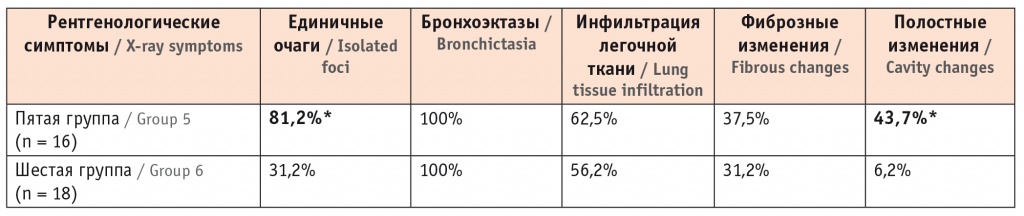
* Отличия от группы сравнения статистически значимы (p < 0,05).
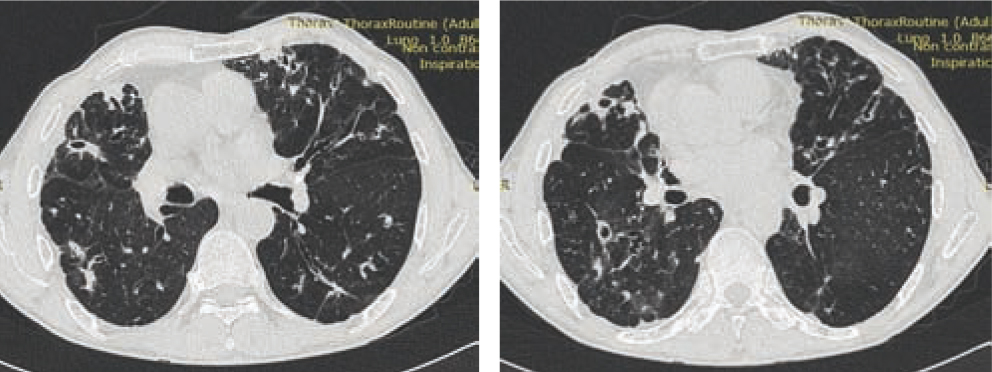
На рисунке 4 представлены сканы КТ пациента с БЭБ в сочетании с НТМ, где визуализируются полисегментарно распространенные бронхо- и бронхиолоэктазы с утолщенными стенками и перибронхиальным фиброзом, а также рассеянные полиморфные очаги.
Рис. 4. Компьютерная томограмма органов грудной клетки пациента с бронхоэктатической болезнью и нетуберкулезным микобактериозом
Таким образом, мы обнаружили, что микобактериальная инфекция у пациентов с БЭБ существенно увеличивала длительность заболевания, но не приводила к утяжелению течения болезни.
IV. Туберкулез органов дыхания
В исследование вошли пациенты с ограниченными формами ТБ (с очаговой формой и с туберкулемой). Было обследовано 29 человек, 14 из которых имели сочетание данной патологии с НТМ (седьмая группа), у 15 пациентов заболевание протекало без НТМ (восьмая группа). В группу с НТМ вошли лица в возрасте 51,2 ± 3,9 года; соотношение мужчин и женщин было одинаковым. В группе без НТМ средний возраст составил 40,5 ± 2,8 года; существенного отличия по половому признаку также не отмечено. Средняя длительность ТБ и НТМ составила 13,4 ± 4,5 месяца, в группе сравнения — 14,8 ± 6,6 месяца. В 28% случаев были идентифицированы M. kansasii, в 21% — M. avium и в 14% — M. xenopi. Клиническая картина была более выражена у пациентов с НТМ. Интоксикационный синдром встречался значительно чаще у лиц с НТМ. При этом мы не обнаружили статистически значимых различий между показателями клинического анализа крови в обеих группах (табл. 7). Нарушения со стороны функции дыхания были выявлены только у лиц с сочетанием ТБ и НТМ (табл. 8).
Таблица 7
Клинико-лабораторные показатели пациентов с туберкулезом и нетуберкулезным микобактериозом и в группе сравнения

* Отличия от группы сравнения статистически значимы (p < 0,05).
Таблица 8
Функциональные показатели у пациентов с туберкулезом и нетуберкулезным микобактериозом и в группе сравнения
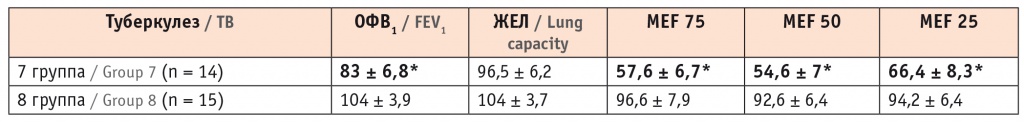
Примечание: MEF (МОС) 75, 50, 25 ― максимальная объемная скорость на уровне мелких, средних и крупных бронхов.
* Отличия от группы сравнения статистически значимы (p < 0,05).
Изучая КТ пациентов обеих групп, мы обнаружили, что полостные, инфильтративные и фиброзные изменения легочной ткани были в основном у пациентов седьмой группы, а бронхоэктазы встречались только в этой группе (табл. 9).
Таблица 9
Частота встречаемости рентгенологических симптомов у пациентов с туберкулезом и нетуберкулезным микобактериозом и в группе сравнения, по данным компьютерной томографии органов грудной клетки
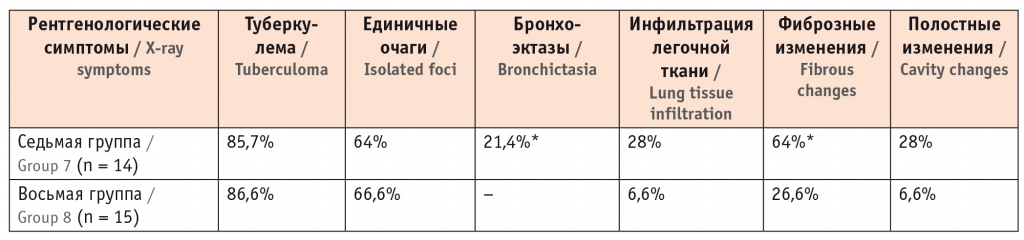
* Отличия от группы сравнения статистически значимы (p < 0,05).
Таким образом, сочетание ТБ и НТМ ухудшало клиническую картину заболевания за счет усиления респираторных симптомов, что проявлялось также более выраженными изменения со стороны функциональных показателей (ОФВ1, МСВ 25–75), это согласовывалось с данными КТ органов грудной клетки.
При анализе архива КТ органов грудной клетки у пациентов всех исследуемых групп с НТМ мы попытались выявить особенности рентгенологической картины в зависимости от вида НТМБ и обнаружили, что у всех больных регистрировались идентичные рентгенологические симптомы: фиброзные (35%), очагово-инфильтративные (75%), полостные изменения (25%) и бронхоэктазы (67%). Данные изменения локализовались в основном перибронхиально, перибронхиолярно, периваскулярно и имели различную степень выраженности. При НТМ, вызванном M. avium, изменения в основном регистрировались в средних отделах легких и в задних сегментах верхних долей. При НТМ, вызванном M. intracelulary и M. kansasii, изменения возникали преимущественно в средних и нижних отделах правого легкого. Полостные образования визуализировались у 20% больных, характеризовались слабовыраженным или отсутствующим фиброзным компонентом, выявлялись в основном в верхних долях легких. Такие изменения чаще наблюдались при НТМ, вызванном M. avium, M. kansasii и M. intracelulare.
ЗАКЛЮЧЕНИЕ
Анализируя клиническую картину и характер течения хронических неспецифических заболеваний легких (ХБ, БЭБ, ХОБЛ) в сочетании с НТМ, мы выяснили, что НТМ, вызванный медленнорастущими НТМБ, выявляется при длительном течении основного заболевания, но не приводит к существенному утяжелению клинических симптомов болезни. Присоединение микобактериальной инфекции к специфическому процессу увеличивает выраженность клинической респираторной симптоматики (кашля, одышки), но не увеличивает длительность заболевания. Данный феномен мы склонны объяснять избыточным развитием фиброза при сочетании заболеваний, что иллюстрирует КТ органов грудной клетки, и снижением основных функциональных параметров (ОФВ1, МСВ25–75). Обобщая полученные результаты, нам представляется целесообразным заключение, что НТМ, вызванный медленнорастущими НТМБ, следует рассматривать как коморбидную патологию у пациентов с хроническими заболеваниями легких, требующую комплексного подхода к диагностике и лечению.
Поступила: 16.02.2021
Принята к публикации: 25.06.2021








