ВВЕДЕНИЕ
Пневмонии — нозологическая единица, характеризующаяся острым инфекционным процессом, провоцирующим появление очаговых поражений в легких и развитие внутриальвеолярной экссудации1. Если болезнь возникла вне стационара, то первые 48 часов она считается внебольничной пневмонией [1]. Особенно часто она наблюдается как осложнение при ХОБЛ, которое может спровоцировать целый ряд тяжелых исходов и поставить под угрозу жизни пациентов [2]. Острый абсцесс легкого возникает при деструктивном процессе в паренхиме легкого с проявлением в виде гнойно-некротического очага, представленного ограниченной полостью. При несвоевременной диагностике, недооценке тяжести состояния или неадекватном лечении он может привести к летальному исходу [3]. В статье представлен клинический случай внебольничной пневмонии, осложненной абсцессом легкого. Несмотря на лечение антибиотиками с широким спектром действия и чувствительностью к выявленному микроорганизму, в указанном случае не удалось предотвратить осложнений.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Мужчина, 50 лет, поступил в клиническую больницу в августе 2018 года с высокой температурой тела —до 38°C, кашлем с мокротой слизисто-гнойного характера, незначительной одышкой при физической нагрузке, болью в грудной клетке справа.
Из анамнеза пациента известно, что его здоровье ухудшилось в конце июля 2018 года (приблизительно за 10 дней до поступления в больницу), когда появились малопродуктивный кашель, боль в грудной клетке справа, усиливавшаяся на высоте вдоха. Мужчина обратился за медицинской помощью в поликлинику по месту жительства. Его осмотрел участковый терапевт: объективно было диагностировано жесткое дыхание, рассеянные сухие хрипы по всем легочным полям; другие показатели — без особенностей. Был поставлен диагноз ХОБЛ 2 стадии (по GOLD), группа А, с умеренно выраженными симптомами (CAT — 5 баллов, mMRC — 1 балл), средней степени тяжести, в стадии обострения. Дыхательная недостаточность II степени. Наряду с бронхолитической терапией была назначена антибиотикотерапия: таблетированная форма амоксициллина и клавулановой кислоты в дозах 500/125 мг 3 раза в день. На фоне терапии сохранялась вышеописанная симптоматика, значительных изменений в состоянии пациента отмечено не было. При повторном осмотре в поликлинике к терапии был добавлен препарат фторхинолонового ряда, левофлоксацин, в дозе 500 мг по 1 таблетке 1 раз в день.
Через несколько дней пациент вновь обратился в поликлинику по месту жительства ввиду ухудшения состояния: температура тела поднялась до 38,5°C, появились общая слабость, кашель с выделением мокроты вязкого характера, боль в грудной клетке справа, усиливающаяся при глубоком дыхании. Пациенту провели рентгенографию органов грудной клетки. По ее данным, в нижней доле правого легкого, в сегментах S8, S9, была отмечена интенсивная инфильтрация, правый корень был расширен, структурен, междолевая плевра уплотнена, синусы свободны, диафрагма оставалась в норме. Сердце и аорта — в пределах нормы. Заключение: правосторонняя бисегментарная пневмония в нижней доле. Ввиду отрицательной динамики состояния пациента, отсутствия положительного эффекта антибиотикотерапии и на основании полученных данных рентгенографии органов грудной клетки больной был направлен на стационарное лечение.
Из анамнеза жизни известно, что больной курил по пачке сигарет в день в течение 25 лет, периодически у него появлялся кашель, иногда с мокротой, обычно в первой половине дня. В 2016 году больному поставили диагноз ХОБЛ 2-й стадии, по GOLD, группа А, с умеренно выраженными симптомами (CAT — 5 баллов, mMRC — 1 балл). Бронхолитические препараты (комбинация длительно действующего β2-агониста с М-холинолитиком) использовал нерегулярно.
При поступлении в стационар пациент был в состоянии средней тяжести, кожа и видимые слизистые сохраняли обычную окраску. ИМТ = 29 (повышенное питание). Температура тела — 37,8°C. Периферические лимфатические узлы увеличены не были. В костно-мышечной системе особенности не обнаружены. Грудная клетка была обычной формы. Отмечено глубокое дыхание, экскурсия правой половины грудной клетки из-за боли была ограничена, бронхофония и голосовое дрожание — без особенностей. При перкуссии легочных полей определялся коробочный звук, а в нижней доле справа было выявлено притупление. Аускультативно выявлялись жесткое дыхание, рассеянные сухие хрипы, справа дыхание было ослабленное; в правой нижней доле выслушивались крепитирующие хрипы. ЧДД — 21 в минуту, сатурация — 93% в отсутствие кислородной поддержки. Пульс ритмичный, 86 ударов в минуту. Границы относительной тупости сердца не расширены, тоны сердца приглушены, ритмичны. ЧСС — 88 в минуту, АД — 145/85 мм рт. ст. Отклонения от нормы в других системах организма не обнаружены. В общем анализе крови при поступлении наблюдался лейкоцитоз до 18,2 × 109/л и ускоренный показатель СОЭ (32 мм/ч).
На основании жалоб, анамнеза, данных физикального обследования, лабораторных и инструментальных исследований был выставлен диагноз: ХОБЛ 2-й стадии, по GOLD, группа А, с умеренно выраженными симптомами (CAT — 5 баллов, mMRC — 1 балл), средней степени тяжести, в стадии обострения по типу внебольничной правосторонней нижнедолевой пневмонии средней степени тяжести. Интоксикационный синдром. Дыхательная недостаточность II степени.
При поступлении пациенту назначили 1000 мг цефотаксима 2 раза в день в/в, 500 мг азитромицина 1 раз в день в/в капельно, инфузионную терапию с лекарственным раствором в дозе до 2000 мл в сутки с контролем диуреза, 30 мг амброгексала в таблетированной форме 3 раза в день первые два дня с последующим приемом 2 раза в сутки, бронхолитическую терапию через небулайзер (комбинацию ипратропия бромида в дозе 0,25 мг и фенотерола в дозе 0,5 мг 2 раза в день).
Через 72 часа у пациента сохранялись тяжелый интоксикационный синдром (утром температура — 38°C, вечером — 38,7°C), малопродуктивный кашель, одышка. В общем анализе крови уровень гематокрита был снижен на 30%, уровень гемоглобина — на 101 г/л, лейкоцитоз до 17,7 × 109/л, СОЭ увеличилась до 60 мм/ч, тромбоцитоз до 982 × 109/л. В связи с отсутствием положительной динамики от терапии было принято решение о смене антибиотиков на меропенем в дозе 1000 мг 3 раза в день в/в капельно и раствор ванкомицина в дозе 1000 мг 2 раза в день в/в капельно.
В биохимическом анализе сыворотки крови гликемия составила 6,3 ммоль/л, СРБ повышенный — 105 мг/л, прокальцитониновый тест — менее 0,5 по референтным значениям.
Через 5 суток клиническая и лабораторная картины имели отрицательную динамику, поэтому было решено заменить антибиотикотерапию на раствор линезолида в дозе 600 мг 2 раза в день в/в капельно и раствор моксифлоксацина в дозе 400 мг 1 раз в день в/в капельно, также больному проводили симптоматическую и инфузионную терапию с применением 20%-ного раствора альбумина в дозе 100 мл 1 раз в день в/в капельно — 12 доз.
Общий анализ мокроты: характер слизистый, вязкая, лейкоциты — до 30 в поле зрения. При бактериологическом исследовании мокроты выделена Klebsiella pneumoniae, которая имела чувствительность к меропенему, гентамицину, амикацину, сохраняла устойчивость к ципрофлоксацину, левофлоксацину, цефтазидиму, цефотаксиму, амоксициллину/клавуланату, ампициллину, цефепиму.
При повторной рентгенографии органов грудной клетки на 5-е сутки была отмечена отрицательная динамика: справа — осумкованная жидкость до IX ребра по лопаточной линии, в нижне-заднем отделе над диафрагмой, с инфильтрацией легочной ткани в сегментах S8, S9, S10, S4, S5. Передний синус запаян, корень расширен, малоструктурен, слева инфильтрации и очагов нет; тень сердца расширена в поперечнике влево, аорта расширена.
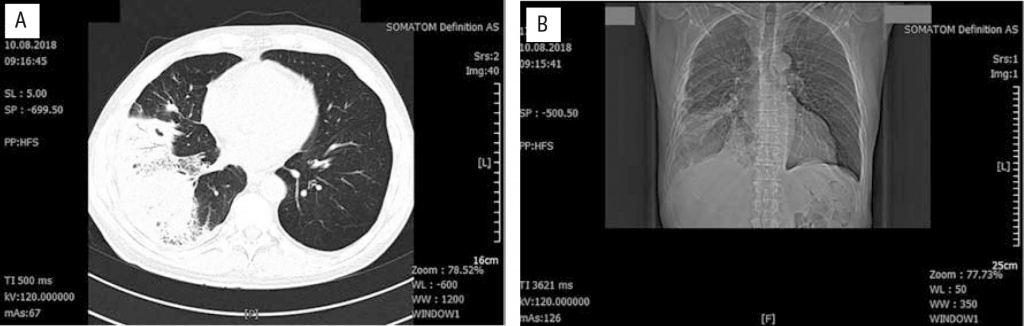
Пациенту было проведено КТ легких на 6-е сутки пребывания в стационаре для верификации абсцесса в паренхиме легочной ткани. В легочных сегментах S7, S8, S9, S10, S3, S6 выявлена плотная интерстициально-альвеолярная инфильтрация легочной паренхимы с симптомом воздушной бронхографии смешанного типа, с утолщенной до 1 см подлежащей париетальной плеврой. Легочные поля были эмфизематозны. Данных об абсцессе легких нет (рис.).
Рис. КТ легких: участки затемнения интерстициально-альвеолярная инфильтрация легочной паренхимы смешанного типа. А — поперечные срезы. B — реконструкция в сагиттальной плоскости
Пациент провел в терапевтическом отделении 10 суток. Результаты анализов были следующие: тромбоциты — 683 × 109/л; лейкоциты — 24,3 × 109/л; гематокрит — 27,6%; гемоглобин — 94 г/л; нейтрофилез: п-7%, с-76%, л-11%, м-5%, э-1%; СОЭ — 59 мм/ч; анизоцитоз с преобладанием макроцитов; анизохромия эритроцитов; пойкилоцитоз эритроцитов, 2–3 в поле зрения. Динамика биохимического анализа крови оставалась без существенных изменений, кроме значения альфа-амилаза — 71,6 ед/л, СРБ — 100 мг/л. Коагулограмма: протромбиновое время — 18,3 в секунду, фибриноген — 2,0 г/л, активированное частичное тромбопластиновое время — 33,0 в секунду, в динамике без изменений. Рентгенография органов грудной клетки в боковой проекции показала затемнение, жидкость и газ в сегментах S4, S5; толщина стенок была до 1,5 см, были видны четкие контуры, корень на этом фоне малоструктурный, слева — без особенностей. Внебольничная пневмония у пациента осложнилась абсцессом в средней доле правого легкого.
Клинический диагноз: Внебольничная правосторонняя полисегментарная нижнедолевая пневмония тяжелой степени, осложненная абсцессом средней доли правого легкого. Дыхательная недостаточность II степени. Интоксикационный синдром. ХОБЛ 2-й стадии (группа А, по GOLD) смешанного фенотипа, с умеренно выраженными симптомами (CAT — 5 баллов, mMRC — 1 балл), средней степени тяжести в стадии обострения.
Пациент был переведен в торакальное отделение, где консилиум определил тактику и объем хирургического вмешательства. Пациенту провели нижнедолевую лобэктомию правого легкого. На 5-й послеоперационный день был удален дренаж из плевральной полости. В течение 5-ти дней пациент проходил курс антибактериальной профилактики. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. На контрольной рентгенографии видно смещение средостения в оперированную сторону, визуализируется линия скобочного шва, очаговых и инфильтративных теней не выявлено.
Пациент был выписан на амбулаторное лечение в стабильном состоянии с рекомендациями по дальнейшему использованию бронхолитической терапии (сочетания олодатерола в дозе 2,5 мкг и тиотропия бромида в дозе 2,5 мкг по 2 вдоха 1 раз в день) и контролю ФВД. На амбулаторном этапе (через месяц после операции) было проведено исследование ФВД, которое не показало выраженного снижения динамических показателей: ЖЕЛ снизилась с 96% до 88%, ФЖЕЛ — с 88% до 83% и ОФВ1 — с 76% до 73% до операции и после операции соответственно. Потери ОФВ1 после операции не превысили более 5% (от предоперационного). Таким образом, резекция нижней доли правого легкого не привела к прогнозируемому снижению показателей ФВД и, соответственно, к снижению качества жизни.
ОБСУЖДЕНИЕ
В описанном выше клиническом случае у пациента на фоне внебольничной пневмонии наблюдалось развитие осложнения в виде абсцесса средней доли правого легкого. Развитие такого осложнения может быть обусловлено несколькими факторами, такими как возраст пациента, сопутствующая патология (СД, ИБС, ХОБЛ, метаболический синдром и т. д.), сочетание которых в совокупности создает фон для неблагоприятного отягощающего течения заболевания. Ряд проведенных ранее исследований говорит о неблагоприятном течении внебольничной пневмонии у пациентов с ХОБЛ, и в 27,5% случаев отмечают тяжелое течение с неблагоприятным исходом [2]. Развитие инфекций у больных с ХОБЛ является частой причиной обострений. Достаточно редким, но грозным осложнением является абсцесс легкого. Среди пациентов, имеющих неблагоприятный коморбидный фон, в структуре возбудителей, вызывающих развитие абсцесса легких, преобладают грамотрицательные микроорганизмы: Klebsiella, Escherichia coli, Proteus, Pseudomonas aeruginosa, а также стафилококки и неклостридиальные анаэробные микроорганизмы. У пациентов с хронической легочной патологией, которым нередко требуется стационарное лечение обострений, наиболее часто встречается грамотрицательная флора. У больного в процессе обследования был выявлен грамотрицательный микроорганизм K. pneumoniae, который имеет большой спектр резистентности. Поэтому лечение абсцесса легких является трудной задачей ввиду высокой частоты резистентных штаммов и неудовлетворительных исходов заболевания. К сожалению, анализ был проведен только в стационаре, поэтому теперь понятно, что первоначальная антибиотикотерапия была не совсем специфичной. Согласно данным литературы, наличие коморбидного фона (ХОБЛ, метаболического синдрома) часто становится предиктором неблагоприятного исхода воспалительного процесса [1, 2]. С учетом тяжелой сопутствующей патологии и отсутствия положительной динамики необходимо было изначально лечить больного в условиях стационара. Кроме того, на развитие заболевания могло повлиять и позднее обращение пациента (приблизительно на 10-й день от начала заболевания), и запоздалое рентгеновское обследование, которое надо было провести сразу при повторном обращении пациента с жалобами на отсутствие улучшения на фоне проводимой терапии.
ЗАКЛЮЧЕНИЕ
Для диагностики тяжелых пневмоний недостаточно уже известных лабораторных биомаркеров. Необходимы дополнительные маркеры для прогнозирования деструктивной пневмонии. В настоящий момент ведется их поиск. Так, например, в литературе присутствуют данные о возможном использовании фетуина-А как маркера деструктивного поражения. В исследовании R.P. Janapatla и соавт. 2016 года [4] указано, что низкий уровень фетуина-А является высокочувствительным предиктором к появлению деструктивной пневмонии у детского населения. У взрослых приведенные выше аспекты требуют дальнейшего изучения.
При выборе тактики ведения больных с внебольничной пневмонией в каждом случае надо учитывать индивидуальные особенности пациента, сопутствующую патологию, что позволит назначить адекватную терапию и предупредить развитие тяжелых респираторных осложнений, угрожающих жизни пациента, и объективно улучшить состояние больного и качество его жизни.
Поступила: 29.03.2021
Принята к публикации: 11.05.2021
________
1 https://minzdrav.midural.ru/uploads/clin_recomend%20РФ.pdf








