Актуальность одышки (диспноэ) в клинической практике определяется прежде всего большой распространенностью этой жалобы. Одышка имеет место в 25% случаев обращения к врачу первичного звена и у каждого второго пациента, обратившегося за неотложной помощью или госпитализированного в стационар[1–3]. В 75% случаев одышка бывает обусловлена заболеваниями сердца и сосудов[4]. Другие причины диспноэ крайне разнообразны и нередко сочетаются друг с другом[5].
По мнению английских клиницистов F.D. McCool и G.E. Tzelepis, дисфункция диафрагмы является «недооцененной причиной диспноэ»[6]. В отделениях интенсивной терапии хирургических стационаров дисфункция диафрагмы встречается с частотой 60–80%[7], в послеоперационном периоде кардиохирургических вмешательств — 20,7%[8], а среди умерших пациентов палат интенсивной терапии она бывает констатирована в 49% случаев[9]. Сведения о распространенности дисфункции диафрагмы как причины одышки в практике терапевта в литературе отсутствуют.
Описание одышки больными многообразно: пациенты могут предъявлять жалобы на «неудовлетворенность вдохом», «позыв к дыханию», «нехватку воздуха» и другие ощущения. Задача врача — выявить признаки возможного развития дисфункции диафрагмы[10].
Диафрагма является основной дыхательной мышцей, поэтому ключевой жалобой при ее поражении является одышка[11, 12]. Дисфункция может распространяться на одну половину или на всю диафрагму, а степень нарушения колеблется от частичной утраты до полного исчезновения ее функции.
Односторонний парез диафрагмы чаще протекает бессимптомно и во многих случаях выявляется случайно при рентгеновском исследовании, но он может также вести к диспноэ при физическом напряжении, переходе в горизонтальное положение, погружении в воду выше уровня пояса. В отличие от ортопноэ, характерного для сердечной недостаточности, диспноэ при диафрагмальной дисфункции возникает сразу при принятии пациентом горизонтального положения (погружении в воду). При одностороннем парезе диафрагмы отсутствуют признаки торакоабдоминального парадокса, жизненная емкость легких (ЖЕЛ) составляет не менее 70% и уменьшается в положении лежа на 10–30% от исходного значения. Рентгенография грудной клетки в сочетании с результатами КТ выявляет односторонний парез диафрагмы в 90% случаев[13]. В ходе рентгеновского и ультразвукового исследования обнаруживается одностороннее высокое стояние купола диафрагмы без ее утолщения на вдохе, sniff-тест положительный[14].
Комбинация слабости диафрагмы и любого процесса, увеличивающего работу дыхания (в том числе бронхиальной обструкции), может повышать способность к сокращению диафрагмы даже при одностороннем поражении и усиливать ощущение одышки. В таких случаях значимым для выявления функционального вклада пареза диафрагмы является снижение ЖЕЛ при переходе в горизонтальное положение более чем на 35%.
Патология диафрагмы может развиваться в результате дефекта любого участка нейромышечной оси: спинного мозга (С3–5–6) — диафрагмального нерва — нейромышечного соединения — диафрагмы[15]. Дисфункция диафрагмы может быть неврологической, миопатической и идиопатической. Разграничить эти варианты помогает электромиография.
Среди множественных неврологических причин дисфункции диафрагмы указывают в том числе на дисфункцию диафрагмального нерва, развивающуюся при манипуляции на шейном отделе позвоночника, инфекциях (полиомиелите, СOVID-19, Herpes zoster[16–18]). Первый случай развития дисфункции диафрагмы на фоне Herpes zoster был описан в 1949 г. S.L. Halpern и A.H. Covner[17]. К настоящему времени в англоязычной литературе зарегистрировано около 40 подобных наблюдений[19–21]1.
Цель статьи: представить клинический случай развития правостороннего пареза купола диафрагмы сочетанной герпетической (Herpes zoster, вирус простого герпеса) и посттравматической этиологии у пациента с бронхиальной астмой, демонстрирующий особенности одышки, трудности диагностики и функциональный вклад пареза диафрагмы в развитие респираторных нарушений при наличии исходных обструктивных изменений.
В отечественной литературе мы не встретили подобного описания.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Больной К., 66 лет, пенсионер Министерства обороны, 20 сентября 2019 г. обратился к участковому терапевту с жалобой на «нехватку воздуха». Терапевт выявил одышку инспираторного характера, хронологически связанную с появлением признаков опоясывающегося лишая и манипуляциями на позвоночнике. Одышка возникала при быстрой ходьбе, плавании, переходе в горизонтальное положение, не купировалась нитропрепаратами и бронходилататорами, уменьшалась в покое.
Наследственность не отягощена, не курит. Флюорография органов грудной клетки от января 2019 г. — без патологии. 20 лет страдает ринитом, отмечалась аллергическая кожная реакция на рентгеновский контраст. В 2013 г. во время ОРВИ впервые возникло ощущение затрудненного дыхания, была диагностирована бронхиальная астма. Причинно-значимые аллергены не выявлены. В последующем с частотой 2–3 раза в год на фоне ОРВИ наблюдались кратковременные периоды затрудненного дыхания, которые купировались ингаляцией β2-адреномиметика короткого действия.
В начале сентября 2019 г. больной перенес ОРВИ и Herpes zoster, протекавшие с субфебрильной температурой, умеренными катаральными симптомами, появлением на 7-й день везикулезной сыпи в области правой половины шеи. Сыпь прошла все стадии, характерные для Herpes zoster: везикулы, пустулизацию, образование корок и полное заживление. С этого времени появились интенсивные боли и парестезии в мышцах правой половины шеи и плеча, не поддававшиеся лечению анальгетиками. В связи с ними остеопат выполнил точечный массаж в области правого шейного сплетения, который сопровождался резкой болью и образованием гематом. В течение последующих двух недель интенсивность боли снизилась, однако появилась одышка, возникавшая сначала во время плавания, при принятии горизонтального положения, а затем и при бытовых нагрузках и прекращавшаяся в покое.
При нарастании одышки больной обратился в стационар: обследование было начато в Национальном медицинском исследовательском центре кардиологии (г. Москва) и продолжено в клинике военно-морской терапии Военно-медицинской академии (г. Санкт-Петербург).
Результаты обследования от 19.10.2019. Общее состояние больного удовлетворительное. ИМТ — 23 кг/м2, скелетная мускулатура развита, как у спортсмена, сила мышц достаточная. Болезненность остистых отростков шейных и II–III грудных позвонков. На коже правой половины шеи герпетические высыпания в виде подсыхающих корочек (Herpes zoster) на уровне С4–5. ЧДД — 18 в минуту. Грудная клетка активно и симметрично участвует в акте дыхания. При перкуссии определяется ясный перкуторный звук, в положении стоя нижняя граница правого легкого по средней подмышечной области на V ребре, подвижность легкого — 3 см. Дыхание везикулярное, ослаблено в нижних отделах справа, хрипов нет. Торакоабдоминальный парадокс отсутствует. Сатурация при дыхании воздухом — 95%, после теста с 6-минутной ходьбой (450 м) — 98%.
Клинический анализ крови — без особенностей. В биохимическом анализе крови: АЛТ, АСТ, КФК, CРБ — норма, IgЕ общий — 59 МЕ/мл, натрийуретический пептид B-типа — 27,9 пг/мл, Д-димер — 0,59 мкг/мл. ЭКГ: синусовая аритмия с ЧСС 93 уд/мин, единичные желудочковые экстрасистолы, диффузные изменения миокарда. ЭхоКГ: размеры камер сердца не изменены, общая и локальная сократимость миокарда не нарушена, систолическое давление в легочной артерии — 20 мм рт. ст. Стресс-ЭхоКГ: признаков коронарной недостаточности не выявлено, толерантность к физической нагрузке средняя, реакция артериального давления на нагрузку адекватная. Спировелоэргометрия: достигнута субмаксимальная ЧСС, пиковое потребление кислорода (VO2 peak) — 14,2 (55% от исходного), вентиляционный эквивалент по углекислому газу (VE/VCO2) — 29. Рентгенография (рентгеноскопия с видеозаписью): расположение правого купола диафрагмы стоя на уровне V ребра, лежа — IV ребра, подвижность диафрагмы значительно ограничена (рис. 1). Sniff-тест положительный.
Рис. 1. Рентгенограмма легких больного К. при поступлении в клинику: A и B — прямая проекция стоя на вдохе и выдохе соответственно; С — косая проекция на вдохе. Иллюстрация авторов
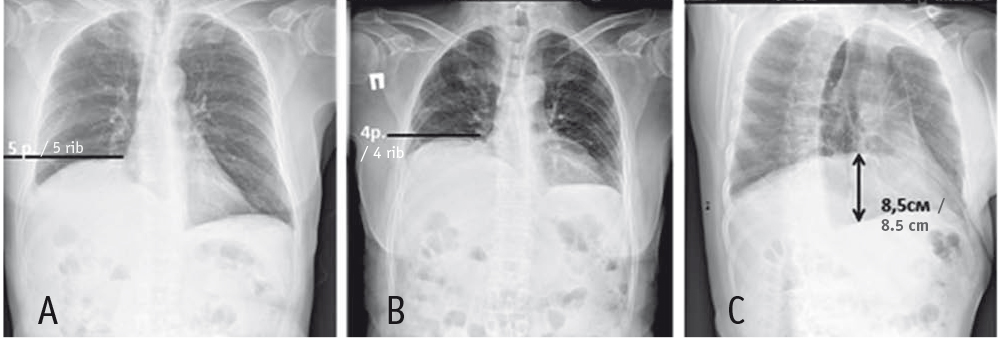
В ходе мультиспиральной КТ определялось появление правого купола диафрагмы от IV ребра в положении больного стоя и левого купола диафрагмы — от VI ребра, выявлено нарушение геометрии диафрагмы, обнаружен единичный дисковидный ателектаз в сегментах S9–10 справа. Лимфоузлы средостения не увеличены. Ангиография легочных сосудов не проводилась в связи с аллергической реакцией на контраст. УЗИ диафрагмы от 01.10.2019: толщина диафрагмы при спокойном дыхании — слева 4 мм и справа 1,2 мм, при глубоком вдохе — слева 25 мм и справа 13 мм; экскурсия диафрагмы при спокойном вдохе — 50 мм слева и 12 мм справа с парадоксальным движением.
На спирограмме от 01.10.2019 регистрировались умеренные нарушения вентиляционной способности легких по обструктивному типу: форсированная жизненная емкость легких (ФЖЕЛ) — 83%, ОФВ1 — 69%, ОФВ1/ФЖЕЛ — 66%. Пиковая скорость выдоха (ПСВ) — 62%. Сопротивление дыхательных путей — 155%. Величина ΔОФВ1 в стандартном бронходилатационном тесте — 0,279 л, или 13%. Cразу после перехода больного в положение лежа отмечалось снижение ЖЕЛ, ФЖЕЛ и ОФВ1 более чем на 35%. Суточная вариабельность ПСВ по данным пикфлоуметрии составила 18%. Исследование объемов легких: функциональная остаточная емкость легких — 104%, остаточная емкость легких (ОЕЛ) — 100%, остаточный объем легких — 106% и его доля в структуре ОЕЛ — 109%. Диффузионная способность легких по монооксиду углерода (DLCO) — 82%, отношение DLCO к альвеолярному объему — 112%. Кислотно-щелочное равновесие не изменено. PaO2 — 75 мм рт. ст., PaCO2 — 38 мм рт. ст.
КТ позвоночника: склеродегенеративные изменения в С3–5. УЗИ органов брюшной полости: поддиафрагмальное пространство свободно. ФГДС и колоноскопия — без патологии.
Консультация инфекциониста. Вирусная инфекция: Herpes zoster (антитела к Varicella Zoster virus (герпес-вирус человека 3-го типа) — 4500 Ед/мл) и вирус простого герпеса (ВПГ) 1-го и 2-го типа (антитела класса IgG к ВПГ-1 и ВПГ-2 — 66,4 Ед/мл).
Осмотр невропатолога. Объем активных и пассивных движений конечностей полный. Мышечная сила достаточная по всем группам. Сухожильные рефлексы с верхних и нижних конечностей равные, живые. Поверхностная и глубокая чувствительность не изменена. Электромиография от 21.10.2019: амплитуды М-ответа при стимуляции диафрагмального нерва и моторный ответ справа снижены, миастенической реакции не получено.
Установленный диагноз: Парез правого купола диафрагмы герпетической (Herpes zoster, ВПГ-1 и ВПГ-2) и посттравматической этиологии. Бронхиальная астма легкой степени тяжести, неаллергическая, персистирующая, контролируемая. Дыхательная недостаточность 0-й степени.
Методы лечения обсуждались консилиумом. Показания к неинвазивной вентиляции легких, электростимуляции диафрагмального нерва и хирургическому пособию отсутствовали. В терапию были включены: ацикловир (800 мг 5 раз в сутки в течение 10 дней), препараты акридонуксусной кислоты, кеторолак, комплекс нейротропных витаминов группы В, ультрафиолетовое облучение на область герпетических высыпаний. Кроме того, выполнялась ежедневная дыхательная гимнастика с применением дыхательного тренажера с повышенным давлением на вдохе/выдохе в сочетании с длительно действующим β2-агонистом (ДДБА) / длительно действующим антихолинергическим препаратом (олодатерол/тиотропий (респимат) 2,5/2,5 мкг), ингаляционными ДДБА/ГКС (будесонид/формотерол (рапихалер) 160/4,5 мкг). Выбор препаратов обосновывался оптимальной скоростью вдоха и приростом ОФВ1 на 0,25 л, или 13%, после ингаляции.
При повторном обследовании больного через 6 месяцев выявлено уменьшение одышки при переходе в горизонтальное положение. Величина ФЖЕЛ увеличилась до 87%, ОФВ1 — до 79%, ОФВ1/ФЖЕЛ — до 69%. Снижение ЖЕЛ в положении лежа составило 19%.
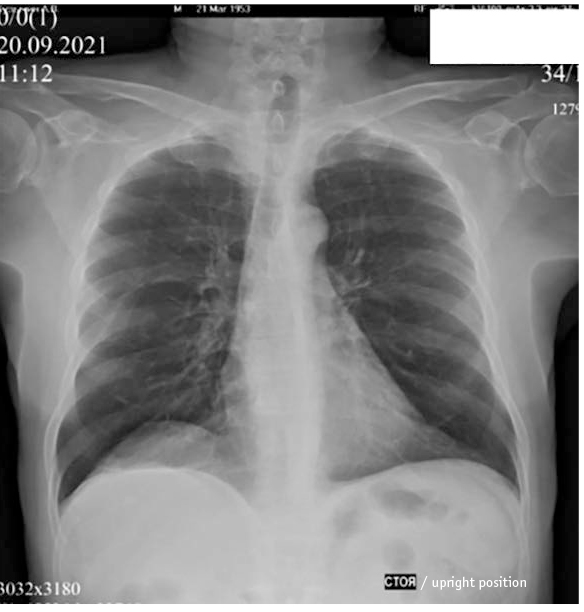
Через 24 месяца у пациента отсутствовала одышка при физических нагрузках (в том числе плавании) и в положении лежа. При рентгеноскопии с видеозаписью купол диафрагмы справа в положении стоя определялся на VI ребре, наблюдалось асинхронное движение переднего и заднего отделов правого купола диафрагмы (рис. 2). По результатам УЗИ, экскурсия диафрагмы справа составила 45 мм, толщина — 1,3 мм. Спирометрия: ФЖЕЛ — 88%, ОФВ1 — 85%, ОФВ1/ФЖЕЛ — 75%, снижение ЖЕЛ в положении лежа — 14%. Титр антител к Varicella Zoster virus — 4500 Ед/мл.
Рис. 2. Рентгенограмма легких больного К. через 24 месяца: прямая проекция стоя на вдохе. Иллюстрация авторов
Больной отмечал появление немногочисленных герпетических высыпаний на коже правой половины поясницы без болевых ощущений.
ОБСУЖДЕНИЕ
О наличии правостороннего пареза купола диафрагмы свидетельствовали:
а) инспираторная одышка, возникавшая при переходе в горизонтальное положение, погружении в воду, физической нагрузке;
б) высокое стояние правого купола диафрагмы, снижение его подвижности и парадоксальное движение, выявлявшиеся при рентгенологическом исследовании (в том числе видеозаписи) и УЗИ;
в) данные спирограммы: более чем 35-процентное снижение ЖЕЛ и ФЖЕЛ при переходе в горизонтальное положение;
г) результаты электромиографии: снижение моторной функции диафрагмального нерва справа, отсутствие миастенических нарушений.
Согласно положениям работы M. Oike и соавт. (2012), вирусную этиологию пареза диафрагмы подтверждают:
а) возраст больного старше 55 лет;
б) отсутствие онкологического и острого воспалительного заболевания, предшествующего развитию клинической картины Herpes zoster;
в) возникновение одышки и герпетической невралгии на фоне закономерной динамики кожных проявлений, характерных для Herpes zoster на уровне дерматома С3–5;
г) повышенные титры антител к Herpes zoster (3500–4500 Ед/мл), определяемые в период до 2 лет, клинический рецидив заболевания;
д) развитие характерного одностороннего пареза купола диафрагмы (в 100% случаев);
е) наличие болевого синдрома и мышечной слабости на стороне поражения;
ж) сопутствующая патология (бронхиальная астма), отягощающая степень одышки (в 87% случаев);
з) отсутствие быстрого положительного эффекта противовирусной терапии и неполное восстановление функции диафрагмального нерва в течение 2 лет наблюдения [18].
Манипуляции на шейно-грудном отделе позвоночника в дебюте заболевания не исключали посттравматического генеза пареза диафрагмы.
Наличие эпизодов экспираторной одышки, обратимой бронхиальной обструкции, высокая суточная вариабельность ПСВ, положительный эффект от базисной терапии ингаляционными ДДБА/ГКС подтверждали диагноз бронхиальной астмы.
ЗАКЛЮЧЕНИЕ
Терапевт должен проявлять настороженность в отношении дисфункции диафрагмы всегда, когда генез диспноэ неясен и исключены самые частые причины одышки.
В представленном случае клиническая манифестация пареза купола диафрагмы произошла на фоне доказанной вирусной герпетической инфекции (Herpes zoster, вирус простого герпеса) и травмы шейного отдела позвоночника при врачебной манипуляции. Сочетание пареза купола диафрагмы с бронхиальной астмой создает клинические особенности инспираторной одышки (появление ее при переходе в горизонтальное положение, погружении в воду).
Ведущая роль в первичной диагностике дисфункции диафрагмы принадлежит рентгенологическим методам исследования (в том числе видеозаписи, КТ). Простым и воспроизводимым методом оценки динамики состояния диафрагмы является УЗИ. Функциональная значимость пареза купола диафрагмы определяется степенью снижения спирографических показателей в горизонтальном положении у пациента с исходными обструктивными нарушениями.
Сочетанный характер патологии и персистенция вируса Herpes zoster обусловливали длительность клинического течения пареза диафрагмы и неполное восстановление функции диафрагмального нерва в течение 2 лет наблюдения за пациентом.
Поступила: 21.09.2021
Принята к публикации: 29.10.2021
________
1 Herpes zoster as a rare cause of unilateral diaphragmatic paralysis. Hospital Medicine. 2015; March 29 – April 1. Abstract 559. https://shmabstracts.org/abstract/herpes-zoster-as-a-rare-cause-of-unilateral-diaphragmatic-paralysi... (дата обращения — 01.11.2021).








