ВВЕДЕНИЕ
Современная терапия респираторных инфекций немыслима без назначения антибактериальных препаратов. Однако, несмотря на наличие в арсенале врачей большого количества лекарственных средств, активных в отношении практически всех патогенных микроорганизмов, выбор антимикробного препарата в конкретной клинической ситуации нередко вызывает у врача много вопросов. Это объясняется невозможностью в большинстве случаев этиологической расшифровки инфекционного процесса, меняющимися представлениями об этиологии инфекционно-воспалительных заболеваний дыхательных путей, ростом резистентности микроорганизмов. Затрудняют выбор антибиотика в ряде случаев и недостаточные знания практикующих врачей об особенностях фармакокинетики, спектрах антимикробной активности и токсичности современных антибактериальных препаратов. Согласно некоторым международным исследованиям, более 60% назначений антибиотиков производится необоснованно или нерационально[1–3].
Ниже будут рассмотрены принципы, которые должны помочь врачу быстро принять решение при выборе эффективной антибактериальной терапии.
УСТАНОВЛЕНИЕ ТОЧНОГО ДИАГНОЗА
Основное показание для назначения антибиотиков — бактериальное воспаление.
Серьезной проблемой терапии инфекций верхних и нижних дыхательных путей является неоправданно частое назначение антимикробных препаратов без соответствующих показаний, в первую очередь их применение при вирусных инфекциях. Распространенность респираторных инфекций неуклонно растет с каждым годом, что обусловливает частую обращаемость пациентов к врачам разных специальностей. По данным отечественных и зарубежных источников, взрослый пациент переносит до 2–3 эпизодов в год так называемых простуд[4, 5].
Развитию заболеваний способствуют стресс, снижение иммунитета и неблагоприятная эпидемиологическая обстановка, особенно в холодное время года, а также хроническая фоновая патология. Большинство острых заболеваний имеет вирусное происхождение, переносится пациентом достаточно легко и при адекватной терапии заканчивается благополучно[6].
Ошибки могут быть вызваны как неправильной трактовкой симптоматики (врач принимает ОРВИ за бактериальную инфекцию), так и стремлением не допустить бактериального осложнения вирусной инфекции. Антибиотики не предотвращают бактериальную суперинфекцию, более того, они способствуют селекции более агрессивных патогенов и развитию нежелательных побочных явлений. Нерациональное использование антибактериальной терапии имеет серьезные последствия[7].
ЗНАНИЕ ЭТИОЛОГИИ ЗАБОЛЕВАНИЙ
Если бактериальная этиология заболевания высоковероятна, то вторым шагом является выбор препарата, активного в отношении потенциального возбудителя инфекционного заболевания. В подавляющем большинстве случаев антимикробная терапия назначается эмпирически, т. е. возбудитель и его чувствительность к антибиотикам не устанавливаются.
Спектр антимикробной активности препарата должен включать большинство вероятных бактериальных возбудителей инфекции данной локализации. В случае бактериальной инфекции дыхательных путей препарат должен проявлять активность в отношении наиболее частых возбудителей (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes).
Пневмококк (S. pneumoniae) — самый распространенный бактериальный возбудитель респираторных инфекций. Во всем мире заболевания, вызываемые пневмококками, представляют собой одну из серьезнейших проблем для общественного здравоохранения. К настоящему времени выделено более 90 различных серотипов (иммунологических вариантов) пневмококков. Все они потенциально патогенны, тяжелые инфекции вызывают примерно два десятка из них. По статистике, до 70% всех пневмоний, около 25% средних отитов, 5–15% гнойных менингитов, около 3% эндокардитов вызываются пневмококком[8–10].
Гемофильная палочка (H. influenzae) длительное время считалась возбудителем гриппа, так как инфекция, вызываемая этим патогеном, наиболее часто протекает в форме ринофарингита или ОРВИ без специфических особенностей, что и обусловило название микроорганизма. Но H. influenzae способна вызывать и тяжелые заболевания (пневмонии, обострения ХОБЛ, синусит, менингит, сепсис)[11].
M. catarrhalis участвует в развитии респираторных инфекций, особенно у детей. Возбудитель часто присутствует в комбинации с гемофильной палочкой и пневмококком. Это второй по частоте возбудитель бактериальных обострений ХОБЛ[12].
β-гемолитический стрептококк группы А (пиогенный стрептококк, S. pyogenes) становится причиной множества заболеваний, таких как ангина, фарингит, скарлатина, рожистое воспаление, паратонзиллярный абсцесс, флегмона шеи, сепсис, отит, менингит, стрептодермия, ревматизм, гломерулонефрит[13].
УЧЕТ УРОВНЯ УСТОЙЧИВОСТИ ВОЗБУДИТЕЛЯ В СТРАНЕ И РЕГИОНЕ
Основным ограничением эффективности антимикробных препаратов является способность микроорганизмов формировать резистентность (устойчивость) к их действию. Этот естественный процесс многократно ускоряется при необоснованном и избыточном применении антибиотиков в качестве средств профилактики и самолечения. Угроза формирования и распространения антибактериальной резистентности была осознана научным сообществом практически сразу же после появления первых антибиотиков, однако в течение многих лет проблема решалась за счет разработки и внедрения новых препаратов, преодолевающих устойчивость[14]. По некоторым прогнозам, потери, ассоциированные с антибиотикорезистентностью, к 2050 г. составят около 100 трлн долларов США. Еще более пугающими выглядят потери человеческих жизней — до 10 млн в год[15].
Важной проблемой, связанной с возбудителями внебольничных инфекций дыхательных путей, в течение последних 10 лет в РФ является устойчивая тенденция увеличения доли резистентных штаммов пневмококков к β-лактамам и макролидам. Так, чувствительность пневмококков к пенициллину в последние годы снизилась до 96,3%, к цефтриаксону — до 91,9%. Согласно информации, полученной с помощью открытой онлайн-платформы анализа данных по резистентности к антибиотикам (AMRmap), в настоящее время в России при внебольничных инфекциях устойчивость пневмококков (как основного бактериального возбудителя инфекций дыхательных путей) к современным макролидам уже превышает 30%[16].
Основной механизм резистентности H. influenzae связан с продукцией β-лактамаз, гидролизующих аминопенициллины. Как показывает одно из последних исследований, уровень устойчивости к аминопенициллинам среди клинических штаммов H. influenzae в РФ составляет 19%[17].
В настоящее время подавляющее большинство клинических изолятов M. catarrhalis продуцируют β-лактамазы, которые ингибируются клавулановой кислотой[18].
Роль индивидуальных факторов риска инфицирования резистентным возбудителем
Микробный пейзаж внебольничных инфекций может включать индивидуальные устойчивые штаммы микроорганизмов. Именно поэтому при выборе того или иного антибиотика необходимо прогнозировать риски наличия резистентных патогенов. Методология такого прогнозирования заключается в стратификации пациентов по факторам риска. Ключевыми параметрами стратификации выступают прием антибиотиков в течение последних 3 месяцев и наличие сопутствующей патологии. Такой подход позволяет изначально сделать выбор в пользу препаратов, способных преодолеть возможные механизмы резистентности возбудителей[19].
Факторы риска инфицирования лекарственно-устойчивыми возбудителями[19]:
- прием антибиотиков в течение предшествующих 3 месяцев;
- госпитализация в течение предшествующих 3 месяцев;
- пребывание в домах длительного ухода;
- лечение в дневных стационарах поликлиник;
- контакт с детьми, посещающими дошкольные учреждения;
- иммунодепрессивные заболевания/состояния;
- множественная коморбидность;
- хронические заболевания органов дыхания (бронхиальная астма, ХОБЛ);
- СД;
- алкоголизм;
- лечение гемодиализом;
- недавние путешествия.
ОЦЕНКА ЭФФЕКТИВНОСТИ И ПРОДОЛЖИТЕЛЬНОСТЬ АНТИМИКРОБНОЙ ТЕРАПИИ
Первоначальная оценка эффективности терапии должна проводиться через 48–72 ч после начала лечения. Целесообразен телефонный контакт с пациентом на следующий день после начала терапии. Критериями эффективности в эти сроки являются снижение температуры, уменьшение симптомов интоксикации и других проявлений (например, одышки). Если у пациента сохраняются высокая температура и интоксикация или симптоматика прогрессирует, лечение следует признать неэффективным. В этом случае необходимо пересмотреть тактику антибактериальной терапии и повторно оценить целесообразность госпитализации пациента[20].
До настоящего времени оптимальная длительность лечения пациентов с респираторными инфекциями остается предметом обсуждения. Например, при нетяжелой внебольничной пневмонии ключевым критерием отмены антибактериальной терапии считается стойкая нормализация температуры тела на протяжении 48–72 ч при положительной динамике других симптомов и отсутствии признаков клинической нестабильности. При таком подходе длительность лечения обычно не превышает 7 дней.
К критериям адекватности антибактериальной терапии эксперты относят стойкое снижение температуры тела ≤ 37,2 °С, отсутствие симптомов интоксикации, дыхательной недостаточности (частота дыхательных движений (ЧДД) менее 20/мин), гнойной мокроты; положительную динамику показателей периферической крови (количество лейкоцитов в крови < 10 × 109/л, нейтрофилов < 80%, юных форм < 6%), а также отсутствие отрицательной динамики на рентгенограмме[20].
Сохранение отдельных клинических, лабораторных или рентгенологических признаков пневмонии не является абсолютным показанием к продолжению антибактериальной терапии или ее модификации. В подавляющем большинстве случаев их разрешение происходит самостоятельно или под влиянием симптоматической терапии. Длительно сохраняющийся субфебрилитет не является признаком бактериальной инфекции.
Рентгенологические проявления при пневмонии разрешаются медленнее клинических симптомов, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии. Вместе с тем при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике необходимо провести дифференциальную диагностику с такими заболеваниями, как рак легкого, туберкулез, застойная сердечная недостаточность и др.[21].
СООТВЕТСТВИЕ ПРОВОДИМОЙ АНТИМИКРОБНОЙ ТЕРАПИИ КЛИНИЧЕСКИМ РЕКОМЕНДАЦИЯМ
Наибольшее количество антимикробных препаратов назначается врачами первичного звена, прежде всего для лечения острых респираторных инфекций. Поэтому определяющие составляющие сдерживания антибиотикорезистентности — ограничение потребления антибиотиков в амбулаторной практике и рационализация их использования. Этому способствует в немалой степени как обучение врачей первичного звена здравоохранения основам рационального применения антибиотиков, так и неукоснительное соблюдение врачами рекомендаций по выбору антибиотика с учетом ситуации с антибиотикорезистентностью в стране и регионе, сопутствующей патологии, оценки у пациента риска инфекции, вызванной антибиотикорезистентными возбудителями, а также определение адекватного дозирования антибиотика.
Согласно Федеральному закону № 489-ФЗ от 25.12.2018 г. «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» по вопросам клинических рекомендаций», клинические рекомендации, утвержденные Минздравом РФ, являются обязательными при оказании медицинской помощи населению. Оценка качества лечения напрямую зависит от степени выполнения клинических рекомендаций. Клинические рекомендации разрабатываются национальной профессиональной некоммерческой организацией, утвержденной для этих целей, и одобряются научным советом. Минздрав определил перечень заболеваний, по которым должны быть разработаны (или пересмотрены) клинические рекомендации.
Так, Российское респираторное общество — профессиональная организация, определенная для разработки клинических рекомендаций по внебольничным пневмониям, ХОБЛ, бронхиальной астме. Национальная медицинская ассоциация оториноларингологов утверждена Минздравом РФ в качестве разработчика клинических рекомендаций по ЛОР-болезням. Информация о действующих клинических рекомендациях расположена на официальном сайте Министерства здравоохранения Российской Федерации[22].
В рекомендациях последнего пересмотра отмечается изменение парадигмы антибактериальной терапии внебольничных инфекций нижних дыхательных путей и ЛОР-органов. Так, макролиды потеряли позиции стартовых препаратов в подавляющем большинстве случаев. Они могут быть рекомендованы при непереносимости пациентом β-лактамных антибиотиков или при подозрении на инфекцию, вызванную атипичными возбудителями.
Во всем мире отмечается неуклонный рост резистентности бактериальных возбудителей к незащищенным аминопенициллинам. К настоящему времени эти препараты утратили свое значение в лечении многих инфекций, в этиологической структуре которых преобладают бактерии с высоким уровнем вторичной резистентности, прежде всего за счет продукции β-лактамаз. Это объясняется тем, что аминопенициллины, как и природные пенициллины, подвержены гидролизу всеми известными β-лактамазами. Незащищенные аминопенициллины могут рассматриваться в качестве препаратов стартовой терапии только у пациентов без факторов риска инфицирования лекарственно-устойчивыми возбудителями[23–27].
В клинических рекомендациях по лечению пневмонии у взрослых и детей отсутствуют некоторые пероральные цефалоспорины III поколения (цефиксим, цефтибутен). ВОЗ не рекомендует использовать данные антибиотики для лечения респираторных инфекций. Это обусловлено низкой активностью указанных препаратов в отношении главного возбудителя респираторных инфекций — пневмококка. Согласно заключению Европейского комитета по тестированию антимикробной чувствительности, все штаммы пневмококка могут оцениваться как резистентные к цефиксиму, поэтому определение чувствительности пневмококка к цефиксиму не рекомендуется[28, 29].
В рекомендациях по лечению респираторных инфекций важное место занимает амоксициллин/клавуланат. Этот препарат успешно используется в клинической практике на протяжении почти 40 лет. За этот период он надежно доказал свою высокую эффективность и безопасность у детей и взрослых.
Препарат обладает высокой стабильной активностью в отношении основных бактериальных возбудителей инфекций респираторной системы и ЛОР-органов: S. pneumoniae, S. aureus, H. influenzae, M. catarrhalis, анаэробов (табл. 1). Амоксициллин/клавуланат — препарат выбора у больных с факторами риска инфицирования лекарственно-устойчивыми возбудителями и/или высокой вероятностью участия β-лактамаз-продуцирующих возбудителей[23–29].
Таблица 1
Амоксициллин/клавуланат (Амоксиклав) обладает высокой активностью в отношении основных возбудителей респираторных инфекций[28]
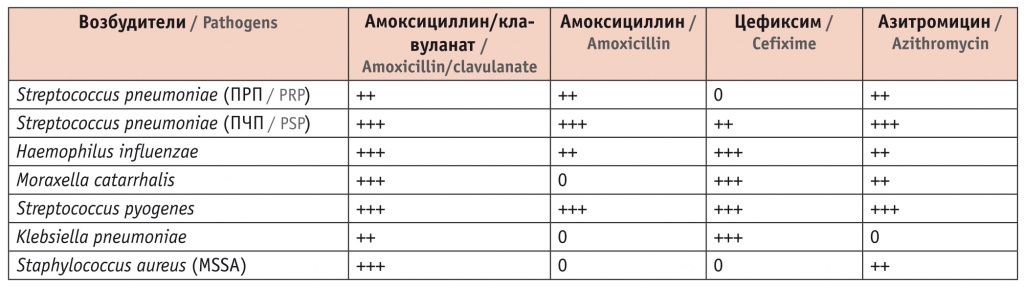
Примечание: +++ — высокая активность, ++ — хорошая активность, 0 — отсутствие клинически значимой активности, ПРП — пенициллин-резистентные пневмококки, ПЧП — пенициллин-чувствительные пневмококки, MSSA — метициллин-чувствительные Staphylococcus aureus.
Приведем два клинических примера, иллюстрирующих роль амоксициллина/клавуланата в лечении респираторных инфекций.
КЛИНИЧЕСКИЙ ПРИМЕР 1
Пациент Т., 59 лет, обратился к врачу-терапевту с жалобами на повышение температуры тела до 37,8 °С, кашель с желтой мокротой, слабость.
Из анамнеза известно, что заболел остро 4 дня назад, когда отметил повышение температуры тела до 37,5 °С. Самостоятельно принимал жаропонижающие препараты, однако температура не снижалась. Через 2 дня присоединились кашель и боль в грудной клетке слева при глубоком дыхании.
Пациент не курит, алкоголем не злоупотребляет. Профессиональных вредностей нет. Аллергоанамнез не отягощен.
В анамнезе: АГ и СД 2 типа (постоянно принимает глибенкламид).
При осмотре: состояние средней тяжести, температура тела — 37,5 °С. ЧДД — 20/мин. При перкуссии незначительное притупление перкуторного звука в нижних отделах левого легкого. Дыхание везикулярное, слева в нижних отделах несколько ослаблено, там же выслушивается крепитация. Сатурация — 96%.
Тоны сердца приглушены, ритмичные. ЧСС — 78 уд/мин, АД — 130/80 мм рт. ст.
Клинический анализ крови: лейкоциты — 10,7 × 109/л, нейтрофилы сегментоядерные — 70%, нейтрофилы палочкоядерные — 4%, СОЭ — 28 мм/ч.
Биохимический анализ крови: глюкоза — 4,5 ммоль/л, СРБ — 115 мг/л, общий белок — 76 мг/л, креатинин — 81 мкмоль/л.
Анализ мочи без особенностей.
При рентгенографии органов грудной клетки на фоне нормального легочного рисунка в нижних отделах левого легкого выявлено затенение (инфильтрация) легочной ткани (рис. 1).
Рис. 1. Рентгенограмма пациента Т. при первичном обращении в прямой и боковой проекции. Иллюстрации Яниной А.А.
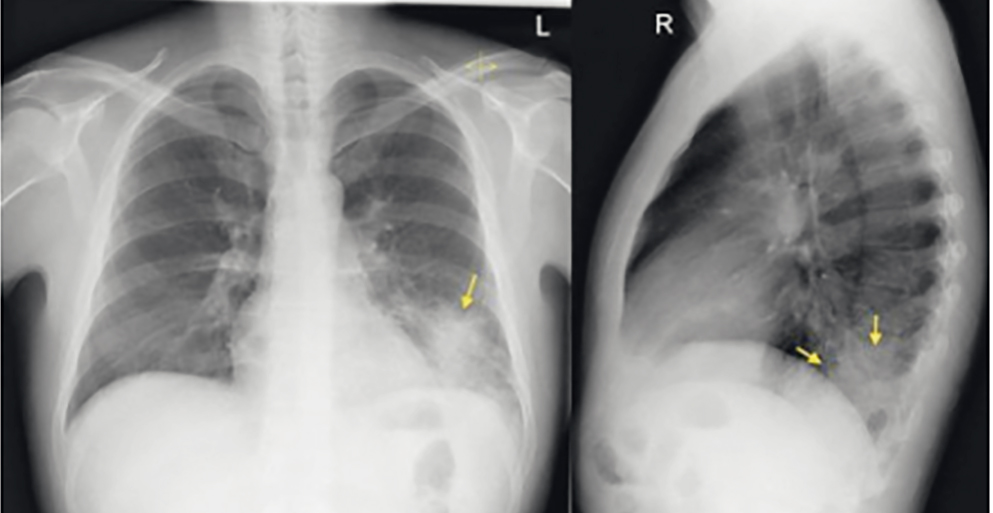
Данные анамнеза, осмотра и выполненного обследования позволили установить диагноз: Внебольничная пневмония нижней доли левого легкого нетяжелого течения неуточненной этиологии.
Основываясь на рекомендациях по ведению лиц с внебольничной пневмонией и учитывая наличие у больного СД, являющегося фактором риска инфицирования лекарственно-устойчивым возбудителем пневмонии, врач назначил пациенту принимать в течение 7 дней амоксициллин/клавуланат (Амоксиклав® Квиктаб) в дозе 1000 мг 2 раза в день (табл. 2)[22].
Таблица 2
Антибактериальная терапия внебольничной пневмонии у взрослых[22]
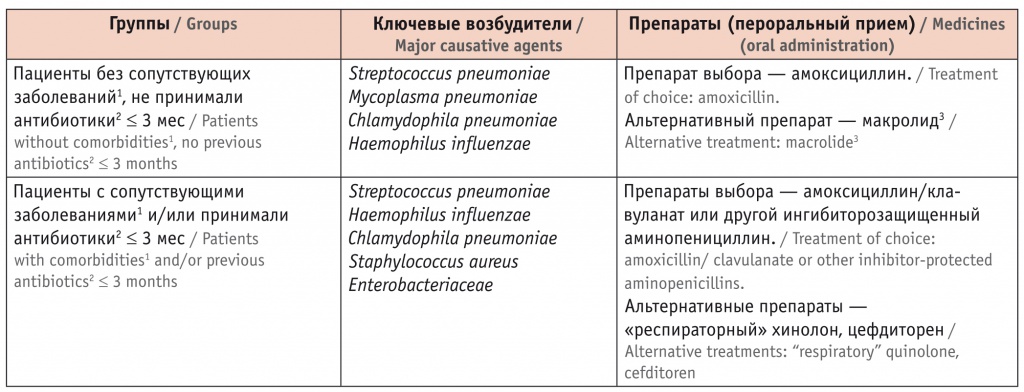
1 Хроническая обструктивная болезнь легких, сахарный диабет, хроническая сердечная недостаточность, хроническая болезнь почек, цирроз печени, алкоголизм, наркомания, истощение.
2 Прием ≥ 2 дней.
3 Нецелесообразно использование в регионах с уровнем резистентности > 25% (Москва, Санкт-Петербург).
При осмотре через 3 дня отмечено улучшение состояния больного. Нормализовалась температура тела, исчезли слабость и боль в грудной клетке при дыхании, прекратился кашель. При аускультации некоторое ослабление дыхания слева в нижних отделах.
При рентгенографии органов грудной клетки, выполненной через 14 дней, отсутствовала инфильтрация на фоне некоторого усиления легочного рисунка, корни легких структурны, синусы свободны (рис. 2).
Рис. 2. Рентгенограмма пациента Т. в прямой и боковой проекции после проведенного курса лечения. Иллюстрации Яниной А.А.
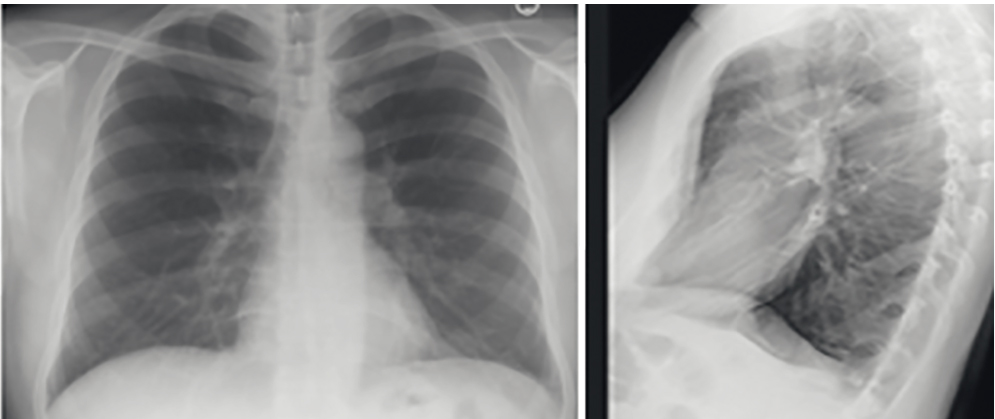
Пациенту рекомендованы наблюдение участковым терапевтом, эндокринологом, пульмонологом в течение года, вакцинация против гриппа, пневмококка.
КЛИНИЧЕСКИЙ ПРИМЕР 2
Пациент К., 53 лет, по профессии строитель-монтажник, обратился к врачу-терапевту с жалобами на сильную одышку, усиливающуюся при минимальной нагрузке, постоянный кашель, отделение мокроты зеленого цвета, слабость.
Из анамнеза известно, что кашель с небольшим количеством мокроты беспокоит больного на протяжении 25 лет, в течение 15 лет отмечает одышку при привычных физических нагрузках. Около 10 лет назад диагностирована ХОБЛ (объем форсированного выдоха за 1-ю секунду — 55%). Пациенту были рекомендованы ингаляции пролонгированного М-холинолитика. Ухудшения самочувствия отмечает 2–3 раза в год. Они проявляются усилением кашля, увеличением количества мокроты.
Настоящее ухудшение состояния началось 4 дня назад после переохлаждения, когда отметил резкое усиление одышки, кашля, отделение вязкой мокроты желто-зеленого цвета, слабость, снижение аппетита.
Пациент курит около 35 лет по 1,5–2 пачки в день. Имеет профессиональные вредности (работа на холоде, контакт с красками, растворами, строительными материалами).
При осмотре: состояние удовлетворительное. Кожные покровы обычной окраски, повышенной влажности. Температура тела — 37,5 °С. Бочкообразная форма грудной клетки. Передне-задний размер грудной клетки увеличен. Вспомогательные мышцы участвуют в акте дыхания. ЧДД — 26/мин. При перкуссии коробочный звук над всей поверхностью грудной клетки. При аускультации дыхание значительно ослаблено над всеми отделами, выслушиваются сухие свистящие и жужжащие хрипы. Сатурация — 95%. Тоны сердца приглушены, ЧСС — 90 в мин, АД — 145/80 мм рт. ст.
Клинический анализ крови: гемоглобин — 17,8 г/л, лейкоциты — 10,5 × 109/л, (в формуле — без особенностей), тромбоциты — 332 × 109/л, СОЭ — 21 мм/ч.
Анализ мокроты: нейтрофилы густо покрывают поле зрения.
При рентгенографии органов грудной клетки данные об очаговых или инфильтративных изменениях не получены.
У пациента диагностирована ХОБЛ, преимущественно бронхитический вариант, среднетяжелая степень бронхиальной обструкции, обострение.
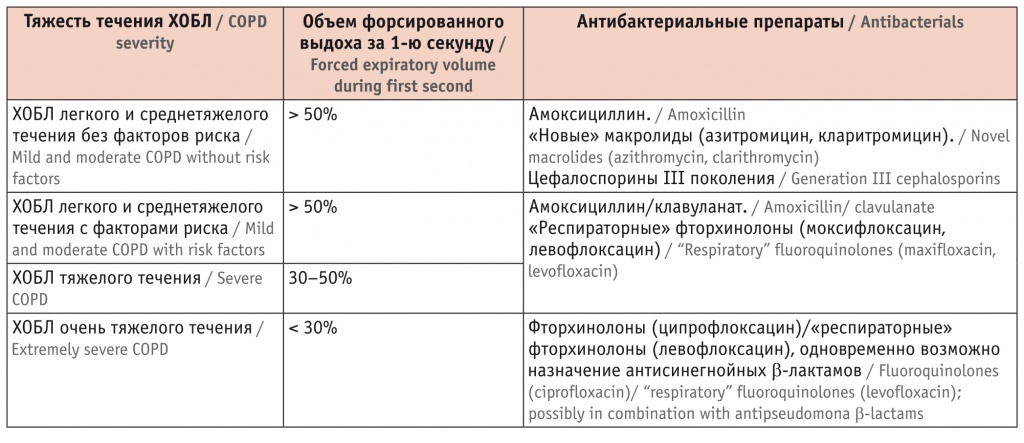
Основываясь на рекомендациях по ведению лиц с ХОБЛ и учитывая степень бронхиальной обструкции, врач назначил пациенту на 10 дней амоксициллин/клавуланат (Амоксиклав Квиктаб) в дозе 1000 мг 2 раза в день (табл. 3).
Таблица 3
Антибактериальная терапия инфекционного обострения хронической обструктивной болезни легких (ХОБЛ)[23]
При осмотре через 3 недели состояние больного существенно улучшилось. Нормализовалась температура тела. Сохраняется небольшая одышка при умеренной физической нагрузке. Мокрота приобрела светлую окраску, количество ее уменьшилось. В легких жужжащие хрипы отсуттвуют, сохраняются единичные сухие.
Пациенту рекомендованы отказ от курения, вакцинация против гриппа, пневмококка, ингаляция «двойного» бронхолитика длительного действия.
ЗАКЛЮЧЕНИЕ
Ведение пациентов с внебольничными инфекциями дыхательных путей должно соответствовать клиническим рекомендациям, утвержденным Минздравом РФ. Основными принципами успешной антимикробной терапии являются точное установление диагноза, выбор стартового антибиотика с учетом возбудителя, участвующего в развитии заболевания, уровня резистентности в стране и регионе, а также индивидуальных факторов риска инфицирования резистентными возбудителями; соблюдение точной дозировки препарата; корректная оценка эффективности и продолжительности антимикробной терапии.
Поступила: 15.06.2020
Принята к публикации: 06.07.2020








