ВВЕДЕНИЕ
Интерстициальные заболевания легких (ИЗЛ) представляют собой гетерогенную группу состояний, которые характеризуются утолщением межальвеолярных перегородок, пролиферацией фибробластов, отложением коллагена и, при отсутствии лечения, фиброзом легких. ИЗЛ классифицируют по различным критериям, выделяя острые и хронические, гранулематозные и негранулематозные, с установленной и неустановленной этиологией, первичные и вторичные (на фоне системных заболеваний) и др.[1, 2]. ИЗЛ не относятся к широко распространенным и социально значимым патологиям, однако в последние годы они все чаще становятся причиной инвалидизации и смерти лиц трудоспособного возраста. Многие ИЗЛ имеют прогрессирующее течение и приводят к необратимым фиброзным изменениям[3]. В субъектах РФ пациенты с ИЗЛ наблюдаются в крупных многопрофильных учреждениях, обладающих высоким диагностическим и лечебным потенциалом.
Целью настоящего исследования стал анализ результатов комплексного обследования больных ИЗЛ, поступавших в ведущее многопрофильное лечебное учреждение Республики Татарстан.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включены пациенты с впервые выявленными ИЗЛ, проходившие лечение и находившиеся под наблюдением в Республиканской клинической больнице Министерства здравоохранения Республики Татарстан (РКБ МЗ РТ) в период с апреля 2017 по декабрь 2018 г.
В указанный период диагноз ИЗЛ был впервые поставлен 122 пациентам. В дальнейшем были исключены 10 человек с бронхиолитом, саркоидными реакциями, лимфангиолейомиоматозом, легочным альвеолярным протеинозом, лангергансоклеточным гистиоцитозом. Соответственно, для ретроспективного анализа использовали сведения, полученные из амбулаторных карт 112 пациентов с ИЗЛ.
Анализировали следующую информацию: анамнез, результаты полного физикального обследования органов и систем, общего клинического анализа крови, общего анализа мочи, уровень сатурации кислорода в покое и после 6-минутной ходьбы (определенный с помощью пульсоксиметра), объем форсированного выдоха (определенный путем спирометрии), результаты лучевого обследования. Все больные находились под наблюдением авторов данной работы.
Статистическая обработка проведена с помощью компьютерной программы SPSS 23 в среде Windows 10. Данные представлены в виде среднего значения и стандартного отклонения. В качестве порогового значения р принято 0,05.
РЕЗУЛЬТАТЫ
На рисунке 1 отображена структура ИЗЛ у пациентов, обратившихся в РКБ МЗ РТ.
Рис. 1. Распределение впервые выявленных интерстициальных заболеваний легких по нозологическим формам

Для обработки и сравнения данных была использована классификация ИЗЛ[4], в соответствии с которой все пациенты были распределены по трем группам. В 1-ю группу вошли 65 пациентов с саркоидозом, во 2-ю группу — 24 человека с идиопатическими интерстициальными пневмониями (ИИП), в 3-ю группу — 23 пациента с ИЗЛ установленной этиологии: 11 — с экзогенным аллергическим альвеолитом, 12 — с ИЗЛ на фоне системного васкулита/системных заболеваний соединительной ткани (СЗСТ): 1 — болезни Шегрена, 2 — ревматоидного артрита, 2 — системной склеродермии, 4 — васкулита, ассоциированного с наличием антител к цитоплазме нейтрофилов, 3 — смешанного СЗСТ.
Среди пациентов преобладали женщины: в группе саркоидоза — 44 (67,7%), в группе ИИП — 18 (75,0%), в группе ИЗЛ установленной этиологии — 19 (82,6%).
Возраст больных с саркоидозом составил в среднем 47,6 года (варьировал от 21 до 71 года), с ИИП — 60,4 года (от 39 до 76 лет), с ИЗЛ установленной этиологии — 58,2 года (от 45 до 76 лет).
В 50,8% случаев саркоидоз был выявлен при профилактическом осмотре, тогда как диагнозы ИИП и ИЗЛ установленной этиологии (за исключением 1 случая) поставлены при обращении к врачу (соответственно в 100% и 95,7% случаев). Срок до постановки диагноза в группе саркоидоза составил в среднем 3,2 ± 0,8 месяца (варьировал от 1 до 48 месяцев), в группе ИИП — 6,0 ± 1,3 месяца (от 1 до 24 месяцев), в группе ИЗЛ установленной этиологии — 9,4 ± 2,5 месяца (от 1 до 48 месяцев). Среднее время постановки диагноза в РКБ МЗ РТ в группе саркоидоза составило 0,7 ± 0,1 месяца (от 1 недели до 5 месяцев), в группе ИИП — 1,7 ± 1,0 месяца (от 2 недель до 2 лет), у всех обследованных — 0,9 ± 0,2 месяца (от 1 недели до 2 лет).
Выполнен анализ ошибок диагностики и проведенного в соответствии с ней первоначального лечения. Частота ошибок на этапе первичной диагностики наиболее высока в группе пациентов с ИИП и ИЗЛ установленной этиологии (79,2% и 56,5% соответственно), а в группе саркоидоза составила 38,5% (статистически значимых различий не было). Наиболее часто пациенты получали антибактериальные препараты широкого спектра действия или системные кортикостероиды короткими курсами (до 8 недель). Гистологическая верификация диагноза была проведена всего у 1 пациента с ИЗЛ установленной этиологии (с системным васкулитом — некротическим ангиитом) и не проводилась у пациентов с ИИП, тогда как в группе саркоидоза выполнена в 47 (72,3%) случаев.
На рисунке 2 отражена частота применения различных методов верификации при саркоидозе. Фибробронхоскопия предполагала чрезбронхиальную пункционную биопсию легких или внутригрудных лимфатических узлов с последующим цитологическим анализом (на наличие атипичных клеток, с окраской по Цилю — Нильсену, с определением клеточного состава). Эпителиоидные клетки и/или клетки Пирогова — Лангханса были обнаружены у 31 из 36 обследованных, что свидетельствует о высокой информативности фибробронхоскопии.
Рис. 2. Распределение методов верификации у пациентов с верифицированным саркоидозом (n = 47)
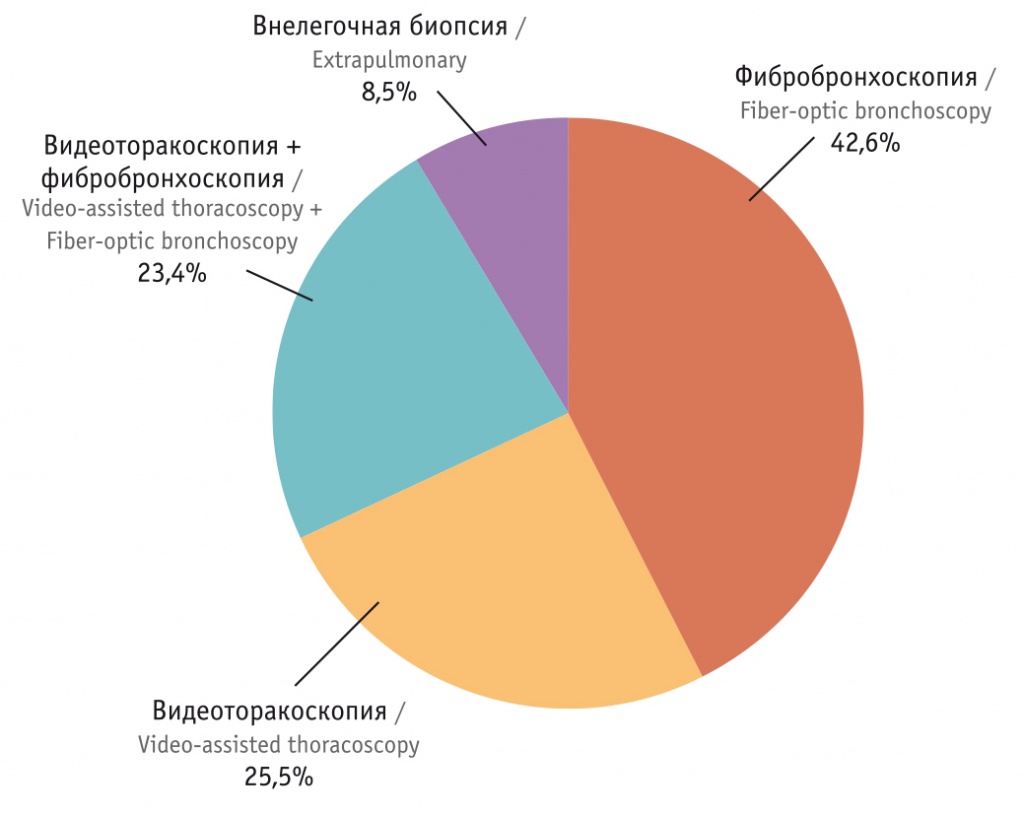
Следует отметить, что в 2 случаях на этапе дифференциальной диагностики при видеоторакоскопии с биопсией выявлена саркоидная реакция у больных со злокачественными новообразованиями. В сложных случаях больные были проконсультированы в федеральных научно-практических центрах, в которых подтверждены такие диагнозы, как лимфангиолейомиоматоз, лангергансоклеточный гистиоцитоз, экзогенный аллергический альвеолит и идиопатический легочный фиброз. Туберкулинодиагностика (проба Манту с 2 ТЕ) проведена у 35 (53,8%) больных саркоидозом, и у 89,7% реакция была отрицательной; диаскинтест дал отрицательный результат в 97,4% случаев. При организующейся криптогенной пневмонии туберкулинодиагностика была выполнена в 28,6% случаях, все пробы были отрицательными. При ИЗЛ на фоне СЗСТ этот вид иммунодиагностики использован только у 1 (8,3%) пациента, результат оказался отрицательным. При других ИЗЛ данные пробы не проводились.
В таблице 1 представлена клиническая характеристика участников. В структуре жалоб наблюдались различия: 11,5% больных саркоидозом и 9,1% больных экзогенным аллергическим альвеолитом не имели жалоб на момент выявления, тогда как при остальных заболеваниях в 100% случаев пациенты предъявляли жалобы. Кашель и одышка статистически значимо чаще встречались в группах ИИП и ИЗЛ установленной этиологии, чем в группе саркоидоза (в обоих случаях р < 0,05).
Таблица 1
Клиническая характеристика пациентов с впервые выявленными интерстициальными заболеваниями легких
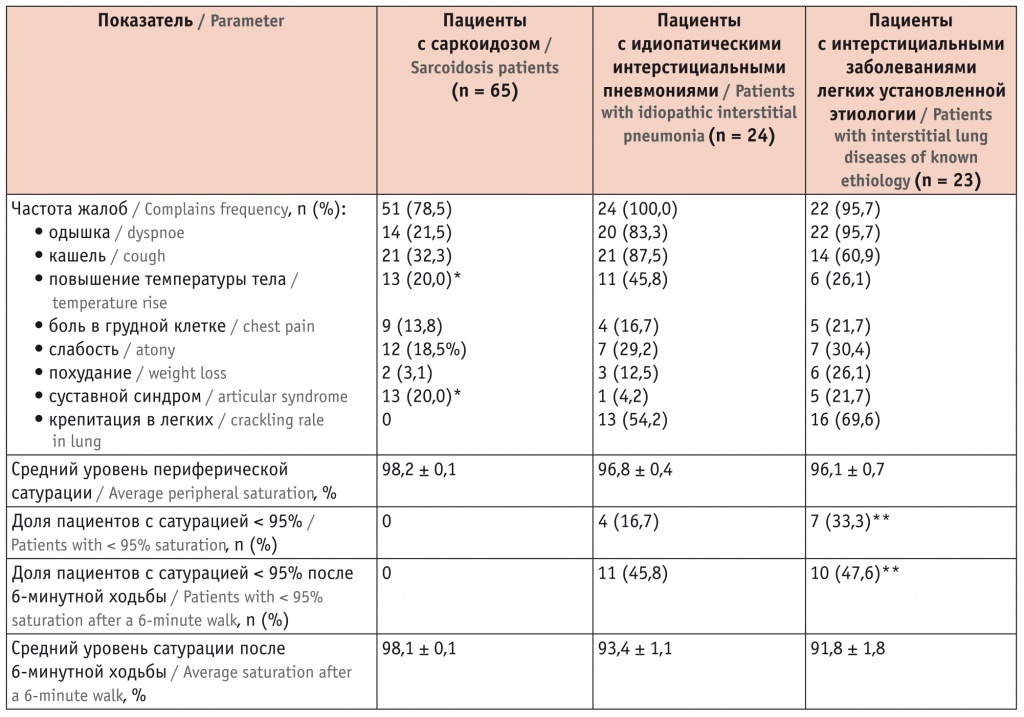
* В рамках синдрома Лефгрена.
** Из 21 обследованного (у 2 выявлен синдром Рейно).
Синдром Лефгрена (включавший суставной синдром, узловатую эритему и внутригрудную лимфаденопатию с лихорадкой) выявлен у 13 (20%) больных саркоидозом. Суставной синдром наблюдался также у 21,7% пациентов с ИЗЛ установленной этиологии (у пациентов с СЗСТ). Крепитация (velcro sounds) отмечена только в группах ИИП и ИЗЛ установленной этиологии. При первичном осмотре обнаружено снижение уровня периферической сатурации в 16,7% случаев в группе ИИП и в 58,3% — в группе ИЗЛ на фоне СЗСТ. Уровень насыщения крови кислородом < 95% после 6-минутной ходьбы имел место у 45,8% и 47,6% больных соответственно. У пациентов с саркоидозом уровень насыщения крови кислородом в покое и после 6-минутной ходьбы был выше 95%.
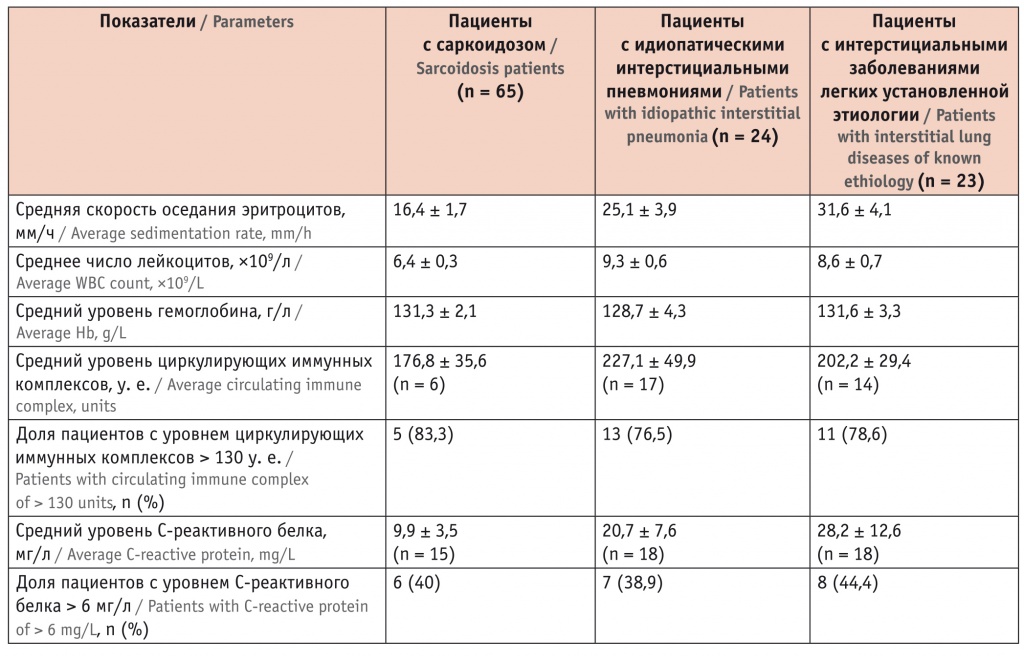
Только отдельные лабораторные показатели имели особенности при конкретных нозологиях. Повышенная СОЭ определена при ИИП и при ИЗЛ, обусловленных СЗСТ. Изменения в общем анализе мочи (эритроцитурия, протеинурия) выявлены у 4 больных системным васкулитом. Содержание антител к цитоплазме нейтрофилов также было повышено у 4 пациентов с ИЗЛ, обусловленными системным васкулитом; увеличение уровней антинуклеарного и ревматоидного факторов наблюдалось соответственно у 2 и 3 пациентов с СЗСТ. Таким образом, у 9 (75%) пациентов были выявлены те или иные специфические аутоиммунные нарушения. Высокий уровень циркулирующих иммунных комплексов в этой группе обнаружен у 11 (78,6%) участников из 14, у которых измеряли этот показатель (табл. 2).
Таблица 2
Лабораторные и спирометрические данные пациентов с впервые выявленными интерстициальными заболеваниями легких
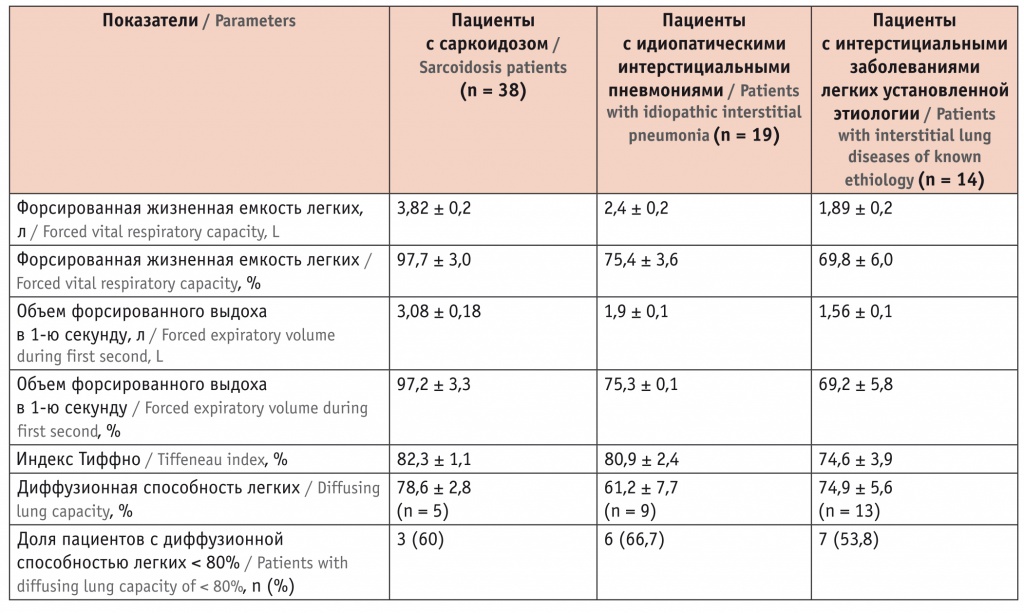
На момент обращения данные спирометрии были получены у 58,5% больных саркоидозом, у 79,2 больных ИИП, у 41,7% пациентов с ИЗЛ на фоне СЗСТ. Наихудшая вентиляционная способность легких выявлена в группе ИЗЛ установленной этиологии. Снижение диффузионной способности легких (< 80% от должной) зарегистрировано у 66,7% из 9 больных с ИИП (в этой группе показатели были наихудшими), у 60% из 5 больных саркоидозом, у 53,8% из 13 пациентов с экзогенным аллергическим альвеолитом и ИЗЛ, обусловленными СЗСТ (табл. 3).
Таблица 3
Параметры функции внешнего дыхания у пациентов с впервые выявленными интерстициальными заболеваниями легких
Наиболее полно пациенты с ИЗЛ были обследованы специалистами имидж-диагностики. Все пациенты имели или рентгенограммы, или рентгеновские КТ высокого разрешения (92,3% больных саркоидозом и 100% остальных пациентов). В сложных случаях и при диагностике идиопатического легочного фиброза был использован потенциал Федерального регистра идиопатического легочного фиброза, рентгеновские КТ рассмотрены главным внештатным лучевым диагностом Минздрава России проф. И.Ю. Тюриным, а также рентгенологами Университетской клиники г. Базеля (Швейцария).
Лечение ИЗЛ проводилось в соответствии с диагнозами. Так, системные глюкокортикостероиды принимали 10,8% больных саркоидозом, 83,3% пациентов с ИИП (100% больных неспецифической интерстициальной пневмонией и криптогенной организующейся пневмонией), 82,6% пациентов с ИЗЛ на фоне СЗСТ и экзогенным аллергическим альвеолитом. Альфа-токоферол и пентоксифиллин получали только больные саркоидозом (89,2% и 61,5% соответственно); плазмаферез был проведен у больных с ИЗЛ установленной этиологии (26,1%) и с ИИП (12,5%). Иммуносупрессивная терапия цитостатиками в сочетании с преднизолоном (изначально или при снижении дозы преднизолона) применялась у 1 больного неспецифической интерстициальной пневмонией и у 8 пациентов с ИЗЛ на фоне СЗСТ: метотрексат — у 2, D-пеницилламин — у 1, азатиоприн — у 2, гидроксихлорохин — у 1, микофенолат — у 1, хлорамбуцил — у 1.
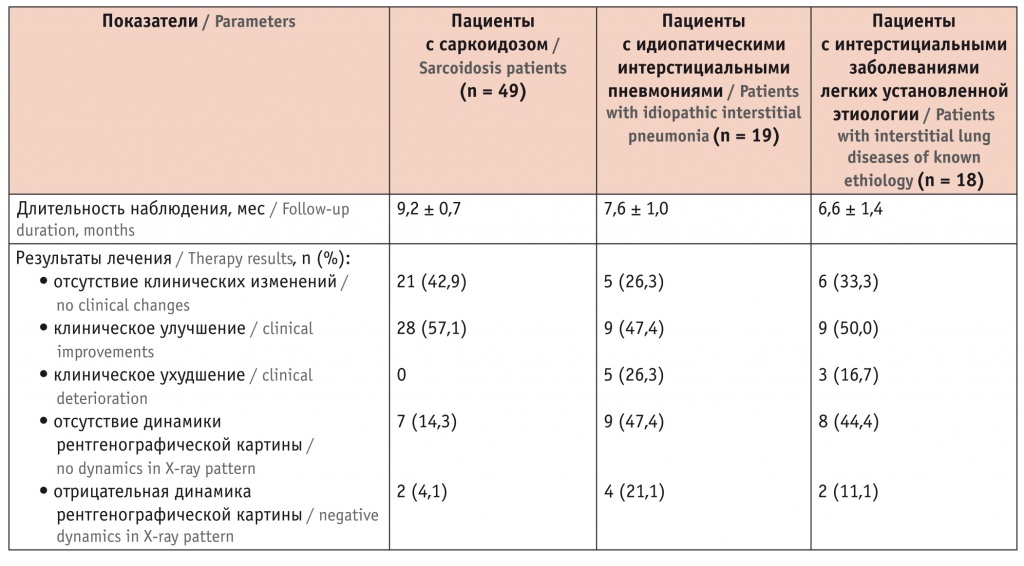
Эффективность лечения оценивали по клинической и рентгенологической картине. Наилучшие результаты получены у больных саркоидозом, тогда как у 4 (21,1%) из 19 пациентов с ИИП и 2 (16,7%) пациентов с ИЗЛ на фоне СЗСТ наблюдалось прогрессирующее течение заболевания (табл. 4).
Таблица 4
Эффективность лечения больных с впервые выявленными интерстициальными заболеваниями легких
ОБСУЖДЕНИЕ
Проведенное исследование продемонстрировало актуальность изучения особенностей диагностики и лечения ИЗЛ в условиях крупной многопрофильной больницы. Отмечено, что саркоидоз является наиболее частым ИЗЛ, в большинстве случаев имеет доброкачественное течение и не требует гормональной терапии. Больные саркоидозом были более молодыми, у них наиболее часто (72,3%) диагноз был подтвержден гистологическими методами.
В России структура интерстициальных заболеваний легких представлена в единичных публикациях[5–7]. Распределение ИЗЛ по нозологиям в нашем исследовании было сходным с тем, которое установлено в Городской клинической больнице № 1 им. А.Н. Кабанова (г. Омск): на первом месте также был саркоидоз, за которым следовали идиопатический легочный фиброз и заболевания, связанные с аутоиммунными процессами[5]. Доминирование саркоидоза в нашей клинике обусловлено, по-видимому, более высокой естественной распространенностью этого ИЗЛ в общей популяции[8] и тем, что в Татарстане хорошо отработан алгоритм диагностики данного заболевания и наблюдения пациентов с ним[9].
Мы обнаружили, что в процессе диагностики и лечения ИЗЛ на догоспитальном этапе врачи сталкиваются с трудностями и допускают некоторые ошибки. Высокая частота диагностических ошибок сопоставима с данными отечественных ученых[10, 11]. Очевидно недостаточное внимание к исследованию функции внешнего дыхания, которая сразу позволяет определить тип нарушений (обструктивный или рестриктивный), в соответствии с которым сужается перечень нозологий для дифференциальной диагностики. Фтизиатрическая настороженность и туберкулинодиагностика имели место при саркоидозе и были явно недостаточными при других ИЗЛ. В некоторых случаях антибактериальные препараты или короткие курсы глюкокортикостероидов были назначены без показаний. В то же время дальнейшие действия врачей РКБ МЗ РТ соответствовали современным подходам к лечению ИЗЛ, изложенным в национальном руководстве по респираторной медицине[1]. Многопрофильность РКБ МЗ РТ обеспечила сокращение сроков этапной маршрутизации (благодаря трехуровневой системе оказания помощи) и срока постановки диагноза (благодаря участию смежных специалистов).
ЗАКЛЮЧЕНИЕ
Анализ ведения больных с интерстициальными заболеваниями легких показал, что в условиях ведущего многопрофильного учреждения — Республиканской клинической больницы Министерства здравоохранения Республики Татарстан — имеются все условия для качественной диагностики и лечения сложных и редких неинфекционных заболеваний легких. Развитие этого направления специализированной помощи позволит сократить время до постановки окончательного диагноза и начала адекватного лечения.
Поступила: 25.04.2020
Принята к публикации: 26.06.2020








