ВВЕДЕНИЕ
Первичный гиперпаратиреоз (ПГПТ) ассоциирован с различными скелетно-мышечными проявлениями, которые в ряде случае могут быть ведущими, а их распространенность достигает 93%[1–3]. Среди наиболее частых симптомов поражения костно-мышечной системы — боль в костях и спине, боль в грудной клетке, артралгии и миалгии, мышечная слабость вплоть до параплегии, миотоническая дистрофия, эрозивные спондилоартропатии, эрозивный артрит, фиброзный остит и даже опухоли челюсти[2]. Нередко встречается и поражение нервной системы, в том числе проявляющееся симптомами полинейропатии[4, 5].
К распространенным суставным феноменам, связанным с ПГПТ, относится хондрокальциноз (ХК), который становится одним из основных диагностических критериев болезни депонирования кристаллов пирофосфата кальция (БДПК), его частота среди пациентов с гиперпаратиреозом может, по разным данным, достигать 9–40%[3, 6–11].
Традиционно при наличии ПГПТ ХК рассматривается исключительно как его позднее осложнение и нередко является случайной находкой, однако описаны единичные случаи рентгенологически выявляемого ХК до дебюта ПГПТ[12].
Нами детально проанализирован клинический пример пациента с БДПК, развитие ХК у которого предшествовало дебюту ПГПТ.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент Б., 67 лет (1953 г. р.), заболел в возрасте 56 лет (в 2010 г.), заболевание дебютировало с острого артрита коленного сустава, который быстро купировался приемом НПВП, однако в дальнейшем рецидивировал и уже спустя год стал хроническим. Тогда же больной обратился в ФГБНУ «НИИР им В.А. Насоновой» с жалобами на боли в суставах кистей, утреннюю скованность около 30 минут.
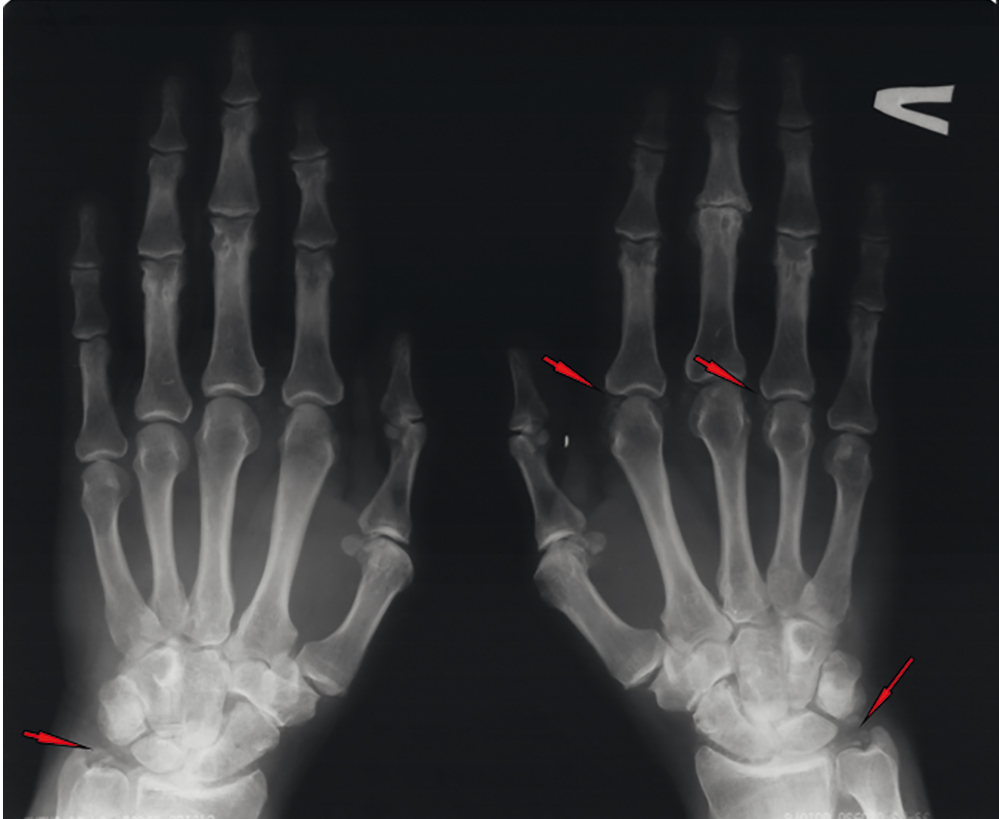
При обследовании на рентгенограммах кистей (рис.) и коленных суставов и при УЗИ обнаружены типичные признаки ХК, исследование синовиальной жидкости в поляризационном микроскопе показало наличие кристаллов пирофосфата кальция.
Рис. Хондрокальциноз лучезапястных, плюснефаланговых суставов. Иллюстрация авторов
В крови выявлено повышение уровня СРБ до 28,8 мг/л, сывороточный уровень паратиреоидного гормона (ПТГ) — 27,78 пг/мл, общего кальция — 2,42 ммоль/л, ионизированного кальция — 1,15 ммоль/л, однако отмечалось снижение содержания фосфора в сыворотке до 0,62 ммоль/л.
Пациенту был выставлен диагноз БДПК, хронического артрита; назначена терапия колхицином в дозе 1 мг/сут.
Длительное время состояние оставалось удовлетворительным, артриты не рецидивировали. В возрасте 65 лет (в 2018 г.) у пациента произошел рецидив артритов лучезапястных, левого коленного и обоих голеностопных суставов, резистентных к приему НПВП и колхицина, в связи с чем он был повторно госпитализирован в ФГБНУ «НИИР им. В.А. Насоновой».
Объективно при осмотре: синовиты ряда проксимальных межфаланговых суставов кистей, лучезапястных, коленных и голеностопных суставов. Отмечались эпизоды тошноты, болей в животе. По данным ЭКГ, увеличение корригированного интервала QT до 0,48 с. Лабораторно выявлено повышение уровня ПТГ сыворотки до 252 пг/мл, сывороточный уровень 25-гидроксихолекальциферола — 33,7 нг/мл, концентрация общего кальция в сыворотке — 3,56 мкмоль/л, ионизированного кальция — 1,77 мкмоль/л. Наблюдались снижение сывороточного уровня фосфора до 0,65 ммоль/л, гипомагниемия до 0,23 ммоль/л и незначительное повышение уровня щелочной фосфатазы — до 132,0 Ед/л. Расчетная скорость клубочковой фильтрации — 74,86 мл/мин/1,73 м2. При дальнейшем дообследовании, по данным УЗИ паращитовидных желез, найдена солитарная аденома паращитовидной железы справа.
ОБСУЖДЕНИЕ
Ассоциация гиперпаратиреоза с ХК и БДПК доказана[3, 13], но принято считать, что БДПК развивается на фоне длительного течения ПГПТ и стойкой гиперкальциемии, в связи с чем при обследовании пациентов с БДПК желательно определение уровней ПТГ и кальция сыворотки[11]. Но оценка сывороточного уровня кальция не входит в обязательное обследование и зачастую выполняется только у пациентов с симптомами поражения костно-мышечной системы, а содержание ПТГ измеряется только у больных с развернутой клинической картиной гиперпаратиреоза[14].
Однако, как и в приведенном нами клиническом случае, результаты работы M.M. Tuna и соавт. демонстрируют, что в редких случаях ХК может развиваться до манифестации клинических проявлений ПГПТ — при нормальном содержании кальция и фосфора в сыворотке крови и даже при нормальном уровне ПТГ, а собственно ПГПТ возникает позже[15].
По результатам кросс-секционного исследования H. Canhão и соавт., в которое вошли 50 пациентов с БДПК[16], у 45 из них диагноз выставлен на основании клинических данных, выявления ХК при рентгенографии и подтвержден наличием кристаллов пирофосфата кальция в синовиальной жидкости, а у 5 пациентов ХК на рентгенограммах обнаружен не был. Нарушения фосфорно-кальциевого обмена диагностированы у 9 (18%) пациентов: в 6 случаях отмечалась гиперкальциурия, по 2 случая гиперфосфатурии и гипокальциурии и по одному — гипофосфатурии и гипокальциемии, причем один пациент мог иметь несколько нарушений. Повышение концентрации ПТГ наблюдалось у 4 пациентов, среди которых развернутую клиническую картину ПГПТ имел только один.
Важно, что диагностика ПГПТ проводилась исключительно по результатам лабораторных исследований и не предполагала использования инструментального обследования паращитовидных желез. Так как при нарушениях кальциевого обмена и наличии гиперкальциемии сывороточный уровень ПТГ в пределах высоко-нормальных значений также является признаком гиперпаратиреоза, кроме того, нередко встречается нормокальциемическое течение ПГПТ. Нельзя исключить, что у обсуждаемых 50 пациентов могли быть выявлены или прогнозированы и другие случаи ПГПТ[17].
Можно предположить, что истинная частота ХК при ПГПТ достоверно не известна и, вероятно, существенно выше, чем показано на сегодняшний день, с учетом сложностей диагностики, так как используемые в настоящее время методы обладают низкой чувствительностью[11]. В частности, обязательное условие для визуализации кристаллов пирофосфата в синовиальной жидкости — их высокая концентрация в синовиальной жидкости, в противном случае результат поляризационной микроскопии может быть ложноотрицательным[18]. В свою очередь рентгенография, которая является традиционным методом выявления ХК, тоже обладает низкой чувствительностью, так как могут визуализироваться только кальциевые депозиты крупного размера[19].
Обнаружению кристаллов пирофосфата при низкой концентрации и ранней диагностике БДПК может способствовать применение других методов инструментального обследования: УЗИ и двухэнергетической КТ (dual energy CT, DECT)[20–23]. Чувствительность DECT превосходит чувствительность рентгенографии почти в 2 раза (77,8% и 44,4% соответственно), данный метод можно применять для визуализации ХК в областях, откуда невозможна или затруднена аспирация синовиальной жидкости[24]. Что касается УЗИ, его чувствительность сопоставима с таковой DECT и достигает 86,7%[22]. Однако оба метода пока не нашли широкого применения, и полученные с их помощью результаты не входят в диагностические критерии БДПК[25].
В случае с нашим пациентом косвенные признаки нарушения обмена кальция были выявлены в дебюте БДПК: отмечалось снижение сывороточного уровня фосфора, однако концентрации кальция и ПТГ сыворотки оставались в пределах нормальных или высоко-нормальных значений, а непосредственно диагноз ПГПТ был выставлен уже после развития жизнеугрожающей гиперкальциемии (3,56 мкмоль/л). При этом за все время заболевания не проводилось расширенное обследование паращитовидных желез, которое, возможно, способствовало бы прогнозированию развития ПГПТ.
В проспективном контролируемом исследовании R.I. Rynes и E.G. Merzig из 26 больных с ПГПТ 8 (30,8%) имели ХК, по данным рентгенографии, против 4 (3,8%) из 104 участников контрольной группы (р < 0,01). Еще 2 пациента с ПГПТ были подвержены приступам артрита, клинически расцененного как проявление БДПК[26].
Однако у лиц с ПГПТ зачастую ХК оставался случайной находкой, а также во всех случаях выявлялся с помощью рентгенографии. Как уже было сказано ранее, чувствительность метода недостаточна, что позволяет предположить, что распространенность ХК в данной выборке пациентов была бы значительно выше при использовании других методов инструментальной диагностики (УЗИ, DECT). Кроме того, нередко ХК протекает бессимптомно[27], и методы визуализации в таких случаях, как правило, не применяются.
При анализе существующей литературы найдено единственное описание клинического случая дебюта ПГПТ на фоне длительного течения БДПК при наличии ХК, которое было опубликовано в 1966 г. К.Е. Melvin[28]. Пациентка жаловалась на боли в голеностопных суставах и развитие артритов в течение длительного времени, однако никаких отклонений в лабораторных показателях у нее не было, тем не менее спустя 3 года при очередном обследовании обнаружено повышение уровней ПТГ и кальция, а в дальнейшем диагностирована аденома паращитовидной железы. В данном случае весьма вероятно, что ХК и развитие артритов, как и в нашем случае, были ранними признаками ПГПТ.
Большинство проводимых ранее работ предполагали либо анализ наличия гиперпаратиреоза (в том числе ПГПТ) у пациентов с БДПК, либо выявление ХК (по данным рентгенографии) и других скелетно-мышечных проявлений развившегося гиперпаратиреоза[8, 9, 29].
Исследований, направленных на прицельное выявление ХК у пациентов с нормокальциемическим ПГПТ или при высоконормальном уровне ПТГ более чувствительными методами, например при помощи УЗИ или DECT, не было.
Не предпринимались ранее и попытки обобщать имеющуюся информацию о пациентах, у которых развились ХК и клиническая картина БДПК до появления первых признаков ПГПТ, это может быть перспективным направлением в ранней диагностике ПГПТ.
ЗАКЛЮЧЕНИЕ
Взаимосвязь первичного гиперпаратиреоза (ПГПТ) с хондрокальцинозом (ХК) не вызывает сомнений, однако ХК до настоящего момента рассматривается исключительно как позднее осложнение ПГПТ. При этом существуют единичные клинические примеры, а также небольшие исследования, результаты которых демонстрируют, что ХК может быть предиктором ПГПТ или симптомом нормокальциемического ПГПТ.
Можно предполагать, что прицельное обследование на наличие ХК высокочувствительными методами у пациентов с минимальными нарушениями кальциевого обмена, высоконормальным уровнем паратиреоидного гормона (ПТГ) или с незначительным повышением содержания ПТГ и нормальным уровнем кальция может повысить частоту выявляемости и ХК, и ПГПТ и оказать существенное влияние на курацию таких больных.
Своевременная диагностика ПГПТ, до развития явной клинической картины, поможет избежать тяжелых, в том числе жизнеугрожающих, осложнений.
Поступила: 28.10.2020
Принята к публикации: 07.12.2020








