ВВЕДЕНИЕ
Есть пациенты, которые имеют как бы несколько «слоев» различных патологий. А когда начинаешь читать литературу «по теме», выясняешь, что увиденная тобой «многослойность» уже встречалась другим и не раз и что у нее есть даже свое название.
Аутоиммунные заболевания щитовидной железы, в том числе болезнь Грейвса и тиреоидит Хашимото (хронический аутоиммунный тиреоидит, ХАИТ), прекрасно известны не только эндокринологам, но и терапевтам и врачам общей практики. Эти органоспецифические аутоиммунные расстройства встречаются в основном у женщин среднего возраста. Основными их характеристиками являются лимфоцитарная инфильтрация щитовидной железы и наличие циркулирующих иммуноглобулинов к тем или иным структурам органа: антитела к тиреопероксидазе (анти-ТПО), к тиреоглобулину (анти-ТГ) и к ТТГ-рецепторам (анти-рТТГ)[1].
Упомянутые тиреопатии часто совпадают с другими аутоиммунными болезнями, порождая концепцию overlap-cиндрома (перекреста), который определяется как сосуществование двух или более аутоиммунных расстройств у одного человека[2, 3]. Ниже приведен как раз такой клинический случай.
КЛИНИЧЕСКИЙ СЛУЧАЙ
В 2017 году на амбулаторный прием в частную клинику обратилась пациентка С., 64 лет, бухгалтер по профессии. Она предъявляла жалобы на усталость, выпадение волос, эмоциональную лабильность. При более подробном опросе добавились жалобы на запоры, постоянное желание спать, головокружение, скованность в кистях, онемение пальцев рук, снижение аппетита.
Пациентка — женщина с лишним весом, ее лицо было гипомимичным, взгляд — сонливым. Уже на этом этапе и жалобы, и habitus больной наталкивали на мысль если не о микседеме, то, во всяком случае, о гипотиреозе.
Анамнез болезни. Около 10 лет пациентка страдает умеренной АГ, использует периндоприл и амлодипин в виде свободной комбинации дженериков, на фоне которых среднее АД в течение дня держится на уровне 150–160/90–95 мм рт. ст. Сообщила, что и родители были гипертониками, отец умер от инсульта.
Чувствует себя отечной, говорит, что «лицо иногда будто тесто из холодильника». В юности была стройной, после 30 лет «как-то сразу» набрала 7–8 кг, с чем прожила лет двадцать. Но в последние 3–4 года стала быстро полнеть, набрав около 15 кг. Не связывает это с перееданием или изменением двигательного режима, говорит, что еда и физическая активность «обычные, как были всегда», а вот уж полгода как и есть особенно не хочется. (Заметим в скобках, что далеко не каждый полный человек объективно оценивает объем съедаемой пищи. А что касается физической активности, то, даже не зная историю нашей больной, можно было не сомневаться, что в последний год или даже в последние годы она двигалась мало.)
Около 7 лет «мучает остеохондроз». Это проявляется болью в шее, онемением в пальцах рук, чувством скованности в кистях, «особенно зимой или когда понервничает». Поначалу пальцы даже отекали, когда «хондроз обострялся», потом перестали, уже несколько лет не отекают. Обращалась к неврологу поликлиники: по результатам рентгенологического обследования выставлен диагноз шейно-грудной дорсопатии. Принимала НПВП, дважды за эти годы проходила курс массажа и физиотерапии: с ее слов, сначала «таблетки помогли», затем — без эффекта.
Запоры имеют место около 2 лет, поэтому не связывает их со снижением аппетита, которое заметила в последнее время. Не может сказать точно, но сонливость, смену настроения, выпадение волос отмечает год или чуть больше. Наблюдается терапевтом поликлиники из-за гипертонии, у эндокринолога не была. На данную консультацию обратилась по рекомендации подруги.
Объективно: состояние удовлетворительное. Повышенного питания: масса тела — 82 кг, рост — 166 см. Лицо бледное, слегка одутловатое, мимика обеднена. Телеангиэктазии в области нижней губы, а также на груди, животе и спине. Кожа сухая, на щеках уплотнена, плохо собирается в складку, а на пальцах рук — сильно уплотнена, утолщена, над проксимальными и средними фалангами выглядит бледной и блестящей, будто натянутой. При помещении кистей под струю холодной воды кончики пальцев обеих рук стали почти белыми, а затем в течение ≈10 минут покраснели.
Голени выглядят отечными, но при надавливании на них ямок не остаётся. В области разгибательной поверхности локтевых и коленных суставов обнаруживалась мелкая, очень плотная бугристость (гранулемы? кальцинаты?).
Видимые слизистые обычной окраски, чистые. Зев чистый. Над легкими перкуторный легочный звук, везикулярное дыхание, хрипов нет. ЧДД — 16 в мин. Тоны сердца глухие, ритм правильный. ЧСС — 68 уд/мин, АД — 160/90 мм рт. ст. Язык влажный, сероватый налет на спинке, глубокие отпечатки зубов по краю.
Живот мягкий, слабо болезненный в эпигастральной и правой подвздошной областях. Печень не увеличена. Селезенка не пальпируется. Симптом поколачивания отрицательный с обеих сторон. Дизурии нет.
Предварительный диагноз: Синдром гипотиреоза (?) Системная склеродермия (?) Гипертоническая болезнь 2-й стадии (АГ 2-й степени со средним риском сердечно-сосудистых осложнений). Первый функциональный класс по NYHA.
Было расписано обследование. Оно включало рутинные клинические и биохимические анализы, тиреоидную панель, определение ревматологических показателей, а также онкомаркеров, поскольку аутоиммунные процессы у пожилых людей могут возникать в рамках паранеопластического синдрома. Кроме того, первичный план включал рентгенографию грудной клетки, УЗИ органов брюшной полости, УЗИ щитовидной железы, ЭКГ, ЭхоКГ. Изучение материалов из Интернета тоже принесло свои плоды: уже к следующему утру представление о заболевании стало куда более оформленным. Результаты назначенных тестов были получены в течение двух-трех дней. Приведем лишь то, что имело значение для нашего случая.
Клиническое обследование выявило следующее.
СОЭ — 19 мм/ч, уровень общего холестерина — 6,2 ммоль/л, ЛПНП-холестерина — 3,7 ммоль/л, триглицеридов — 2,1 ммоль/л, гомоцистеина — 18,2 мкмоль/л (норма: 4,44–16,56 мкмоль/л), 25(OH)D — 13 нг/мл (норма: 30–90 нг/мл). Гемоглобин был в норме (132 г/л), а уровень ферритина повышен (194 мкг/л).
Концентрация ТТГ — 16 мкМЕ/мл (норма: 0,4–4,0 мкМЕ/мл), Т4 (св.) — 2,1 пмоль/л (норма: 9–19,05 пмоль/л), анти-ТПО — 280 МЕ/мл (норма: 0–5,6 МЕ/мл), анти-ТГ — 181 МЕ/мл (норма: 0–4 МЕ/мл), анти-рТТГ не обнаружены (норма < 1,0).
Антицентромерные антитела — 235,5 МЕ/мл (норма: 0–10 МЕ/мл), антитела к антигену ScL70 — 3,0 МЕ/мл (норма: 0–15 МЕ/мл), ревматоидный фактор — отрицательный.
Уровень СА 72-4 — 16,3 Ед/мл (норма < 6,9 Ед/мл).
При рентгенографии органов грудной клетки: чистые легочные поля, некоторое усиление воздушности в нижних отделах, тень сердца — без особенностей. При УЗИ щитовидной железы общий объем уменьшен до 6,0 см3, выраженная неоднородность структуры, усиление кровотока до 48 см/с (при норме 18–22 см/с).
ЭКГ в покое была нормальной. Доплер-ЭхоКГ показала концентрическую гипертрофию ЛЖ до 12 мм, фракция выброса — 68%.
При УЗИ органов брюшной полости выявлены диффузные изменения в печени и поджелудочной железе. Врач, проводивший исследование, проверил датчиком бугристые образования на коленях и локтях. Его мнение было однозначным: кальцинаты.
Итак, диагноз становился все более очевидным. Но и подтвержденный тиреоидит, и необычная форма склеродермии, о которой мы поговорим чуть позже, отходили на задний план, поскольку мысли о паранеопластическом характере симптоматики внезапно нашли подтверждение в увеличенном уровне онкомаркера. СА 72-4 у взрослых обнаруживается в эпителии ЖКТ и других органов и ассоциирован в первую очередь с раком желудка. Поэтому неудивительно, что следующим же исследованием была гастроскопия.
ЭГДС: пищевод свободно проходим. В антральном отделе два изъязвленных полиповидных образования диаметром до 2 см каждое. Биопсия из опухоли показала картину высокодифференцированной тубулярной аденокарциномы.
Заключительный диагноз: Аденокарцинома антрального отдела желудка. CREST-синдром (лимитированная склеродермия). Хронический аутоиммунный тиреоидит, синдром гипотиреоза. Гипертоническая болезнь 2-й стадии (АГ 2-й степени с высоким риском сердечно-сосудистых осложнений). Первый функциональный класс по NYHA.
Дальнейшее лечение пациентка проходила у онкологов, эндокринолога и ревматолога.
Свободная комбинация дженериков периндоприла и амлодипина была заменена на оригинальную фиксированную комбинацию в тех же дозах (как правило, это сразу приводит к значимому дополнительному антигипертензивному эффекту) и назначен витамин D3 в дозе 50 000 Ед в сутки. Сразу рекомендовано начать прием левотироксина в дозе 25 мкг с повышением ее до 50 мкг через 2 месяца.
Уже через неделю больной проведена тотальная гастрэктомия. Удаленная опухоль классифицирована как тубулярная аденокарцинома с поверхностной подслизистой инфильтрацией T1N1M0.
ОБСУЖДЕНИЕ
Итак, на прием пришла пациентка 64 лет, которая наблюдается в поликлинике в связи с гипертонической болезнью и остеохондрозом. Однако уже на этапе сбора жалоб возникло впечатление о гипотиреозе. Нередко его проявления в пожилом возрасте могут рассматриваться и врачом, и пациентом как «признаки нормального старения», поскольку такие симптомы, как сухость кожи, алопеция, слабость, снижение когнитивных функций, сходны с проявлениями процесса старения. Но, так или иначе, в сочетании с жалобами на запоры, головокружение, сонливость и склонностью к брадикардии (68 уд/мин на фоне приема амлодипина) состояние пациентки требовало уточнения уровней гормонов щитовидной железы и антител к ней [4]. Снижение аппетита возможно при гипотиреозе, но потеря аппетита — симптом скорее рака желудка, нежели гормонального дисбаланса. ХАИТ был подтвержден и лабораторно, и при УЗИ.
Куда важнее было сложить воедино симптомы другой тяжелой болезни. Во время опроса врач невольно отмечает внешние особенности сидящего напротив человека. Амимичное одутловатое лицо могло быть признаком как микседемы, так и… склеродермии. При системной форме кожа становится отечной, а затем уплотняется, и ее с трудом удается собрать в складку. Из-за плохой подвижности и атрофии кожи лицо становится маскообразным, черты его заостряются, больной не может широко открыть рот. Позднее пораженная кожа подвергается атрофии, сильно истончается.
Сосископодобные пальцы с как будто натянутой бледной кожей — не что иное, как склеродактилия, еще один признак склеродермии. Больные жалуются на ощущение покалывания и зуд, чувство стянутости и ограничения в движениях суставов. Не об этом ли говорила наша пациентка? Она описала также и отек пальцев, который возникает на первой стадии склеродактилии (ей помогли в тот раз НПВП, потому что отек имеет воспалительное происхождение), а уж затем кожа начинает уплотняться.
В нашей стране с середины 1970-х гг. для постановки диагноза склеродермии использовались критерии, предложенные профессором Н.Г. Гусевой (табл. 1)[5].
Таблица 1
Критерии системной склеродермии (Гусева Н.Г., 1993)[5]
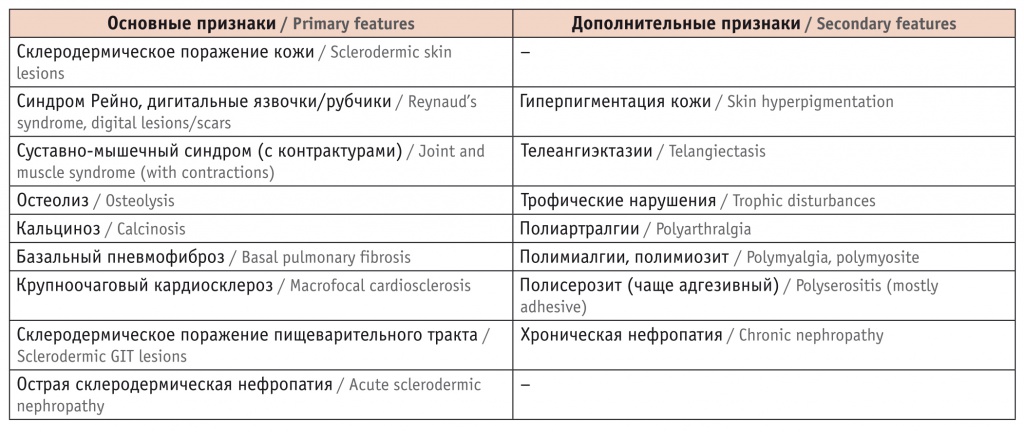
Наличия любых трех основных признаков или сочетания одного из основных, если им является склеродермическое поражение кожи, остеолиз ногтевых фаланг или характерное поражение пищеварительного тракта, с тремя и более дополнительными признаками достаточно для постановки диагноза[6]. Но с 2013 года в Америке и Европе принят другой подход, предполагающий балльную оценку вероятности заболевания (табл. 2)[7]. Пациенты, «набирающие» в сумме 9 и более баллов, классифицируются как имеющие достоверную (definite) системную склеродермию. Чувствительность новых критериев составила 91%, специфичность — 92%.
Таблица 2
Классификационные критерии системной склеродермии (American College of Radiology и European League Against Rheumatism, 2013)[7]
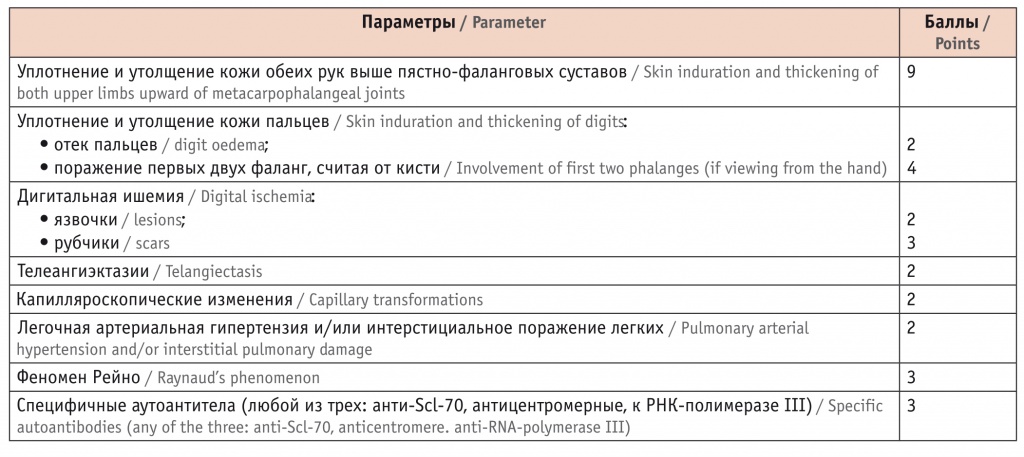
Как вы можете заметить, разница в критериях достаточно очевидная: целый ряд «основных», по мнению советских ревматологов, критериев (поражение ЖКТ, сердца и почек, кальциноз мягких тканей) не учитываются специалистами European League Against Rheumatism (EULAR) и American College of Radiology (ACR) в качестве существенных, тогда как сосудистые «звездочки» имеют, на их взгляд, большее значение, нежели просто «дополнительный» знак.
Отдавая должное отечественной школе, воспользуемся все же международным подходом. Для этого потребуется по порядку изложить, какие признаки заболевания имеются у нашей пациентки, и подсчитать баллы:
- уплотнение и утолщение проксимальных и средних фаланг всех пальцев кисти без «перехода» через пястно-фаланговые суставы (4 балла);
- телеангиэктазии (2 балла);
- феномен Рейно (3 балла);
- выявление антицентромерных аутоантител (3 балла).
В сумме выходит 12 баллов, значит, диагноз склеродермии можно считать установленным. Болезнь может протекать в диффузной (системной) форме и в лимитированной. Первая из них имеет тяжелое и ярко выраженное течение, начинается остро, быстро прогрессирует, вовлекая внутренние органы (сердце, легкие, кишечник, почки), вызывает симптомы общей интоксикации. Поражение кожи (сначала отек, затем уплотнение и в дальнейшем атрофия) от пальцев поднимается иногда выше локтей и коленей, а с лица, наоборот, спускается на шею и в область декольте.
Но у нашей больной есть еще один симптом, который учитывался в диагностических критериях Н.Г. Гусевой, но оказался «ненужным» с точки зрения EULAR/ACR. Мы говорим о кальцинозе кожи, который был заметен визуально и подтвержден при УЗИ. Слово «ненужным» взято в кавычки неслучайно. Кальцинозу нашлось место в западном представлении о лимитированной форме склеродермии, которая проявляется длительным, нередко многолетним синдромом Рейно, а первые симптомы поражения кожи кистей, стоп и лица появляются в среднем через 5 лет. Именно в этом случае и используют термин «CREST-синдром» Как расшифровывается данная аббревиатура?
- С — Calcinosis. Отложения кальция в коже и подкожно в периартикулярных тканях (иногда в подушечках пальцев) могут варьировать в размерах от точечных изменений до массивных конгломератов. Причины и механизмы их появления до конца не ясны. Иногда кальцинаты вскрываются с образованием язвочек и присоединением бактериальной инфекции.
- R — Raynaud’s syndrome. Достоверно не установлен механизм спазма сосудов кистей (иногда стоп) при выходе на холод из теплого помещения или на фоне эмоционального напряжения. Вспомним, что пациентка так и описывала свои ощущения: онемение и скованность в кистях, «особенно зимой или когда понервничает». Возможно, виной тому повышенная α2-адренергическая активность, вызывающая болезненный дискомфорт и изменение цвета кожи (бледность, цианоз, эритему или их комбинацию) в одном или более пальцах. Нарушение костного кровотока может приводить к рассасыванию концевых фаланг и гангренам пальцев.
- E — Esophageal dysmotility. При лимитированной форме заболевания могут возникнуть как затруднения при проглатывании пищи, так и склонность к рефлюксу из желудка с развитием эзофагита. Пациенты жалуются на поперхивание, изжогу, боль в области мечевидного отростка.
- S — Sclerodactily. Исходно проявляясь уплотнением и утолщением кожи пальцев, склеродактилия может привести не только к потере функциональной активности в руках, но и к трофическим нарушениям: язвочкам, рубцам.
- T — Teleangiectasia. Дилатации капиллярных петель и венул локализуются преимущественно на лице, шее, груди, спине, конечностях и на слизистых оболочках губ, языка, твердого неба. Телеангиэктазии могут наблюдаться и у больных без характерных для склеродермии изменений кожи.
При лимитированной форме выявляются преимущественно антицентромерные антитела. Она протекает относительно доброкачественно, редко вовлекая внутренние органы.
Возвращаясь к нашей пациентке, можно сказать, что течение ее болезни почти полностью укладывается в CREST-синдром. «Почти», потому что не было получено подтверждения дисфункции пищевода или эзофагита (в этом случае иногда используют термин CRST-синдром). В остальном же наличие лимитированного варианта склеродермии не вызывало сомнения.
В клинической работе мы, пусть и нечасто, но встречаемся с сосуществованием разных аутоиммунных заболеваний (или их чередованием) у одного пациента или у членов одной семьи. Патология щитовидной железы нередко встраивается в такой «аутоиммунный ансамбль». И речь идет не только о ревматологических заболеваниях! Болезнь Грейвса или тиреоидит Хашимото могут сочетаться с СД 1 типа, витилиго, целиакией, рассеянным склерозом, миастенией и др.[8]. Случаи, когда ХАИТ сопровождал системную красную волчанку, системную склеродермию, синдром Шегрена, смешанные заболевания соединительной ткани и пр., не только описаны, но и изучались на предмет перекрестных состояний — overlap-синдромов[9, 10].
Патогенетические механизмы ассоциации различных аутоиммунных заболеваний до конца не ясны. Предполагают, что ключевую роль в формировании полиаутоиммунитета играют дефекты иммунной системы, ассоциированные с полиморфизмом различных генов, в совокупности с факторами среды и гормональными нарушениями. Нельзя не признать, что данные литературы противоречивы, но несомненна связь между аутоиммунными заболеваниями щитовидной железы и ревматическими болезнями, что подчеркивает возможность общих патогенных механизмов.
Как сформулировали бы диагноз нашей больной ревматолог или эндокринолог? Вероятнее всего, он включил бы два конкурирующих основных заболевания (опухоль и «свою» патологию) и сопутствующие. Например, при выписке из отделения ревматологии в качестве основных диагнозов были бы указаны: 1) системная склеродермия, лимитированная форма (CRST-синдром), хроническое течение, активность 1 ст.: плотный отек кожи лица, индурация кожи пальцев рук; синдром Рейно; 2) аденокарцинома антрального отдела желудка; а в качестве сопутствующих — ХАИТ, синдром гипотиреоза, гипертоническая болезнь 2-й стадии (АГ 2-й степени с высоким риском сердечно-сосудистых осложнений), первый функциональный класс по NYHA.
И несколько слов об обнаруженном онкологическом процессе. Бесспорно, связь между ревматическими синдромами и злокачественным новообразованием является сложной. Ее понимание поможет врачу в точном диагнозе основной патологии, более эффективном лечении ее симптомов и в соответствующем наблюдении за развитием поздних осложнений. Многие онкологи знают, что, когда видишь два и более одновременно протекающих аутоиммунных процесса, ищи зло. И обязательно найдешь. В результате аутоиммунитета, аберрантного иммунного ответа или использования иммуномодулирующих препаратов многие из ревматических заболеваний, по-видимому, повышают риск развития неоплазий. К сожалению, по тем же причинам наличие опухолевого процесса может привести к появлению признаков системной соединительнотканной патологии. Впрочем, можно поставить и иной вопрос: возможны ли мутации, способные вызывать и аденокарциному, и определенные соматические болезни?
Склеродермия, связанная с неоплазией, встречается редко[11]. При их сочетании можно рассматривать четыре ситуации:
- они могут развиваться независимо друг от друга;
- склеродермия может быть вызвана опухолью;
- опухоль может быть спровоцирована склеродермией;
- опухоль может быть индуцирована иммуносупрессивной терапией.
Сама склеродермия проявляется иммунологической дисрегуляцией, микроваскулярной патологией и активностью фибробластов, продуцирующих внеклеточный матрикс. Но клетки опухоли, образуя множество медиаторов, таких как фактор роста соединительной ткани (CTGF) и основной фактор роста фибробластов (bFGF), сами по себе вызывают цитотоксический эффект. Кроме того, груз экзосом, содержащих кодируемые и некодируемые опухолевые нуклеиновые кислоты и транскрипционные факторы, может изменять функцию отдаленных тканей, включая костный мозг и тимус.
Клинические картины первичной и паранеопластической склеродермии похожи. Наблюдаются диффузное утолщение кожи и характерные бляшки. Гистологическая картина соответствует склеродермии. Капилляроскопические изменения, антиядерные антитела, склеродактилия и феномен Рейно также позволяют предположить диагноз системной склеродермии[12].
Хотя паранеопластическая склеродермия часто классифицируется как псевдосклеродермия, возможно, стоит рассматривать опухоль как отдельный запускающий стимул для склеродермии. Недавно предположена связь между антителами к РНК-полимеразе I/III при системной склеродермии и раке. Такие исследования могут подтвердить истинную связь между склеродермией и злокачественными новообразованиями.
Эти пациенты характеризуются более старшим возрастом (у нашей больной симптоматика стартовала в возрасте около 60 лет, что старше обычного возраста дебюта склеродермии),
внезапным началом болезни, диффузным утолщением кожи и сопутствующим опухолевым процессом.
Поэтому опытный онколог, формулируя диагноз, сделал бы совсем другие акценты.
Заключительный диагноз
Основной: Рак антрального отдела желудка I ст. (гистологически — высокодифференцированная тубулярная аденокарцинома), T1N1M0.
Осложнение: Аутоиммунный паранеопластический полиорганный синдром: хронический аутоиммунный тиреоидит, синдром гипотиреоза; лимитированная склеродермия (CREST-синдром).
Сопутствующий: Гипертоническая болезнь 2 ст. (АГ 2-й степени с высоким риском сердечно-сосудистых осложнений). Первый функциональный класс по NYHA.
В случае успешного лечения опухоли изменения кожи, равно как и другие аутоиммунные паранеопластические проявления, как правило, регрессируют.
ЗАКЛЮЧЕНИЕ
Патогенетические механизмы ассоциации различных аутоиммунных заболеваний до конца не изучены. Предполагают, что ключевую роль в формировании полиаутоиммунитета играют дефекты иммунной системы, ассоциированные с полиморфизмом различных генов, в совокупности с факторами внешней среды и гормональными нарушениями. Обнаружение онкологического процесса у нашей пациентки не выглядит случайным: вследствие аутоиммунитета, аберрантного иммунного ответа или использования иммуномодулирующих препаратов многие из ревматических заболеваний, видимо, увеличивают риск возникновения неоплазий.
Поступила: 28.08.2020
Принята к публикации: 14.10.2020








