Пищевая аллергия представляет важную медико-социальную проблему в связи с многообразием причин и факторов, способствующих развитию заболевания, тяжестью клинического течения, негативным влиянием на здоровье и качество жизни пациентов всех возрастных групп[1]. По последним данным, распространенность истинной пищевой аллергии колеблется в широких пределах: от 0,9% до 13%[2].
Пациенты с таким диагнозом требуют длительного (часто в течение всей жизни) наблюдения с целью лечения и проведения превентивных мероприятий для предотвращения нежелательных реакций на пищу и купирования симптомов, включающих разнообразные кожные, респираторные или желудочно-кишечные проявления.
В основе истинных аллергических реакций на пищевые продукты лежат сенсибилизация и иммунный ответ на повторное введение пищевого аллергена.
Наиболее часто пищевая аллергия развивается по механизмам первого типа (IgE-опосредованного). При данном типе реакций у пациента с атопией синтезируются IgЕ-антитела к специфическим эпитопам (часть белковой молекулы (аллергена), которая связывается со специфическим IgE-антителом) того или иного пищевого аллергена. Эти антитела связываются с высокоаффинными IgЕ-рецепторами на базофилах и тучных клетках различных органов, включая кожу, желудочно-кишечный и респираторный тракт. В результате образования данного комплекса и активации рецепторов базофилы и тучные клетки начинают секретировать провоспалительные медиаторы и синтезировать дополнительные факторы (цитокины), что приводит к развитию воспаления и симптоматике пищевой аллергии[3].
Проявлениями истинной пищевой аллергии могут быть классические аллергические синдромы, а также нарушения функционирования ЖКТ. В литературе также описано множество тяжелых, вплоть до фатальных, анафилактических реакций на употребление некоторых пищевых продуктов.
До настоящего времени рост частоты аллергических заболеваний наблюдался преимущественно среди молодых людей, что привело к увеличению распространенности аллергопатологии среди популяции в целом, уже сейчас количество таких больных достигает половины населения планеты.
Более того, прогнозируется не только дальнейший рост распространения аллергических заболеваний в мире, особенно в развивающихся странах, но и преобладание сложных форм аллергии, характеризующихся полисенсибилизацией, полиорганностью поражения и более тяжелым клиническим течением.
В настоящее время ВОЗ также прогнозирует повышение частоты дебюта аллергических заболеваний у лиц пожилого и старческого возраста. Наши данные, полученные в клинике ФГБУ «ГНЦ Институт иммунологии» ФМБА России, подтверждают результаты, полученные в других странах Европы и в США. Мы наблюдаем развитие IgE-зависимых реакций у пожилых людей, которые ранее не страдали аллергией.
В качестве примера приводим собственное клиническое наблюдение.
Пациентка Р., 77 лет, обратилась в клинику Института иммунологии в апреле 2016 года с жалобами на впервые внезапно развивающиеся ангиоотеки век, лица, покраснение и зуд кожи туловища, ладоней, голеней после употребления в пищу рыбы и крабовых палочек (фарш сурими).
Из анамнеза установлено, что до апреля 2016 года пациентка никакой аллергией не страдала, рыбу и морепродукты употребляла часто — реакций не было.
Сопутствующие заболевания: хронический гастродуоденит, калькулезный холецистит (произведена холецистэктомия в 1985 г.), хронический колит, СД 2 типа, артроз коленных и голеностопных суставов, остеохондроз позвоночника.
За 3 недели до развившейся реакции неврологом по поводу болевого синдрома в суставах были назначены гомеопатические средства для в/м введения. В состав одного из препаратов входил биоактивный концентрат из мелкой морской рыбы, в состав другого — смесь препаратов из растительного сырья (Arnica montana, Calendula officinalis, Hamamelis virginiana и т. д.).
На 15-й день в/м введения препарата, содержащего компоненты рыб, пациентка съела три крабовые палочки (фарш сурими), которые ранее она употребляла, и реакций на них не было. Через 15 минут после употребления в пищу крабовых палочек впервые появились острый ангиоотек век, лица, горла, генерализованный зуд ладоней, тела.
Больная госпитализирована бригадой скорой помощи в стационар, где в течение 4 суток вводили парентрально глюкокортикостероиды (ГКС) и антигистаминные препараты (АГП). Состояние улучшилось в первый же день лечения, пациентка перешла на прием АГП и через 4 суток была выписана с рекомендацией принимать АГП до 7 дней и в дальнейшем обследоваться у аллерголога.
После выписки из стационара в течение 2 недель периодически употребляла в пищу отварную треску без реакций. В мае 2016 года после употребления крабовых палочек через 15 минут вновь развились острый зуд ладоней, туловища, отек горла. Врачи вызванной бригады скорой помощи купировали симптомы парентеральным введением ГКС и АГП.
Через месяц, в июне 2016 года, во время пребывания в санатории после употребления в пищу отварной трески через 15 минут у пациентки вновь возникли зуд ладоней, отек век. От введения хлоропирамина 0,1% 2,0 мл в/м клинический эффект отсутствовал, появились профузный понос, рвота, АД снизилось до 100/60 мм рт. ст. Больной ввели преднизолон в дозе 120 мг в/м, и через 40 минут ее состояние улучшилось, зуд и высыпания исчезли, АД — 130/90 мм рт. ст. В последующие 3 дня пациентка принимала антигистаминное вещество по 1 таблетке в сутки. В течение 2 последующих месяцев рыбу и морепродукты она не употребляла.
В августе 2016 года попробовала добавить в пищу небольшое количество отварной форели. Через 20 минут возникли зуд и тремор ладоней, резкая слабость. Было введено в/м 30 мг преднизолона, но, со слов больной, эффекта не наблюдалось. Врачи бригады скорой помощи дополнительно в/в капельно ввели преднизолон (60 мг). Через несколько минут после окончания капельного введения преднизолона все симптомы реакции купированы.
С августа 2016 года больная больше рыбу и морепродукты в пищу не употребляла и никаких высыпаний, зуда и других симптомов не отмечала.
Проведено общеклиническое и аллергологическое обследование пациентки в амбулаторных условиях.
Результаты исследования: гемограмма — без патологии, в биохимическом анализе крови содержание прямого и общего билирубина, аланинаминотрансферазы, аспартатаминотрансферазы, амилазы панкреатической, триглицеридов, холестерина, СРБ нормальное. Уровень глюкозы — 6,2 ммоль/л, щелочной фосфатазы — до 147 ед/л, γ-глютамилтранспептидазы — 40,4 ед/л, липазы — 161,5 ед/л.
Результаты колоноскопии: дивертикулез сигмовидной кишки без признаков дивертикулита, хронический геморрой без обострения.
ЭГДС: хронический атрофический гастрит.
УЗИ органов брюшной полости: УЗ-признаки диффузных изменений печени и поджелудочной железы, аэрохолии.
Результаты аллергологического обследования
Кожные прик-тесты: раствор гистамина — 2 мм, тест-контрольная жидкость и все прик-тесты с атопическими ингаляционными аллергенами (бытовыми, пыльцой деревьев, злаков, сложноцветных, эпидермальными аллергенами) были отрицательными.
Результаты кожных прик-тестов со стандартными пищевыми аллергенами: хек — 8 мм, треска — 8 мм, молоко коровье цельное, лактоглобулин, казеин, белок и желток куриного яйца — отрицательные.
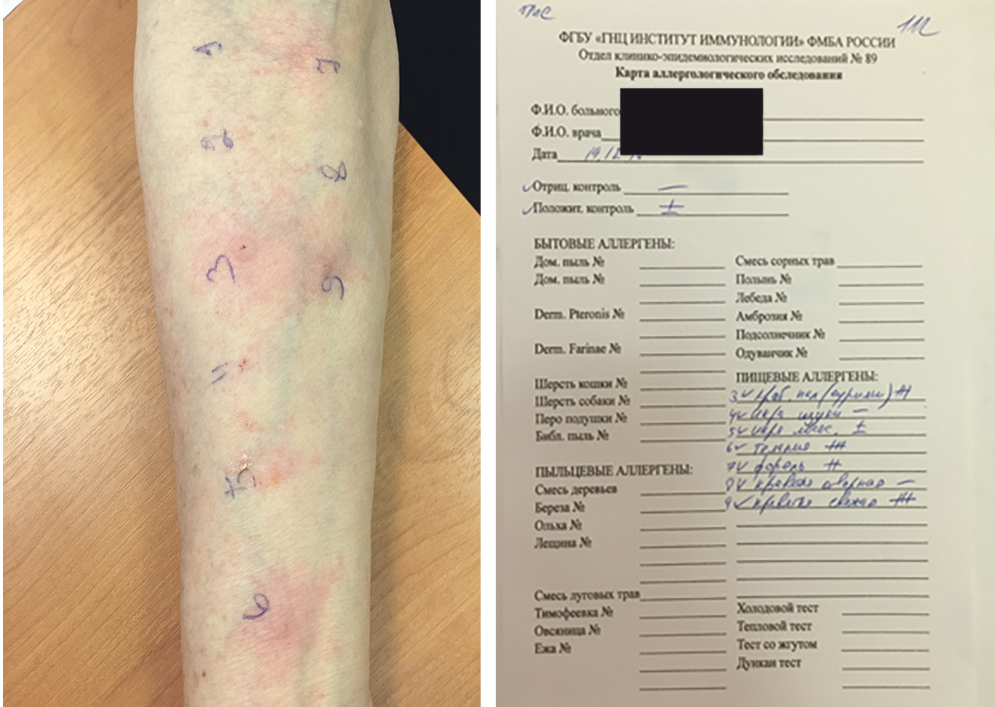
Результаты кожных прик-тестов с нативными пищевыми продуктами: сурими — 8 мм, икра красная лососевая — 1 мм, тилапия — 8 мм, форель — 6 мм, креветка свежая — 8 мм, креветка отварная и икра щуки — отрицательные (рис.).
Рис. Результаты кожного прик-тестирования пациентки Р. с нативными аллергенами рыбы и морепродуктов. Фото авторов
В сыворотке крови выявлены аллерген-специфические IgE-антитела к смеси аллергенов (рыба-микст: треска, сельдь, скумбрия, камбала).
Фадиатоп ингаляционный — отрицательный.
IgE общий — 10, 81 МЕ/мл (норма: 0–100 МЕ/мл).
Проведено открытое провокационное исследование с вареной креветкой, на которую получен отрицательный результат кожного прик-теста.
Провокационный тест был отрицательным.
Общее состояние пациентки на фоне и после проведения провокации удовлетворительное. Органы и системы — без отрицательной динамики.
Таким образом, у больной установлен диагноз: Крапивница и ангиоотеки, пищевая аллергия на рыбу (треску, форель).
ЗАКЛЮЧЕНИЕ
Можно предполагать, что сенсибилизация к антигенам рыбы и креветки развилась вследствие парентерального введения гомеопатического препарата, содержащего антигены рыбы, обладающие выраженной сенсибилизирующей активностью.
Период парентерального введения препарата соответствовал возможному периоду сенсибилизации к рыбным продуктам. Провоцирующими факторами формирования пищевой аллергии у данной пациентки могли служить развившиеся нарушения гистогематических барьеров, обусловленные повышением барьерной проницаемости слизистой ЖКТ на фоне патологии ЖКТ и поступления аллергенов с выраженной сенсибилизирующей активностью.








