Туберкулез и наиболее часто дифференцируемые с ним заболевания органов дыхания отличаются большим разнообразием проявлений [3]. К часто наблюдающимся диссеминированным процессам в легких, помимо туберкулеза, относят саркоидоз, микобактериоз, метастатические и неспецифические воспалительные процессы, экзогенные аллергические альвеолиты, пневмокониозы, гистиоцитоз Х [1, 3].
Основными причинами сложности дифференциальной диагностики диссеминированных легочных процессов являются однотипность клинических, рентгенологических и лабораторных проявлений, а также разнообразие вариантов течения одного и того же заболевания [3].
К самым распространенным методам обследования больных с легочной диссеминацией следует отнести лучевые и инструментальные, позволяющие получить материал для гистологического анализа. Большое значение имеют и микробиологические исследования и функциональные методы [1, 2].
В данной статье мы хотим остановиться на двух наиболее часто встречающихся заболеваниях среди диссеминированных процессов в легких — саркоидозе и диссеминированном туберкулезе, которые возникли у одной больной.
Пациентка И., 57 лет, москвичка, инженер, без вредных привычек, поступила в Центральный научно-исследовательский институт туберкулеза (ЦНИИТ) в апреле 2009 г. с жалобами на сухой кашель.
Из анамнеза. При профилактическом осмотре на рентгенограмме органов грудной клетки выявлены изменения в легких. Была проведена КТ органов грудной клетки (КТ ОГК), обнаружена диссеминация в легких.
Пациентку обследовали в противотуберкулезном диспансере (ПТД): проба Манту отрицательная, кислотоустойчивые микобактерии (КУМ) в мокроте не найдены.
Состояние при поступлении удовлетворительное. Кожа и слизистые оболочки чистые, обычной влажности и окраски. Отеков нет. Периферические лимфатические узлы не изменены. В легких дыхание везикулярное, хрипов нет. ЧДД — 17 в мин. Тоны сердца звучные, ритмичные. ЧСС — 76 в мин, АД — 110/70 мм рт. ст. Живот при пальпации мягкий и безболезненный. Печень по краю реберной дуги. Симптом поколачивания отрицательный с обеих сторон.
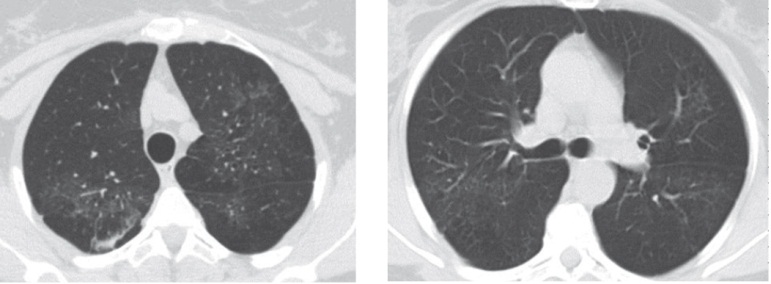
На КТ ОГК от 02.04.2009 визуализируются крупные сливные фокусы низкой плотности по типу «матового стекла» в верхних и средних отделах левого и по всему правому легкому (рис. 1).
Рис. 1. Компьютерная томограмма органов грудной клетки от 02.04.2009 пациентки И. при поступлении в Центральный научно-исследовательский институт туберкулеза. Фото авторов
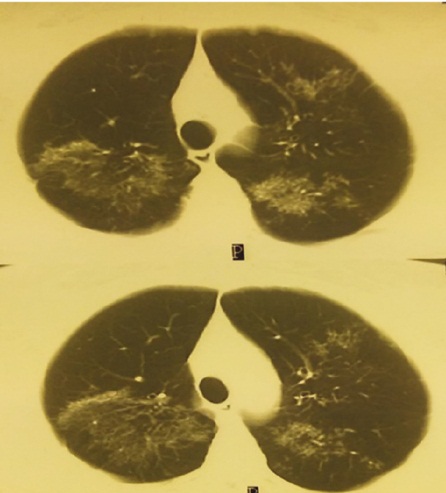
Таблица 1
Гемограмма от 03.04.2009 пациентки И. при поступлении в Центральный научно-исследовательский институт туберкулеза
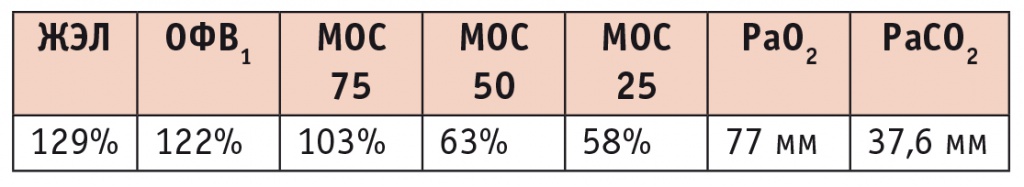
Показатели функции внешнего дыхания от 01.04.2009 пациентки И. при поступлении в Центральный научно-исследовательский институт туберкулеза
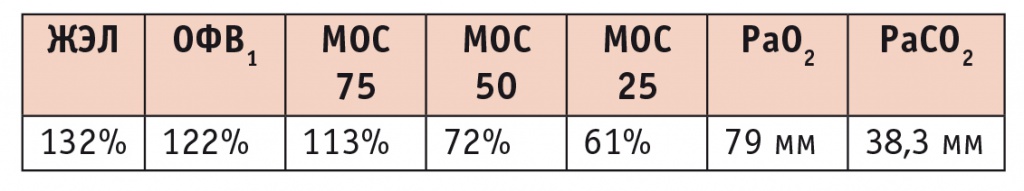
Примечание. Здесь и в таблицах 4, 6: ЖЭЛ — жизненная емкость легких, МОС — мгновенная объемная скорость, ОФВ1 — объем форсированного выдоха в 1-ю секунду, РаСО2 — парциальное давление углекислого газа, РаО2 — парциальное давление кислорода.
Анализ мочи и биохимические показатели в норме, ЭКГ в пределах вариантов нормы.
УЗИ органов брюшной полости и почек: изменений нет, определяется только киста в левой почке (21 × 19 мм).
Анализ мокроты: микобактерии туберкулеза (МБТ) не обнаружены 3-кратно. Диаскинтест отрицательный.
Пациентке 08.04.2009 была проведена бронхоскопия. Патологии в бронхах не найдено. В бронхоальвеолярном лаваже (БАЛ): альвеолярые макрофаги — 38%, лимфоциты — 6%, нейтрофилы — 52%, эозинофилы — 1%. МБТ в материале БАЛ не выявлены (использовался метод люминесцентной микроскопии).
Цитология материала браш-биопсии: пласты клеток бронхиального эпителия — с признаками дистрофии, незначительной нейтрофильно-лимфоидной инфильтрацией, встречаются единичные участки некроза. КУМ отсутствуют.
Цитология материала чрезбронхиальной биопсии: преобладают клетки цилиндрического эпителия, местами с наличием небольшой нейтрофильной и лимфоидной инфильтрации, встречаются единичные эпителиоидные клетки и небольшие участки некроза. КУМ не обнаружены.
Гистология материала чрезбронхиальной биопсии: эпителий слизистой бронха слущен без инфильтрации клеточными элементами воспаления. Межальвеолярные перегородки слабо инфильтрированы мононуклеарами с примесью лейкоцитов. Гранулематозных образований нет. При исследовании легких с изотопом Ga-67 наблюдалось выраженное включение радиофармпрепарата в прикорневые лимфатические узлы средостения с захватом паренхимы легких с обеих сторон диффузного характера.
По данным обследования пациентке был установлен диагноз саркоидоза легких по сумме косвенных признаков: отрицательных результатов пробы Манту и Диаскинтеста, отсутствия КУМ как в мокроте, так и в материале БАЛ и браш-биопсии, а также на основании несоответствия выраженных изменений в легочной ткани и скудной клинической картины, что является более характерным для саркоидоза.
Пациентке была назначена терапия системными ГК (метилпреднизолоном в дозе 16 мг/сут) с положительным клиническим эффектом (исчез кашель). Рентгенологически незначительно уменьшилась инфильтрация в легочной ткани с обеих сторон. Пациентка была выписана с назначением принимать метилпреднизолон в дозе 12 мг/сут.
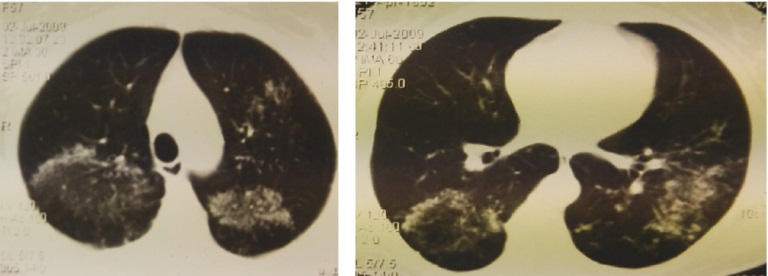
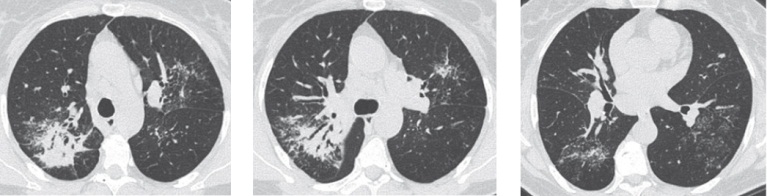
При рентгенологическом контроле органов грудной клетки через месяц (рис. 2) на КТ ОГК отметили отрицательную рентгенологическую динамику, при этом у больной вновь появился сухой кашель, а по результатам посева обнаружили рост МБТ в материале БАЛ, чувствительный к противотуберкулезным препаратам 1-го ряда.
Рис. 2. Компьютерная томограмма органов грудной клетки пациентки И. от 02.07.2009 после месяца лечения системными глюкокортикоидами. В обоих легких на фоне уплотнения интерстиция отмечаются множественные мелкие очаги с четко очерченными контурами низкой и средней интенсивности. Данные очаги в дорсальных отделах легких формируют обширные скопления. Внутригрудные лимфоузлы не увеличены. Фото авторов
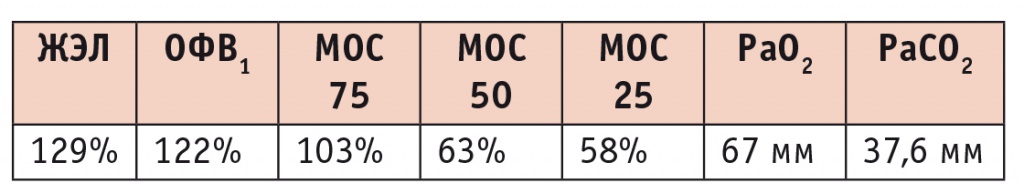
Лабораторные показатели: в гемограмме отмечается ускорение СОЭ до 37 мм/ч (Вестегрен) (табл. 3), показатели ФВД приведены в таблице 4.
Таблица 3
Гемограмма пациентки И. от 06.07.2009

Таблица 4
Показатели функции внешнего дыхания пациентки И. от 06.07.2009
Анализ мокроты: МБТ не обнаружены 3-кратно. Диаскин-тест отрицательный.
Общий анализ мочи и биохимические показатели в норме, ЭКГ в пределах вариантов нормы.
УЗИ органов брюшной полости и почек: изменений нет, определяется только киста в левой почке прежних размеров.
Пациентке был изменен диагноз на «диссеминированный туберкулез обоих легких», МТБ+. Данный диагноз был установлен на основании характерной рентгенологической картины в легких (двусторонняя очаговая диссеминация и инфильтрация), обнаружения МБТ методом посева в материале БАЛ.
В клинике больной И. провели интенсивную фазу противотуберкулезной терапии по первому режиму с учетом выявленной чувствительности по данным посева материала БАЛ (рифампицин, изоникотиноилгидразин железа сульфата дигидрат, этамбутол, пиразинамид — 67 доз) с положительной клинико-рентгенологической динамикой (рис. 3). В дальнейшем пациентку выписали в ПТД по месту жительства для продолжения противотуберкулезной химиотерапии. Диагноз саркоидоза был снят.
Рис. 3. Компьютерная томограмма органов грудной клетки пациентки И. от 02.07.2009 (А, Б) и от 20.08.2009 (В, Г) (после лечения). Фото авторов

Далее пациентка проходила ежегодный контроль КТ ОГК в 2010, 2011, 2012 гг., отрицательной рентгенологической динамики обнаружено не было. Отмечали остаточные посттуберкулезные изменения и незначительные явления «матового стекла» (рис. 4).
Рис. 4. Контрольные рентгенограммы 2012 г. Фото авторов
При контроле КТ ОГК 11.09.2013 (рис. 5) наблюдались увеличение внутригрудных лимфатических узлов (ВГЛУ), нарастание инфильтрации и уплотнение легочной ткани, появление новых очаговых теней.
Рис. 5. Компьютерная томограмма органов грудной клетки пациентки И. от 11.09.2013. Фото авторов
Из анамнеза. После выписки из ЦНИИТ пациентка продолжала лечение и наблюдение в ПТД по месту жительства. Ежегодно проходила контрольное обследование (КТ ОГК). Последняя КТ ОГК была сделана в сентябре 2012 г. В 2013 г. больная перенесла сильный стресс в связи с тяжелой болезнью и последующей смертью отца, а затем ездила отдыхать в жаркие страны. Похудела на 5 кг за последние полгода. С августа 2013 г. появились ночная потливость, утомляемость. На КТ ОГК от 09.09.2013 отмечается выраженная отрицательная динамика. Пациентка была вновь госпитализирована в ЦНИИТ для дообследования и лечения.
Состояние при поступлении удовлетворительное. Кожа и слизистые оболочки чистые, обычной влажности и окраски. Отеков нет. Периферические лимфатические узлы не изменены. В легких дыхание везикулярное, хрипов нет. ЧДД — 17 в мин. Тоны сердца звучные, ритмичные. ЧСС — 76 в мин, АД — 120/80 мм рт. ст. Живот при пальпации мягкий, безболезненный. Печень по краю реберной дуги. Симптом поколачивания отрицательный с обеих сторон.
Лабораторные показатели: гемограмма в норме (табл. 5), показатели ФВД представлены в таблице 6.
Таблица 5
Гемограмма пациентки И. от 18.09.2013

Таблица 6
Показатели функции внешнего дыхания пациентки И. от 06.07.2013
Общий анализ мочи, биохимические показатели в норме. ЭКГ в пределах вариантов нормы.
УЗИ органов брюшной полости и почек: изменений нет, киста в левой почке прежних размеров.
Анализ мокроты: МБТ не обнаружены 3-кратно. Диаскин-тест отрицательный.
Учитывая тот факт, что клинико-рентгенологическая картина была более характерна для саркоидоза, но в анамнезе у пациентки значился туберкулез, а при таких выраженных изменениях в легких данных за туберкулез не получили, коллегиально решили провести диагностическую операцию для верификации диагноза.
Больной 23.09.2013 выполнили видеоассистированную торакоскопическую (ВАТС) резекцию (краевую резекцию S5 справа).
Цитология мазков-отпечатков лимфоузла (интраоперационный материал): нет диагностического материала.
Цитология мазков-отпечатков легкого (интраоперационный материал): на фоне эритроцитов имеются группы клеток бронхиального эпителия с участками гиперплазии кубических и цилиндрических клеток, а также с наличием лимфоидной, местами лимфоидно-макрофагальной инфильтрации, редко встречаются нейтрофилы, единичные тучные клетки, наблюдаются группы эпителиоидных и гистиоцитарных клеток, единичные клетки Пирогова — Лангханса, эпителиоидно-клеточные гранулемы в стадии формирования и фиброзирования, участки фиброза. КУМ не найдены.
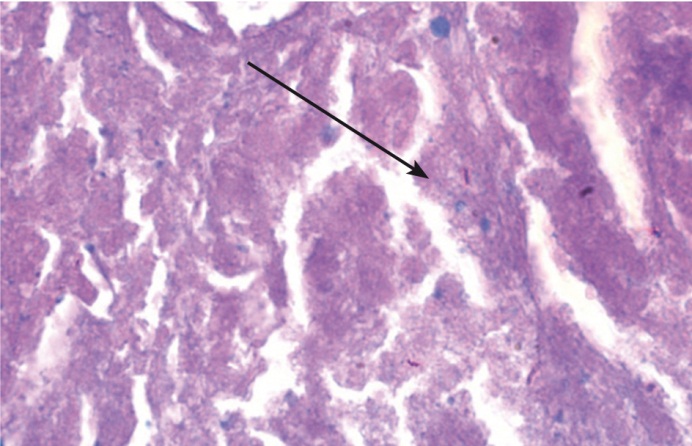
Гистология биоптата легкого (рис. 6-8): диффузно расположены небольшие скопления лимфо-макрофагальных гранулем с признаками трансформации макрофагов в эпителиоидные клетки. Гранулемы имеют тенденцию к слиянию посредством лимфоидных валов, наблюдаются отдельные гранулемы с очагом некроза в центре и небольшой лейкоцитарной инфильтрацией или с гигантоклеточной реакцией, чаще по типу клеток инородного тела.
Рис. 6. Гистология биоптата легкого: скопления лимфо-макрофагальных гранулем (окраска гематоксилин-эозином), 20-кратное увеличение. Фото предоставлено лабораторией патоморфологии Центрального научно-исследовательского института туберкулеза
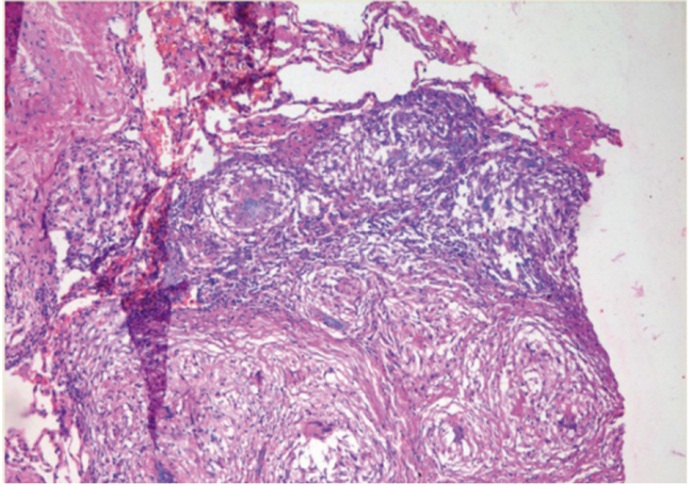
Рис. 7. Гигантоклеточная гранулема, лежащая на стенке сосуда, и неповрежденная легочная ткань рядом (окраска гематоксилин-эозином), 20-кратное увеличение. Фото предоставлено лабораторией патоморфологии Центрального научно-исследовательского института туберкулеза

Рис. 8. При окраске по Цилю — Нильсену выявляются кислотоустойчивые микобактерии, расположенные внутриклеточно, одиночно или попарно в фагосомах, 100-кратное увеличение. Фото предоставлено лабораторией патоморфологии Центрального научно-исследовательского института туберкулеза
На основании полученной рентгенологической картины легких (двусторонняя очаговая диссеминация), обнаружения МБТ в материале биоптата легкого был установлен диагноз рецидива туберкулеза. Пациентке провели интенсивную фазу противотуберкулезной терапии по 2А-категории с учетом выявленной ранее чувствительности по данным посева материала БАЛ от 2009 г. (рифампицин, изоникотиноилгидразин железа сульфата дигидрат, этамбутол, пиразинамид, амикацин — 95 доз).
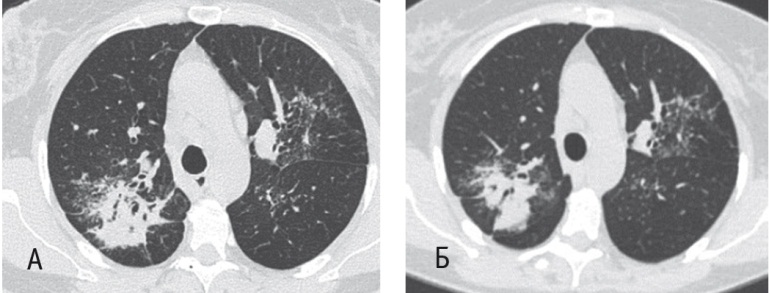
Учитывая незначительную положительную рентгенологическую динамику (рис. 9), результаты ВАТС-биопсии были пересмотрены, проведен консилиум, в результате которого решили, что у пациентки имеется сочетание двух заболеваний: саркоидоза ВГЛУ и легких и туберкулеза легких.
Рис. 9. Компьютерная томограмма органов грудной клетки пациентки И. от 11.09.2013 (А) и 06.12.2013, после лечения по 2А-категории (Б). Фото авторов
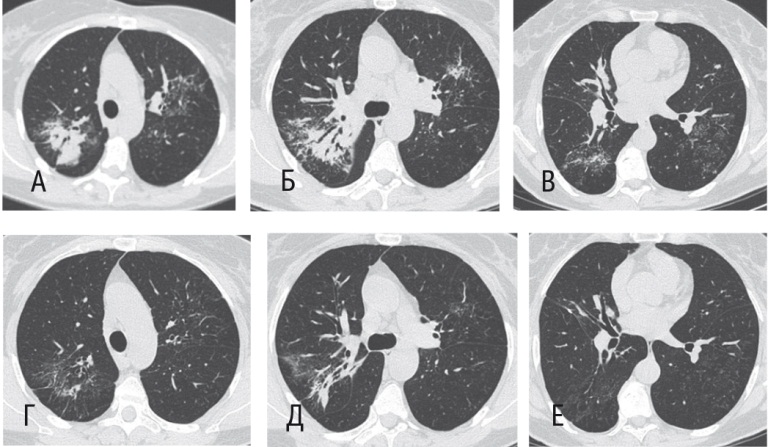
В итоге больной И. был установлен диагноз: «Диссеминированный туберкулез обоих легких, рецидив, в фазе уплотнения и рассасывания, МБТ-. Саркоидоз ВГЛУ и легких, рецидивирующее течение, активная фаза». Состояние после операции ВАТС (краевая резекция S5 справа) от 23.09.2013 — дыхательная недостаточность. К противотуберклезной химиотерапии была присоединена терапия системными ГК (метилпреднизолоном в дозе 16 мг/сут), проведен курс лимфоцитоплазмафереза с экстракорпоральной модификацией лимфоцитов преднизолоном. В результате лечения наступила положительная рентгенологическая динамика (рис. 10) в виде значительного рассасывания интерстициальной инфильтрации, рассасывания очагов и уменьшения в размерах ВГЛУ.
Рис. 10. Компьютерная томограмма органов грудной клетки пациентки И. от 06.12.2013 (А-В) и от 10.07.2014 (Г-Е) ― до и после лечения системными глюкокортикоидами. Фото авторов
ЗАКЛЮЧЕНИЕ
Приведенное клиническое наблюдение показывает всю сложность дифференциальной диагностики диссеминированных процессов в легких, а также представляет собой непростой случай сосуществования двух диссеминаций, которые последовательно развивались у одной пациентки.








