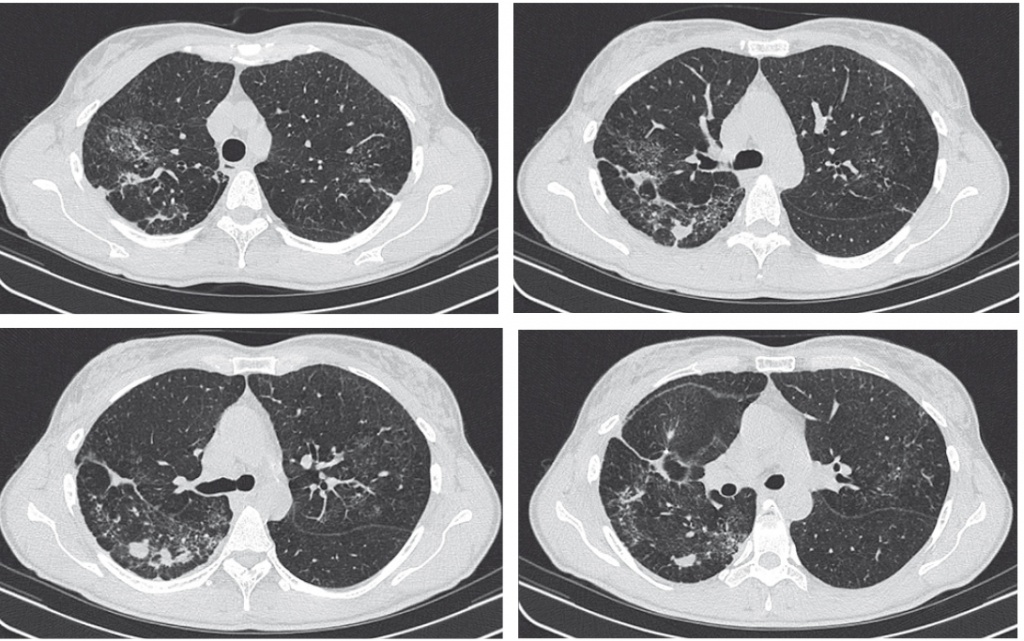
У пациентки В., 44 лет, стоматолога по профессии, при прохождении медицинского обследования в сентябре 2014 г. были впервые выявлены изменения в легких диссеминированного характера (рис. 1А, Б). До этого в течение 5–6 лет рентгенологическое исследование легких не проводилось. Жалоб не предъявляла. Обратилась за консультацией в ФГБНУ «Центральный научно-исследовательский институт туберкулеза», где на амбулаторном этапе обследования ей были выполнены туберкулиновые тесты: проба Манту с 2 ТЕ — 5 мм, диаскинтест — 10 мм, а также бронхологическое исследование (08.10.2014) со взятием бронхоальвеолярного лаважа (БАЛ), комплексом биопсий и последующим цитоморфологическим и микробиологическим исследованием полученного материала.
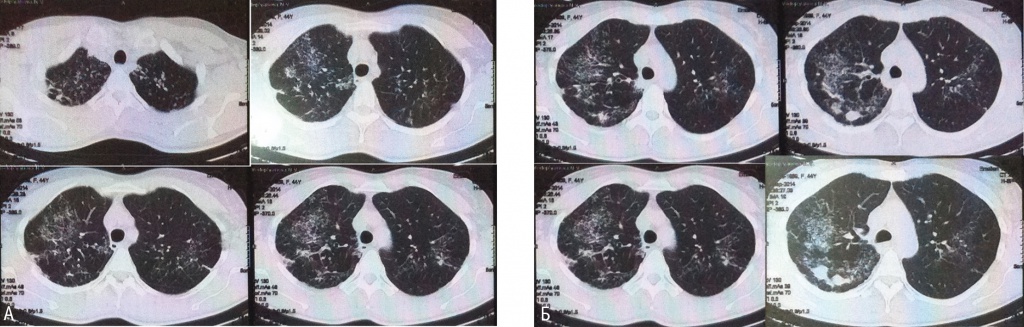
Рис. 1. Компьютерная томограмма органов грудной клетки при первичном обращении в 2014 г. Фото аторов
Эндоскопическая картина без особенностей. В цитограмме БАЛ: альвеолярных макрофагов — 88%, лимфоцитов — 7%, нейтрофилов — 0%, эозинофилов — 5%.
При проведении цитологического исследования материалов чрезбронхиальной биопсии легких были выявлены группы клеток цилиндрического эпителия, единичные макрофаги, лимфоциты, тучные клетки, небольшие участки фиброза. Кислотоусточивых микобактерий (КУМ) нет.
Гистологическое исследование материалов чрезбронхиальной биопсии легкого показало следующее: фрагмент стенки бронха с выраженным перибронхиальным и периваскулярным фиброзом, в легочной ткани небольшая лимфоидно-макрофагальная инфильтрация и признаки незавершенного фагоцитоза. Имеется одна отдельно лежащая марофагально-гистиоцитарная гранулема с пояском склероза. Заключение: картина соответствует хроническому гранулематозному воспалению. Результаты микробиологического исследования: КУМ нет, ДНК микобактерий туберкулеза (МБТ) методом ПЦР не найдены, посев БАЛ на КУМ отрицательный.
Учитывая профессиональный анамнез пациентки, наличие у нее контакта с различными стоматологическими материалами, отсутствие жалоб, макрофагально-эозинофильный характер БАЛ, морфологическую картину материалов чрезбронхиальной биопсии легкого и положительные результаты туберкулиновых тестов, мы включили в дифференциальный ряд экзогенный аллергический альвеолит, саркоидоз легких, диссеминированный туберкулез легких. Рекомендована госпитализация в отдел дифференциальной диагностики ФГБНУ «ЦНИИТ» для верификации диагноза.
Больная была госпитализирована 28.10.2014. Состояние при поступлении удовлетворительное, жалоб нет. Пациентка нормостенического телосложения, дыхание везикулярное, хрипов нет. Периферические лимфоузлы не увеличены. Показатели клинического и биохимического анализов крови в норме.
При исследовании ФВД было выявлено умеренное снижение вентиляционной способности легких по смешанному типу. ЖЕЛ — 68% д. в., ОФВ1 — 64% д. в., МСВ75 — 48% д. в., МСВ50 — 55% д. в., МСВ25 — 79% д. в., РаО2 — 73 мм рт. ст., РаСО2 — 38 мм рт. ст.
На КТ органов грудной клетки (КТ ОГК), выполненной в сентябре 2014 г., легочный рисунок деформирован за счет уплотнения соединительной ткани интерстиция на уровне дольковых и внутридольковых структур. Мелкие полиморфные очаговые тени перибронховаскулярной и перилимфатической локализации образуют небольшие конгломераты и участки инфильтрации по типу «матового стекла». Отмечается «цепочечное» расположение очагов в субплевральных отделах по linia circumscripta. Выражены симптомы центрилобулярной эмфиземы, в области верхушек легких — парасептальная эмфизема. Субплеврально в проекции верхних долей — буллезная эмфизема.
Внутригрудные лимфатические узлы не увеличены, в них визуализируются мелкие кальцинаты. Просветы бронхов свободные. Стенки их уплотнены. Заключение: рентгеносемиотика свидетельствует в пользу диссеминированного туберкулеза легких лимфогенного генеза (см. рис. 1А, Б).
Пациентке была произведена видеоассистированная торакоскопия с резекцией сегмента С4 справа с частичной плеврэктомией 05.11.2014. При осмотре плевра на всем протяжении гиперемирована, утолщена. По всему легкому пальпируется очагово-сливная просовидная плотная диссеминация. Микробиологическое исследование операционного материала: КУМ и ДНК МБТ методом ПЦР не обнаружены.
Результаты цитологического исследования операционного материала: выраженная лимфоидная и макрофагальная реакция, скопления эпителиоидных клеток, клетки Пирогова — Лангханса, участки кругового фиброза, напоминающие гранулемы в стадии фиброзирования. Заключение: гранулематоз. Картина может соответствовать саркоидозу или продуктивной стадии туберкулезного воспаления.
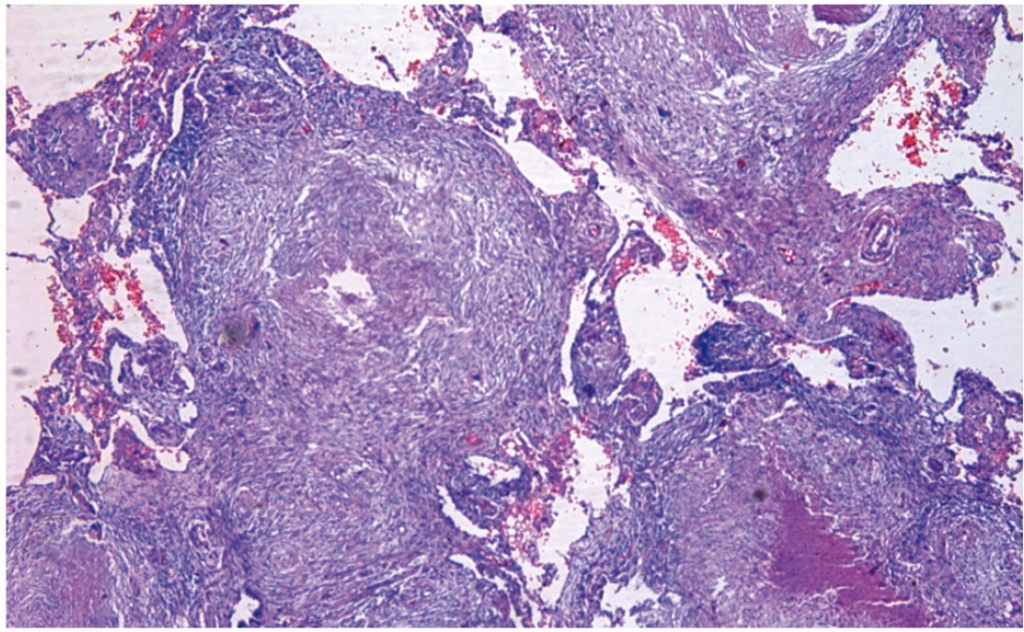
При гистологическом исследовании операционного материала обнаружено, что в ткани легкого имеются множественные гранулемы в интерстиции. Часть из них склерозируется, некоторые казеифицируются. Перибронхиолярно имеются свежие бугорки. Отмечаются фокусы деструкции стенок бронхиол. Заключение: диссеминированный туберкулез (рис. 2).
Рис. 2. Гистологическое исследование операционного материала 05.11.2014. Окраска гематоксилин-эозином. Фото аторов
Таким образом, на основании данных проведенного обследования пациентке установлен клинический диагноз: диссеминированный туберкулез легких. МБТ нет. Назначено лечение по первому режиму противотуберкулезной терапии: рифампицин 0,45 мг, изониазид 0,6 мг, пиразинамид 1,5 мг, этамбутол 1,2 мг, витамины группы В, гепатопротекторы.
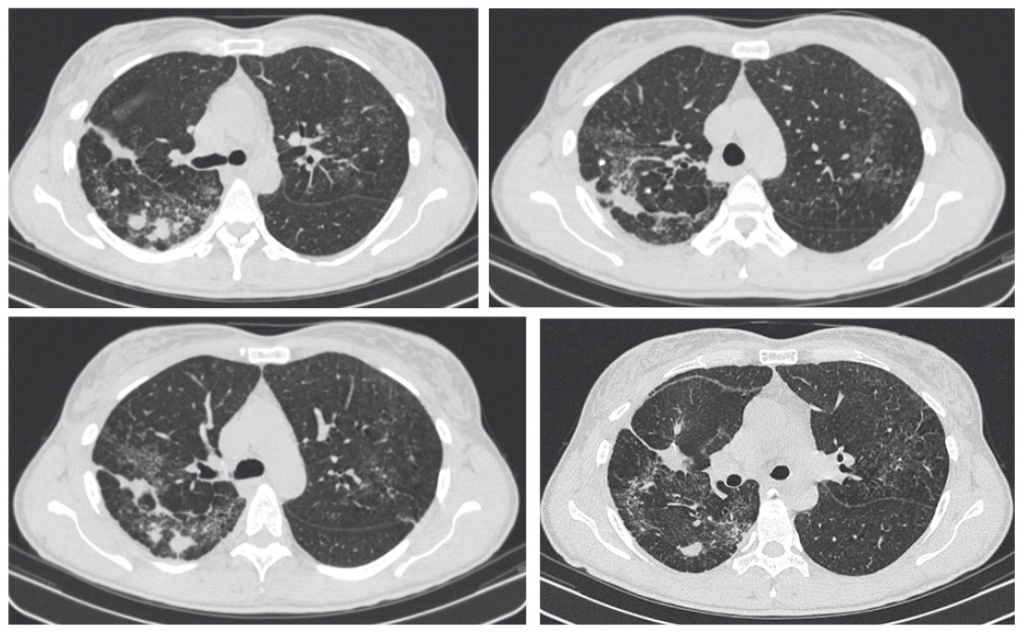
Однако через 50 дней после назначения терапии у больной появились жалобы на одышку и признаки нарастания бронхиальной обструкции по показателям МСВ75 (32% д. в.), МСВ50 (36% д. в.), МСВ75 (56% д. в.). Была выполнена КТ ОГК (январь 2015), на ней зарегистрирована отрицательная динамика: появление легочной инфильтрации по типу «матового стекла» и нарастание диссеминированных изменений (рис. 3).
Рис. 3. Компьютерная томограмма органов грудной клетки от 15.01.2015 ― отрицательная динамика в процессе лечения. Фото аторов
Специалисты института усомнились в правильности установленного диагноза. С одной стороны, в пользу наличия у пациентки туберкулеза свидетельствовали ее профессиональный анамнез (возможный контакт с больными туберкулезом), положительные туберкулиновые тесты, характерная картина КТ и результаты морфологического исследования операционного материала. С другой стороны, отсутствие клинической симптоматики (в том числе признаков туберкулезной интоксикации) при большой распространенности процесса, макрофагально-эозинофильный характер БАЛ, отсутствие МБТ во всех полученных диагностических материалах вызывали сомнение в данном диагнозе.
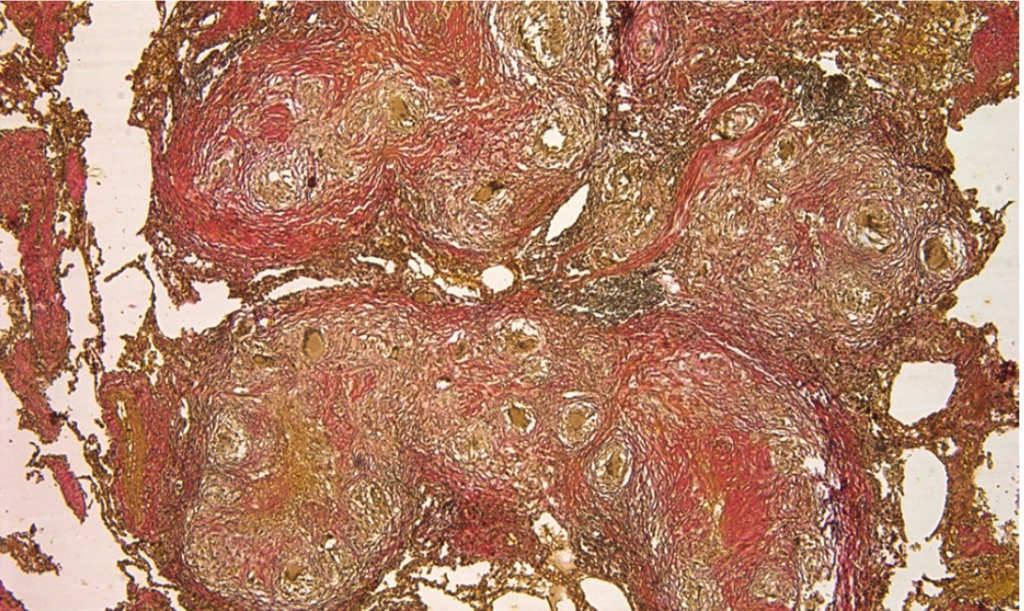
Было принято решение о проведении расширенного патоморфологического консилиума для пересмотра препаратов операционного материала. Применена дополнительная окраска по Ван Гизону (специфическое окрашивание на наличие соединительной ткани), при которой выявлены многочисленные туберкулезные гранулемы в плотной фиброзной капсуле с участками казеоза в центре (рис. 4). Участники консилиума дали однозначное заключение: диссеминированный туберкулез легких, продуктивная стадия воспаления. В это же время стал известен результат посева операционного материала: посев на МБТ положительный, чувствительность сохранена ко всем классам противотуберкулезных препаратов, в том числе к тем, которые пациентка принимала.
Рис. 4. Гистологическое исследование операционного материала. Окраска по Ван Гизону. Фото аторов
В связи с вышеизложенным, полученную отрицательную динамику при КТ ОГК мы расценили как развитие лекарственного альвеолита в ответ на применение противотуберкулезной химиотерапии. Клинический диагноз с учетом полученных данных сформулировали следующим образом: Диссеминированный туберкулез легких. Лекарственный альвеолит.
Была произведена коррекция терапии: к противотуберкулезным препаратам (рифампицин 0,45 мг; изиниазид 0,6 мг; пиразинамид 1,5 мг; этамбутол 1,2 мг) добавлены системные глюкокортикостероиды (преднизолон) в дозе 15 мг в сутки. Через месяц скорректированного лечения (всего за время терапии в стационаре пациентка приняла 80 доз химиопрепаратов) показатели ФВД нормализовались: ЖЕЛ — 85% д. в., ОФВ1 — 80% д. в., МСВ75 — 63% д. в., МСВ50 — 87% д. в., МСВ25 — 79% д. в. При контрольной КТ ОГК зарегистрирована положительная динамика в виде частичного рассасывания и уплотнения интерстициальных изменений в легочной ткани (рис. 5).
Рис. 5. Компьютерная томограмма органов грудной клетки от 14.02.2015 ― положительная динамика. Фото аторов
ЗАКЛЮЧЕНИЕ
Данный клинический случай демонстрирует сложность диагностики диссеминированных процессов в легких даже при получении информационно значимого диагностического материала. В описанном примере у пациентки отсутствовали жалобы, в связи с чем рентгенологическое обследование не выполнялось в течение нескольких лет, поэтому неизвестна была и давность заболевания. Отсутствие микобактерий туберкулеза в полученном диагностическом материале (бронхоальвеолярном лаваже, чрезбронхиальной биопсии легкого, операционном материале) заставляло изначально сомневаться в правомерности диагноза туберкулеза, а отрицательная клиническая и рентгенологическая динамика в процессе лечения также усиливали сомнения. Однако комплексное морфологическое и микробиологическое исследование материала, полученного при расширенной биопсии с помощью хирургической видеоассистированной торакоскопии, позволило правильно установить диагноз и назначить адекватную терапию.
Трудность заключалась и в том, что продуктивный туберкулез сам по себе достаточно плохо поддается лечению в связи с наличием плотных фиброзных капсул вокруг туберкулезных гранулем, и развившийся вследствие приема противотуберкулезных препаратов лекарственный альвеолит усложнял и диагностический, и терапевтический процессы.








